El hemosuccus pancreaticus es una forma infrecuente de hemorragia digestiva alta (HDA), donde el sangrado proviene de un seudoaneurisma que, a través del conducto pancreático común, desemboca en la segunda porción duodenal. A continuación presentamos el caso de una paciente derivada a nuestro hospital por un cuadro de HDA en relación a un hemosuccus pancreaticus.
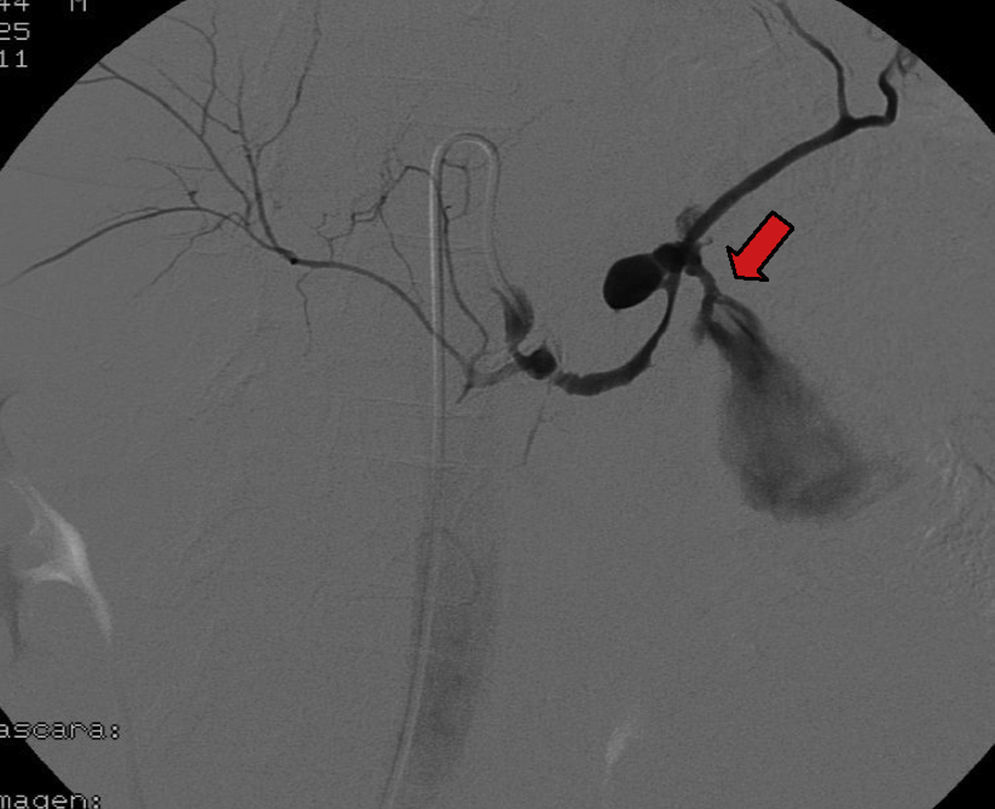
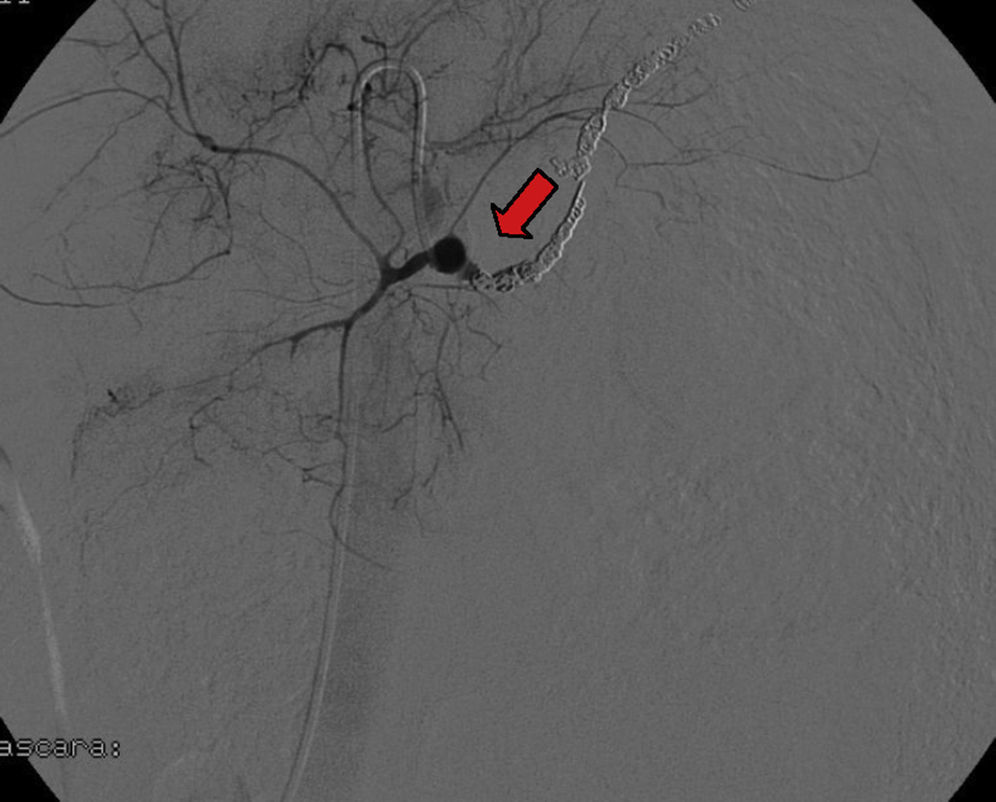
Se trata de una mujer de 67 años, con antecedentes de dislipemia y diabetes mellitus tipo 2, que ingresa en nuestro hospital tras una estancia previa prolongada en la UCI de otro centro hospitalario por una pancreatitis aguda grave tipo D de Balthazar de origen litiásico. Su ingreso cursó con numerosas complicaciones, a destacar fundamentalmente múltiples colecciones peripancreáticas y seudoquistes que fueron drenados de forma percutánea. El día de su ingreso presenta de forma brusca varios episodios de hematemesis activa con repercusión hemodinámica y necesidad de transfusión de 5 concentrados de hematíes. Se realiza una endoscopia digestiva donde se objetiva un sangrado a nivel de la segunda porción duodenal que se trata localmente, con una imagen pulsátil sugestiva de seudoaneurisma. Ingresa en mala situación clínica, obnubilada, pálida y sudorosa, hemodinámicamente inestable, con tensión arterial de 70/40mmHg, taquicárdica a 110lpm, taquipneica a 30rpm, SO2 al 100% con O2 en mascarilla de no reinhalación. La exploración abdominal y la auscultación cardiopulmonar no presentaban hallazgos de interés. En la analítica de ingreso destacaba una hemoglobina de 7,4g/dl y una acidosis metabólica hiperlactacidémica (pH 7,20, bicarbonato 14mmol/l, lactato 11,8mmol/l). Se realiza una arteriografía abdominal urgente mediante acceso femoral derecho visualizándose una imagen compatible con seudoaneurisma de la arteria esplénica con datos de sangrado activo. Tras cateterizarla selectivamente se procede a la embolización del aneurisma con múltiples espirales de platino, observándose en la comprobación final una adecuada oclusión (figs. 1 y 2). En las siguientes 24h, la paciente evoluciona a una situación de fracaso multiorgánico y, finalmente, pese a las medidas instauradas, es éxitus.
Hemosuccus pancreaticus es un término utilizado para describir el sangrado a través del conducto pancreático común hacia el duodeno1. Aunque el primer caso fue descrito por Lower y Farrel el término fue categorizado y popularizado por Sandblon en 1970. Desde entonces se han empleado otros términos como «Wirsungrragia», «Santorinirragia», «pseudohemobilia» y «pancreatitis hemoductal»2.
Es una entidad poco frecuente, con pocas series de casos descritos en la literatura, lo que convierte su diagnóstico en más tardío y difícil3,4. Es más frecuente en varones (7:1), con una media de edad entre los 50-60 años5.
La causa más frecuente de esta enfermedad es la pancreatitis crónica2. Es conocida la asociación entre la pancreatitis y la formación de seudoaneurismas, que sucede entre un 3,5-10%. La inflamación pancreática local con o sin la presencia de un seudoquiste, posiblemente combinado con la liberación de elastasa o incluso la necrosis ductal, puede favorecer la formación de un seudoaneurisma. Los vasos más frecuentemente relacionados son la arteria esplénica (40%), la gastroduodenal y la pancreático-duodenal, aunque algunos vasos peri o intrapancreáticos pueden estar involucrados2. Otras causas menos frecuentes son los traumatismos, la rotura de un aneurisma verdadero, los tumores pancreáticos, el páncreas divisum, el páncreas ectópico, la post-CPRE y las malformaciones arteriovenosas4.
No existen signos o síntomas clínicos patognomónicos de esta entidad. Puede cursar con dolor abdominal epigástrico, HDA e hiperamilasemia2. Menos frecuentes son las náuseas, vómitos, ictericia y una masa pulsátil palpable en la exploración abdominal4. La HDA usualmente es intermitente, repetitiva y en la mayoría de los casos no es lo suficientemente grave como para causar inestabilidad hemodinámica. Esto es debido a que a medida que la sangre entra en el conducto pancreático o el seudoquiste, se trombosa. La presión incrementada a nivel intraductal/intraquística es la causante del dolor y también podría justificar la hiperamilasemia2. El dolor se alivia al salir el coágulo al tracto gastrointestinal produciendo melenas, hematemesis y, ocasionalmente, hematoquecia4.
El diagnóstico requiere una alta sospecha clínica. La tomografía computarizada con contraste intravenoso puede mostrar la imagen de seudoaneurisma dentro o adyacente a un seudoquiste, lo cual apoyaría el diagnóstico de un hemosuccus pancreaticus2. La endoscopia oral es una indicación absoluta en los casos de HDA, y puede sangrar a nivel de la segunda porción duodenal, con un foco de sangrado visible. Sin embargo, al ser esta una enfermedad intermitente, la endoscopia raramente hace el diagnóstico. Así, una endoscopia negativa no excluye el mismo6. En nuestro caso, la endoscopia fue realizada en el momento del sangrado activo, objetivándose el punto de sangrado en la ampolla de Vater con una masa pulsátil. La arteriografía del tronco celíaco y la arteria esplénica constituye el método diagnóstico más específico7–9. En algunos casos se puede observar el paso de contraste desde el vaso peripancreático al conducto pancreático o seudoquiste, pero es muy poco frecuente. En la mayoría de los casos se observa la imagen de seudoaneurisma en la arteria esplénica, gastroduodenal o hepática común4.
Existen 2 opciones terapéuticas fundamentales: la embolización y la cirugía. La embolización es un método seguro y efectivo con una tasa de éxito del 80-100%. El resangrado puede ocurrir en el 17-37% de los casos, y puede requerir una nueva arteriografía o incluso cirugía4. La intervención quirúrgica es el tratamiento de elección en los casos de sangrado incontrolado, arteriografía con embolización fallida o ausencia de localización del punto sangrante con inestabilidad hemodinámica, y también en los casos en los que exista una indicación quirúrgica relacionada con la pancreatitis. Las técnicas quirúrgicas incluyen la ligadura del vaso sangrante, ligadura externa de los vasos comunicantes, pancreatectomía distal y, en ocasiones, una pancreático-duodenectomía. La mortalidad global varía entre el 20-25%. La tasa de resangrado es más baja en comparación con la embolización4. La elección del tipo de tratamiento depende de la condición clínica del paciente, así como de los recursos disponibles.
En nuestro caso clínico el sangrado fue localizado y tratado exitosamente mediante arteriografía y embolización. Lastimosamente, la situación de fracaso multiorgánico fue el motivo final del fallecimiento de la paciente.
Conflicto de interesesLos autores declaran no presentar ningún conflicto de intereses.