La reanimación con fluidos es esencial para la supervivencia del paciente crítico en shock, independientemente de la causa que lo origine. Hoy en día disponemos de diversos cristaloides y coloides (sintéticos y naturales), existiendo una viva controversia sobre qué tipo de fluidos debemos emplear y los posibles efectos adversos asociados a su uso, especialmente el desarrollo de fracaso renal con necesidad de técnicas de reemplazo renal. Recientemente se han publicado varios ensayos clínicos y metaanálisis que evidencian que el empleo de hidroxietilalmidón (130/0,4) se asocia a un mayor riesgo de muerte e insuficiencia renal, así como datos que muestran un beneficio clínico con el empleo de cristaloides que contienen menor concentración de sodio y cloro que el suero salino. Ello ha contribuido a aumentar la incertidumbre de los clínicos sobre qué tipo de fluido emplear. Por ello, hemos realizado una revisión narrativa de la literatura con el fin de elaborar unas recomendaciones prácticas sobre el empleo de fluidos en la fase de reanimación del paciente crítico adulto y que se presentan en este documento.
Fluid resuscitation is essential for the survival of critically ill patients in shock, regardless of the origin of shock. A number of crystalloids and colloids (synthetic and natural) are currently available, and there is strong controversy regarding which type of fluid should be administered and the potential adverse effects associated with the use of these products, especially the development of renal failure requiring renal replacement therapy. Recently, several clinical trials and metaanalyses have suggested the use of hydroxyethyl starch (130/0.4) to be associated with an increased risk of death and kidney failure, and data have been obtained showing clinical benefit with the use of crystalloids that contain a lesser concentration of sodium and chlorine than normal saline. This new information has increased uncertainty among clinicians regarding which type of fluid should be used. We therefore have conducted a review of the literature with a view to developing practical recommendations on the use of fluids in the resuscitation phase in critically ill adults.
La administración de fluidos es uno de los actos terapéuticos que con mayor frecuencia realizan en su práctica asistencial cotidiana los médicos que atienden a pacientes críticamente enfermos. Este aporte ocurre en mayor cuantía durante las primeras horas y días de estancia, dado que durante las mismas es cuando se lleva a cabo la reanimación del paciente que con frecuencia ingresa en UCI por shock o hipotensión de cualquier etiología. Hay que tener muy presente que los fluidos deben ser administrados con la misma precaución e igual grado de conocimiento (indicaciones, contraindicaciones, efectos adversos) que se tiene para cualquier fármaco1.
En relación con el aporte de fluidos hay 2 cuestiones esenciales que se plantean los clínicos a diario y que se reflejan en las hipótesis de trabajo de los diversos estudios y ensayos clínicos. Estas cuestiones son: ¿qué fluido aportar? y ¿cuánto fluido administrar y en cuánto tiempo?
Respecto a la primera pregunta (en la que nos centraremos en este documento), hay que resaltar que existen nuevas soluciones disponibles en el mercado, así como reciente información sobre la adecuación e idoneidad de las diversas soluciones en diferentes escenarios clínicos. Estos nuevos datos son a veces contradictorios, faltando en muchos casos conclusiones definitivas. Todo ello explica la gran variedad de prescripciones de fluidos que existe, dado que hay países en los que el empleo de coloides es casi anecdótico, y otros donde constituyen la primera línea de tratamiento para la hipotensión2.
Hoy en día es muy controvertido el uso de coloides sintéticos en pacientes críticos dados los efectos adversos, e incluso el aumento de mortalidad, asociados con el uso de algún tipo de estos coloides. De hecho, un reciente consenso auspiciado por la ESICM considera que no deben utilizarse los coloides sintéticos en pacientes críticos fuera del marco de proyectos de investigación3. Ello hace que solo queden disponibles los cristaloides y la albúmina. El uso exclusivo de cristaloides no está exento de riesgo, en especial el desarrollo de edema intersticial1. Además, bajo el término de cristaloide se engloban diversas soluciones con composiciones diferentes.
ObjetivosEn esta situación, un grupo de especialistas en Medicina Intensiva han realizado una revisión narrativa de la literatura para elaborar unas recomendaciones prácticas sobre el empleo de fluidos (cristaloides y coloides) en la fase de reanimación del paciente crítico adulto con hipotensión. En esta revisión nos hemos centrado específicamente en los estudios que evalúan la mortalidad o el impacto en el desarrollo de fracaso renal o necesidad de técnicas de depuración extrarrenal. Quedan fuera de este documento los pacientes pediátricos, la fluidoterapia de mantenimiento y el manejo del shock hemorrágico.
MetodologíaSe realizó una búsqueda en PubMed de todos los estudios tanto observacionales como ensayos clínicos (excluyendo pacientes pediátricos) con las siguientes palabras clave: fluid therapy, colloids, crystalloides, sodium chloride, Ringer, albumin, balanced solution, hetastarch, pentastarch, hydroxyethyl starch, gelatin, AND hyperchloremic acidosis, resuscitation, shock, severe sepsis, septic shock, trauma, major surgery, kidney, renal, mortality, injury, failure, complication, anaphylactoid reactions, adverse, illness, renal replacement therapy, outcome, clinical trials, prospective study, observational study, and meta-analysis. Se revisaron solo artículos en español o en inglés y no hubo restricción temporal de esta búsqueda. Se obtuvo el texto completo de todos los artículos seleccionados.
El grupo participó en una reunión presencial el 30 de septiembre de 2013 donde se revisó el estado del arte de la reanimación con fluidos en el paciente crítico, debatiéndose entre todos los estudios y metaanálisis identificados. Todos los asistentes rellenaron un cuestionario sobre diversos aspectos prácticos de la reanimación. En dicha reunión se aprobó la estructura de este documento, repartiéndose entre los asistentes los diversos apartados para una primera redacción. Con todo ello se redactó un primer borrador (JGM), que se distribuyó a todo el grupo. Una segunda reunión presencial se realizó el día 18 de junio para la discusión de este documento-borrador. El documento final se ha confeccionado con la literatura publicada hasta julio de 2014 y ha sido revisado y aprobado por todos los firmantes.
Fluidos disponibles: característicasLos fluidos se pueden agrupar en cristaloides y coloides. Los cristaloides son soluciones que contienen agua, electrólitos y/o azúcares en diferentes proporciones, y con respecto al plasma, pueden ser hipotónicos, isotónicos o hipertónicos. Su capacidad de expandir la volemia va a estar relacionada con la concentración de sodio, ya que es el factor que determina un gradiente osmótico entre los compartimentos extra e intravasculares.
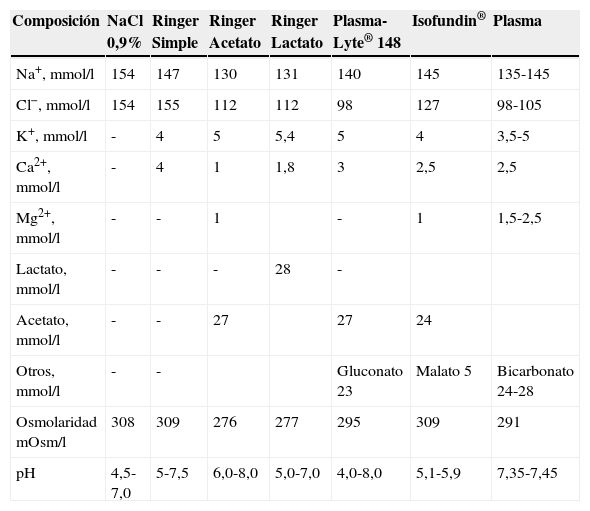
CristaloidesLas soluciones de cristaloides isotónicas respecto al plasma se van a distribuir por el fluido extracelular, presentan un alto índice de eliminación y se puede estimar que, en voluntarios sanos, a los 60min de la administración permanece solo el 20% del volumen infundido en el espacio intravascular4. La solución salina al 0,9%, también denominada suero fisiológico, es levemente hipertónica respecto al líquido extracelular y tiene un pH ácido (tabla 1).
Composición de los cristaloides y comparación con el plasma
| Composición | NaCl 0,9% | Ringer Simple | Ringer Acetato | Ringer Lactato | Plasma-Lyte® 148 | Isofundin® | Plasma |
|---|---|---|---|---|---|---|---|
| Na+, mmol/l | 154 | 147 | 130 | 131 | 140 | 145 | 135-145 |
| Cl−, mmol/l | 154 | 155 | 112 | 112 | 98 | 127 | 98-105 |
| K+, mmol/l | - | 4 | 5 | 5,4 | 5 | 4 | 3,5-5 |
| Ca2+, mmol/l | - | 4 | 1 | 1,8 | 3 | 2,5 | 2,5 |
| Mg2+, mmol/l | - | - | 1 | - | 1 | 1,5-2,5 | |
| Lactato, mmol/l | - | - | - | 28 | - | ||
| Acetato, mmol/l | - | - | 27 | 27 | 24 | ||
| Otros, mmol/l | - | - | Gluconato 23 | Malato 5 | Bicarbonato 24-28 | ||
| Osmolaridad mOsm/l | 308 | 309 | 276 | 277 | 295 | 309 | 291 |
| pH | 4,5-7,0 | 5-7,5 | 6,0-8,0 | 5,0-7,0 | 4,0-8,0 | 5,1-5,9 | 7,35-7,45 |
El suero hiposalino (ClNa al 0,45%) es hipotónico y puede estar indicado en la deshidratación con hipernatremia, pero no como expansor plasmático. Las soluciones salinas hipertónicas (ClNa al 3-7,5%) son expansoras en mayor medida que el volumen infundido, ya que se producirá el paso de agua desde el compartimento intracelular al extracelular. Su utilización en la reanimación del paciente crítico está aún en fase de investigación, quizás con la excepción del paciente politraumatizado, por lo que no se incluye en el presente documento.
Se han desarrollado cristaloides con una composición más similar a la del plasma. Son las denominadas «soluciones balanceadas» (tabla 1). Las principales modificaciones que presentan son la reducción de las concentraciones de sodio y, sobre todo, de cloro, y la sustitución de este anión por lactato (Ringer Lactato) o por acetato, malato o gluconato (nuevas soluciones balanceadas). El pH de las mismas es menos ácido que el del suero salino, así como sus concentraciones de sodio y cloro son más similares a las del plasma. El efecto expansor de volumen que se consigue con estas soluciones es muy similar al del suero salino5.
Existen en el mercado 3 soluciones Ringer (Ringer simple, Ringer Acetato y Ringer Lactato). Hay que decir que el Ringer Simple no puede considerarse una solución balanceada por su contenido en sodio y cloro, muy similar al del suero salino (tabla 1). El más utilizado es el Ringer Lactato o solución de Hartmann, que es levemente hipoosmolar respecto al plasma (tabla 1) y contiene 28mEq de lactato por litro, el cual es transformado en piruvato y, posteriormente, a bicarbonato durante su metabolismo como parte del ciclo de Cori. Esta cantidad de lactato figura como una mezcla de D-lactato y L-lactato. La forma L-lactato es la más fisiológica, siendo metabolizada por la lactato deshidrogenasa, mientras que la forma D-lactato se metaboliza por medio de la D-a-deshidrogenasa. El Ringer Acetato no está comercializado actualmente en nuestro país6.
ColoidesLos coloides son partículas de alto peso molecular que atraviesan con dificultad las membranas capilares, de forma que son capaces de aumentar la presión oncótica plasmática y retener agua en el espacio intravascular. Producen efectos hemodinámicos más rápidos y sostenidos que los cristaloides, precisándose menos volumen que las soluciones cristaloides7. Sin embargo, estos efectos parecen depender del contexto clínico: en sujetos hipovolémicos con presión capilar baja, la albúmina y los coloides sintéticos no tendrían ninguna ventaja hemodinámica sobre los cristaloides. Los coloides se dividen a su vez en sintéticos (gelatinas, almidones y dextranos) y naturales (albúmina).
DextranosSon una mezcla de polímeros de glucosa que están disponibles en 2 soluciones: dextrano 40 (peso molecular medio 40.000Da) y dextrano 70 (peso molecular medio 70.000Da). Se asocian con una incidencia considerable de efectos secundarios, tales como reacciones alérgicas, fracaso renal o diátesis hemorrágica, y prácticamente han caído en desuso en los últimos años2,8.
GelatinasExisten 2 formulaciones de gelatina: poligelina (gelatina unida por puentes de urea) y gelatina succinilada. Estas 2 formulaciones se diferencian no solo por las características químicas, sino también por su capacidad de expansión, composición electrolítica y episodios adversos9. Tradicionalmente, el efecto adverso más temido con el empleo de las gelatinas es la posibilidad de reacción anafiláctica8, que ocurre en el 1% con la poligelina y aproximadamente en el 0,1% con el uso de gelatina succinilada10. El peso molecular de la gelatina succinilada es en torno a 30.000Da, y a pesar de ello su capacidad de expansión es similar a la del hydroxyethyl starch (HES, «hidroxietilalmidón») 130 (peso molecular 130.000Da)11. Recientemente se ha comercializado en España una nueva presentación con un menor contenido en cloro, que ha sido sustituido por acetato.
HidroxietilalmidónConsiste en polímeros formados por polisacáridos naturales modificados. Se obtiene a partir del almidón de maíz o patata, mediante la sustitución de los grupos hidroxilos por grupos hidroxietiléter en las moléculas de glucosa de la amilopectina. Hay 2 características fisicoquímicas de interés que nos orientan sobre el comportamiento en el organismo de los HES: el peso molecular y el grado de hidroxilación, que se mide por el índice de sustitución molar. El índice de sustitución molar está determinado por el número de unidades de glucosa hidroxietiladas dividido por las unidades de glucosa presentes. A mayor número de unidades hidroxietiladas, mayor es el grado de sustitución y mayor la vida media de la molécula en el plasma1.
Las primeras generaciones de HES se caracterizaban por un elevado peso molecular (450.000Da) e índice de sustitución (0,7), y posteriormente aparecieron con un peso molecular de 200.000Da y un índice de sustitución de 0,5. Su larga vida media y su acumulación en los tejidos debida a sus características fisicoquímicas explican la elevada tasa de efectos adversos, especialmente fracaso renal, asociados con su uso12.
Posteriormente aparecen las nuevas generaciones de HES, con ventajas teóricas sobre las predecesoras, con un peso molecular medio de 130.000Da y un índice de sustitución molar de 0,42 (HES 130/0,4), lo que hace que, al menos en teoría, su acumulación en los tejidos sea menor y se asocien a menos efectos adversos. Sin embargo, estudios clínicos no apoyan el menor acúmulo de HES con menor peso molecular e índice de sustitución en comparación con las de peso molecular elevado13.
AlbúminaComo coloide natural, disponemos de las soluciones de albúmina que existen al 4 y al 20%. En España y en general en Europa utilizamos preferentemente la presentación al 20%, mientras que en Estados Unidos se emplea la del 4%. Hay que decir que la presentación al 4% tiene un alto contenido en cloro (120-130mEq/L), mientras que al 20% es una solución con bajo contenido en cloro (20mEq/L).
Las soluciones de albúmina se han utilizado para el tratamiento de pacientes críticos desde los años 40. Sin embargo, debido a los resultados de un metaanálisis publicado en 1998 y que reportó un incremento de la mortalidad14, el papel de la administración de albúmina en el paciente crítico se convirtió en un tema controvertido.
Es bien conocido que la albúmina tiene múltiples efectos fisiológicos que son muy relevantes en el enfermo crítico15, incluyendo la regulación de la presión coloidosmótica, el transporte plasmático de fármacos, la capacidad antioxidante y la modulación del óxido nítrico. Ulldemolins et al.16 reportaron que la unión a proteínas de los antibióticos, incluyendo ceftriaxona, ertapenem, teicoplanina y aztreonam, está frecuentemente disminuida en pacientes con hipoalbuminemia, lo que incrementa su aclaramiento, pudiendo resultar en niveles infraterapéuticos. No obstante, la relación entre el tratamiento con albúmina y la mejoría en algunos de los efectos fisiológicos conocidos de la albúmina no ha sido demostrada. Sin embargo, está bien establecido que los niveles bajos de albúmina están asociados con un peor pronóstico17,18.
¿Cuál de estas alternativas debemos emplear en la fase de reanimación del enfermo crítico?Una vez revisadas las características generales de los distintos cristaloides y coloides, nuestra intención es posicionar cada una de ellas en la reanimación del enfermo crítico basándonos en la literatura científica disponible y en nuestra opinión como clínicos. Para ello, formulamos una serie de preguntas, y tras sintetizar los datos más relevantes disponibles en las publicaciones científicas, concluimos cómo y cuándo creemos, a día de hoy, deben emplearse dichas soluciones.
¿Es el suero salino el cristaloide de elección para iniciar la reanimación de un paciente crítico?Dentro de las diversas opciones, el empleo de suero salino ha sido tradicionalmente la primera opción para la reanimación de los pacientes en shock1,19. De hecho, ha sido elegido como el comparador en varios ensayos clínicos que han evaluado diversos coloides sintéticos o naturales en la reanimación de pacientes críticos20,21.
Su contenido en sodio y cloro es ligeramente superior al del plasma y su empleo se ha asociado con acidosis hiperclorémica y probablemente con el desarrollo de fracaso renal22. Si se infunden cantidades elevadas de solución salina, el excedente de cloro del líquido extracelular desplaza el bicarbonato, ocasionando acidosis hiperclorémica. Este efecto ha sido observado en pacientes posquirúrgicos23–25 y en politraumatizados26, si bien parece que las consecuencias clínicas no son relevantes27. Existe relación directa entre la cantidad de cloro administrada y la aparición de la acidosis metabólica28.
Por otro lado, la acidosis metabólica que presentan los pacientes con sepsis grave y shock séptico es de etiología multifactorial, pero la acidosis hiperclorémica es uno de los componentes predominantes, especialmente en los pacientes que fallecen29. Recientemente se ha demostrado que la infusión de suero salino a voluntarios sanos ocasiona una reducción de la velocidad del flujo renal y de la perfusión de la corteza renal, lo cual no se observa con el empleo de una solución salina balanceada30.
Recomendaciones- 1.
El suero salino al 0,9% es una opción válida para iniciar la reanimación del enfermo crítico, incluyendo pacientes con shock séptico.
- 2.
Se recomienda vigilar estrechamente la aparición de acidosis hiperclorémica.
- 3.
Si se constata la existencia de hipercloremia con o sin acidosis metabólica acompañante recomendamos emplear fluidos con menor contenido en cloro (soluciones balanceadas).
- 4.
El suero salino al 0,9% es la solución de elección en caso de alcalosis hipoclorémica, en las hipocloremias de cualquier etiología o en caso de hiperkaliemia grave.
El efecto de expansión de volumen que se consigue con Ringer Lactato es muy similar al de la solución salina. En un modelo experimental, el empleo de Ringer Lactato no se asocia a desarrollo de acidosis hiperclorémica31.
Hay que decir que no existen por el momento ensayos clínicos que hayan comparado entre sí las diferentes soluciones de cristaloides en la reanimación de pacientes críticos. Por el contrario, sí existen diversos estudios prospectivos y ensayos clínicos que han comparado el suero salino con el Ringer Lactato en pacientes quirúrgicos25,27,28,32–35. En dichos estudios se concluye que el empleo de Ringer Lactato se asocia a un menor desarrollo de acidosis metabólica hiperclorémica que con suero salino, aunque sin diferencias en los objetivos clínicos. Aunque este fluido contiene potasio, su empleo en pacientes con disfunción renal se asocia a una menor elevación de las cifras séricas de potasio que cuando se administró suero salino25. Aunque la explicación de este hecho no está clara, podría ser debido al desplazamiento de potasio debido a los cambios agudos de los iones hidrógeno en sangre.
En un reciente estudio de cohortes ajustado por propensity score, realizado en pacientes médicos con shock séptico, el empleo en la fase de reanimación de soluciones balanceadas (más del 90% de los fluidos recibidos en este grupo fue Ringer Lactato) se asoció a una reducción significativa de la mortalidad en comparación con el empleo de suero salino, aunque sin diferencias en la incidencia de fracaso renal. Se observó una relación dosis-dependiente entre el aporte de soluciones balanceadas y el efecto beneficioso de la mortalidad, independientemente de la cantidad total de fluidos administrada36.
Sin embargo, existe la posibilidad teórica de que la infusión de cantidades elevadas de lactato exacerbe la acidosis láctica existente en el shock séptico y otros estados de hipoperfusión periférica. Un daño hepatocelular o una menor perfusión hepática, en combinación con un componente hipóxico, podría disminuir el aclaramiento de lactato y, por consiguiente, incrementaría la acidosis láctica. Por otra parte, la hiperlactacidemia al ingreso en UCI (lactacidemia>4mmol/L) es un factor independiente de mortalidad en pacientes con sepsis grave37.
Hay que resaltar que no existen estudios clínicos en pacientes críticos o con sepsis grave que hayan evaluado este posible efecto no deseado. Un estudio que incluyó 24 voluntarios sanos no observó hiperlactacidemia tras infundir un litro de esta solución en una hora38. El empleo de Ringer Lactato ocasiona hiperlactacidemia en pacientes politraumatizados26, en cirugía ginecológica32, pacientes quirúrgicos mayores de 60 años27, o donantes sometidos a hepatectomía derecha, si bien la misma desaparecía al segundo día de posoperatorio y no tenía impacto en la evolución clínica39.
La relativa hipoosmolaridad de Ringer Lactado supone una importante limitación para su empleo en la reanimación de pacientes con riesgo de edema cerebral40. Por tanto, su uso está desaconsejado en personas con traumatismo craneoencefálico y en otros pacientes neurológicos con riesgo de hipertensión intracraneal.
Recomendaciones- 1.
El Ringer Lactato es el cristaloide de elección para iniciar la reanimación del enfermo crítico, incluyendo pacientes con shock séptico.
- 2.
Se recomienda como primera opción para la reanimación en caso de acidosis metabólica hiperclorémica.
- 3.
Aunque no hay datos que contraindiquen el empleo de Ringer Lactato en disfunción renal, dado su contenido en potasio, el grupo recomienda no utilizarlo en caso de hiperkaliemia o insuficiencia renal grave.
- 4.
Se recomienda considerar otros cristaloides que no contengan lactato en casos de hiperlactacidemia grave, aunque con base en la literatura disponible no podemos recomendar unos niveles de lactato sérico a partir de los cuales no se debiera utilizar este cristaloide.
- 5.
Se recomienda no emplear el Ringer Lactato en pacientes con edema cerebral o en riesgo de desarrollarlo por su enfermedad de base.
En los últimos años encontramos abundante literatura sobre el empleo de estas nuevas soluciones balanceadas en la reanimación de los pacientes críticos y los beneficios existentes. En un estudio que comparó 2 periodos, la incidencia de fracaso renal y la necesidad de técnicas de reemplazo renal fueron significativamente menores en el periodo con restricción de cloro (básicamente se sustituyó el suero salino por un cristaloide balanceado), aunque sin diferencias en la mortalidad22. Esta estrategia de emplear soluciones pobres en cloro se asocia, por el contrario, con un incremento de la incidencia de alcalosis metabólica41.
También existen datos del empleo de soluciones balanceadas en pacientes quirúrgicos. Un estudio observacional concluyó que las complicaciones quirúrgicas y la mortalidad fueron significativamente superiores cuando se empleó suero salino para la reanimación en comparación con el grupo que recibió solución balanceada. Tras el ajuste por propensity score, el empleo de la solución balanceada no se asoció a una reducción de mortalidad, pero sí a una menor incidencia de complicaciones42.
Un ensayo clínico aleatorizado y doble ciego ha comparado la reanimación con suero salino (n=30), Ringer Lactato (n=30) o una solución balanceada sin lactato (n=30) en el área de urgencias de pacientes deshidratados. Los autores no encontraron que ninguna de estas soluciones alterara significativamente el equilibrio ácido-base, si bien existía una tendencia a un menor valor del pH en el grupo que recibió suero salino43. En pacientes con politraumatismo grave, la reanimación con una solución balanceada ocasionó una menor incidencia de acidosis hiperclorémica que la solución salina, aunque sin impacto en la tasa de disfunción renal, utilización de recursos o mortalidad, aunque este estudio no estaba diseñado para hallar diferencias en mortalidad44.
También existen recientes ensayos clínicos que han evaluado estas soluciones balanceadas en pacientes neurocríticos. En un ensayo aleatorizado y doble ciego realizado en 40 pacientes con traumatismo craneoencefálico grave (GCS≤8 puntos) o hemorragia subaracnoidea (WFNS≥3), la incidencia de acidosis hiperclorémica (objetivo primario) fue significativamente menor con el empleo de una solución balanceada que con el uso de suero salino, aunque sin diferencias en la existencia de hipertensión intracraneal o mortalidad45. Del mismo modo, en un ensayo clínico aleatorizado y doble ciego realizado en pacientes con hemorragia subaracnoidea, el empleo de una solución balanceada se asoció a una menor incidencia de acidosis hiperclorémica, pero sin aparición de hiponatremia o hipoosmolaridad, que podrían conllevar consecuencias negativas en este tipo de pacientes46.
Por último, un reciente metaanálisis ha evaluado el empleo de estas soluciones balanceadas comparándolas con el suero salino en pacientes quirúrgicos. Se incluyeron 13 ensayos clínicos y los autores concluyen que el empleo de suero salino se asocia a una mayor alteración del equilibrio ácido-base sin modificación de las variables clínicas, aunque se observó una mayor necesidad de transfusión de plaquetas en los pacientes reanimados con suero salino47. Igualmente, un sofisticado metaanálisis concluye que la reanimación con soluciones balanceadas (definiendo como tales todas aquellas en las que la concentración de sodio es inferior a la del suero salino) se asocia a una menor mortalidad en pacientes con sepsis que el empleo de cristaloides no balanceados48. Sin embargo, esta conclusión se apoya en gran medida en evidencias indirectas (network analysis) cuya calidad es cuestionable.
Recomendaciones- 1.
Las nuevas soluciones balanceadas que no poseen lactato son una alternativa a emplear en la reanimación del paciente crítico, especialmente en shock séptico, pero no pueden considerarse en la actualidad como la primera opción a emplear.
- 2.
Estas soluciones están especialmente indicadas en pacientes con hiperlactacidemia grave en los que se quiere, además, evitar un elevado aporte de cloro.
- 3.
Se recomienda su empleo en caso de acidosis metabólica hiperclorémica o tras el aporte de elevadas cantidades de suero salino si se ha desarrollado hipercloremia.
- 4.
Dado su contenido en potasio, no recomendamos su uso en caso de hiperkaliemia o de insuficiencia renal.
El empleo de HES como expansor plasmático sintético en pacientes críticos con shock era una estrategia terapéutica muy extendida en los primeros años de este siglo. Es bien conocido que el volumen necesario de HES es significativamente menor que cuando se emplean cristaloides49,50. En la encuesta realizada en 391 UCI de 25 países, en Europa se empleaba HES en el 55% de los episodios de reanimación en los que se administraron coloides2.
En los últimos años han aparecido diversos ensayos clínicos que han cuestionado su seguridad especialmente en pacientes con sepsis grave y shock séptico. Además, estudios en animales y en humanos han demostrado que el HES se deposita en diversos órganos pero especialmente a nivel renal, persistiendo incluso durante años, lo que puede explicar los efectos adversos descritos con su uso, pero especialmente la mayor tasa de fracaso renal51.
Un estudio multicéntrico alemán comparó HES 200/0,5 con Ringer Lactato en la reanimación de pacientes con sepsis grave y shock séptico, siendo significativamente superior la tasa de fracaso renal y la necesidad de reemplazo renal en el grupo que recibió HES. Este efecto fue más acusado entre los pacientes que recibieron más de 20ml/kg, si bien la tasa de fracaso renal y la necesidad de reemplazo renal fue también significativamente superior en los que recibieron<20ml/kg al compararlos con el grupo de Ringer Lactato52. En contraposición a estos resultados, un estudio canadiense halló una menor tasa de insuficiencia renal en pacientes con sepsis reanimados con cristaloides más coloides (HES 200/0,5) respecto a los que solo recibieron cristaloides, pero sin diferencias en la mortalidad53.
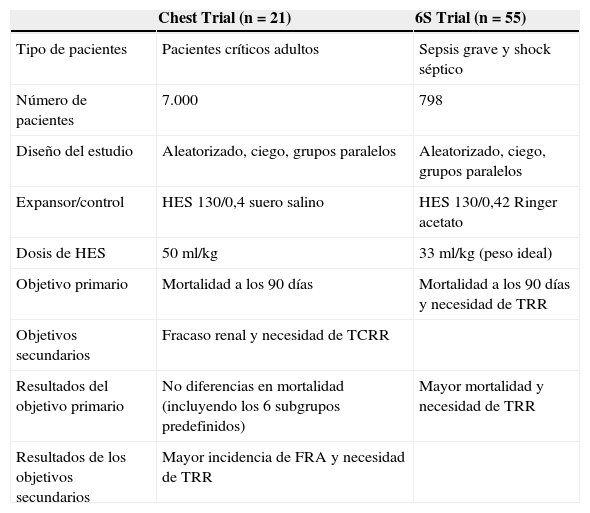
Más recientemente, 2 ensayos clínicos han evaluado HES de menor peso molecular e índice de sustitución molar (HES 130/0,4) en la reanimación de pacientes críticos o con sepsis grave y shock séptico (tabla 2). La incidencia de fracaso renal y la necesidad de técnicas de reemplazo renal fueron superiores en pacientes que recibieron HES en comparación con suero salino, aunque sin diferencias en la mortalidad a los 90 días (objetivo primario)21. Por el contrario, en el estudio realizado en pacientes con sepsis grave, la mortalidad a los 90 días y los requerimientos de reemplazo renal fueron significativamente mayores en los que recibieron este coloide en comparación con el grupo control (Ringer Acetato). Estos resultados se confirmaron tras el ajuste realizado con un análisis multivariante54.
Comparación de 2 ensayos clínicos que evaluaron hidroxietilalmidón en pacientes críticos
| Chest Trial (n=21) | 6S Trial (n=55) | |
|---|---|---|
| Tipo de pacientes | Pacientes críticos adultos | Sepsis grave y shock séptico |
| Número de pacientes | 7.000 | 798 |
| Diseño del estudio | Aleatorizado, ciego, grupos paralelos | Aleatorizado, ciego, grupos paralelos |
| Expansor/control | HES 130/0,4 suero salino | HES 130/0,42 Ringer acetato |
| Dosis de HES | 50ml/kg | 33ml/kg (peso ideal) |
| Objetivo primario | Mortalidad a los 90 días | Mortalidad a los 90 días y necesidad de TRR |
| Objetivos secundarios | Fracaso renal y necesidad de TCRR | |
| Resultados del objetivo primario | No diferencias en mortalidad (incluyendo los 6 subgrupos predefinidos) | Mayor mortalidad y necesidad de TRR |
| Resultados de los objetivos secundarios | Mayor incidencia de FRA y necesidad de TRR |
TCRR: técnica continua de reemplazo renal; FRA: fracaso renal agudo.
Sin embargo, en un ensayo aleatorizado y doble ciego realizado en pacientes con traumatismo grave, la tasa de disfunción renal fue significativamente menor con el uso de HES 130/0,4 comparada con la del grupo control, que recibió suero salino en los pacientes con trauma penetrante, aunque sin diferencias en el subgrupo de trauma cerrado50. No se observaron diferencias en la mortalidad. De igual modo, un estudio observacional realizado durante 15 días y que incluyó 3.147 pacientes (el 34% recibieron HES) concluyó que el uso de este expansor, tras ajustar por variables de confusión, no se asoció a un mayor deterioro de la función renal o a necesidad de técnicas de reemplazo renal55.
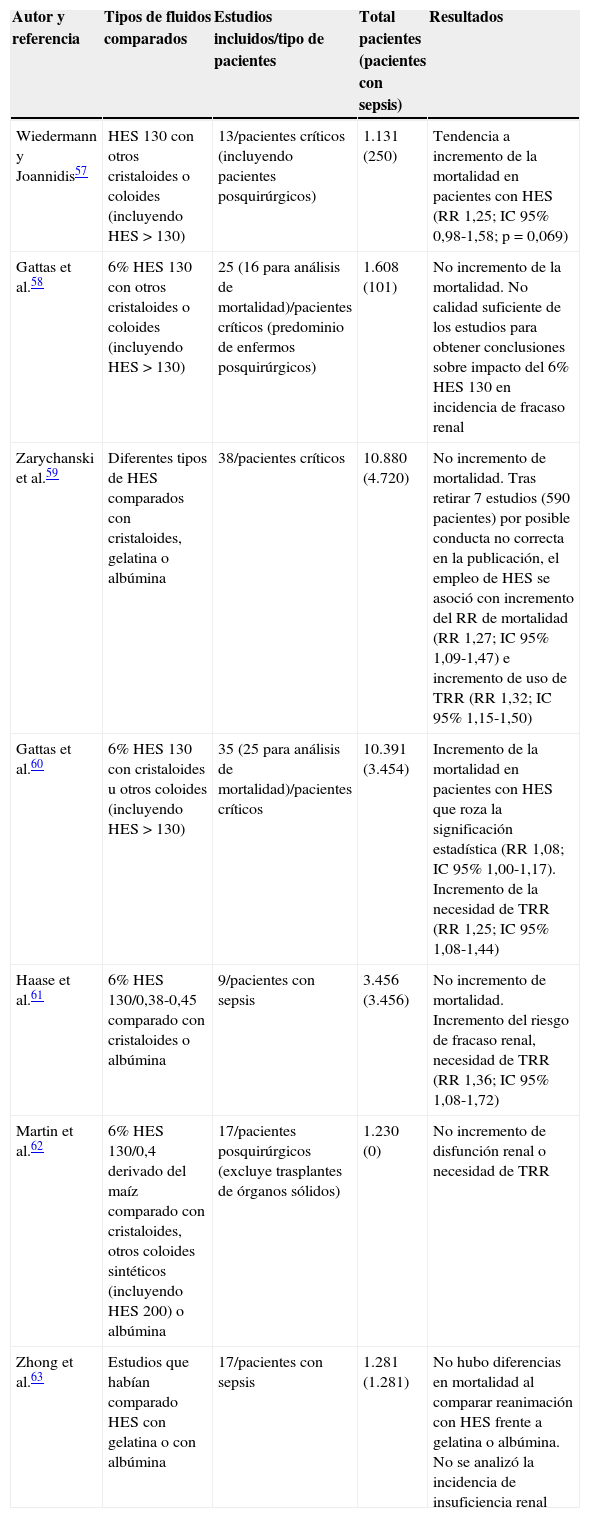
Quizás existen pocos tratamientos tan evaluados como el empleo de HES y que hayan generado tan elevado número de revisiones sistemáticas y metaanálisis cuestionando la calidad de muchos de ellos56. Así, desde el año 2012 se han publicado 6 metaanálisis evaluando los efectos sobre la función renal y la mortalidad del HES comparado con cristaloides y otros coloides57–62. Un séptimo metaanálisis incluyó solo los estudios que habían comparado distintos coloides entre sí en la reanimación de enfermos con sepsis63. Las características de estos metaanálisis y las conclusiones más relevantes se resumen en la tabla 3.
Metaanálisis que han analizado el impacto del empleo de hidroxietilalmidón en la mortalidad y el desarrollo de fracaso renal en pacientes críticos
| Autor y referencia | Tipos de fluidos comparados | Estudios incluidos/tipo de pacientes | Total pacientes (pacientes con sepsis) | Resultados |
|---|---|---|---|---|
| Wiedermann y Joannidis57 | HES 130 con otros cristaloides o coloides (incluyendo HES>130) | 13/pacientes críticos (incluyendo pacientes posquirúrgicos) | 1.131 (250) | Tendencia a incremento de la mortalidad en pacientes con HES (RR 1,25; IC 95% 0,98-1,58; p=0,069) |
| Gattas et al.58 | 6% HES 130 con otros cristaloides o coloides (incluyendo HES>130) | 25 (16 para análisis de mortalidad)/pacientes críticos (predominio de enfermos posquirúrgicos) | 1.608 (101) | No incremento de la mortalidad. No calidad suficiente de los estudios para obtener conclusiones sobre impacto del 6% HES 130 en incidencia de fracaso renal |
| Zarychanski et al.59 | Diferentes tipos de HES comparados con cristaloides, gelatina o albúmina | 38/pacientes críticos | 10.880 (4.720) | No incremento de mortalidad. Tras retirar 7 estudios (590 pacientes) por posible conducta no correcta en la publicación, el empleo de HES se asoció con incremento del RR de mortalidad (RR 1,27; IC 95% 1,09-1,47) e incremento de uso de TRR (RR 1,32; IC 95% 1,15-1,50) |
| Gattas et al.60 | 6% HES 130 con cristaloides u otros coloides (incluyendo HES>130) | 35 (25 para análisis de mortalidad)/pacientes críticos | 10.391 (3.454) | Incremento de la mortalidad en pacientes con HES que roza la significación estadística (RR 1,08; IC 95% 1,00-1,17). Incremento de la necesidad de TRR (RR 1,25; IC 95% 1,08-1,44) |
| Haase et al.61 | 6% HES 130/0,38-0,45 comparado con cristaloides o albúmina | 9/pacientes con sepsis | 3.456 (3.456) | No incremento de mortalidad. Incremento del riesgo de fracaso renal, necesidad de TRR (RR 1,36; IC 95% 1,08-1,72) |
| Martin et al.62 | 6% HES 130/0,4 derivado del maíz comparado con cristaloides, otros coloides sintéticos (incluyendo HES 200) o albúmina | 17/pacientes posquirúrgicos (excluye trasplantes de órganos sólidos) | 1.230 (0) | No incremento de disfunción renal o necesidad de TRR |
| Zhong et al.63 | Estudios que habían comparado HES con gelatina o con albúmina | 17/pacientes con sepsis | 1.281 (1.281) | No hubo diferencias en mortalidad al comparar reanimación con HES frente a gelatina o albúmina. No se analizó la incidencia de insuficiencia renal |
Basándose en todos estos datos, a finales del año 2013, tanto la European Medicines Agency como la Agencia Española de Medicamentos y Productos Sanitarios recomendaron no utilizar soluciones que contengan HES en pacientes críticos. La Agencia Española de Medicamentos y Productos Sanitarios permite el uso de HES solo en caso de hipovolemia debida a hemorragia aguda, pero con la obligación de realizar un seguimiento de la función renal durante al menos 90 días64.
Con posterioridad, un estudio aleatorizado (estudio CRISTAL) que ha comparado coloides (HES, gelatinas, dextranos o albúmina) con cristaloides en la reanimación de pacientes críticos con shock hipovolémico no ha hallado diferencias en episodios adversos (incluyendo desarrollo de insuficiencia renal) o mortalidad. Más aún, la mortalidad a los 90 días fue significativamente inferior en el grupo que recibió coloides, pero sin diferencias en la mortalidad a los 28 días (objetivo primario). El subanálisis de los pacientes que recibieron HES (aproximadamente el 60% de los pacientes aleatorizados a recibir coloides) no mostró que su empleo se asociara a una mayor mortalidad o desarrollo de fracaso renal en la cohorte total o en los pacientes con sepsis (el 55% de la muestra)65.
Recomendaciones- 1.
Se recomienda no emplear soluciones de HES en la reanimación del paciente crítico dados los datos existentes que apuntan a que su uso se asocia a una mayor morbimortalidad (desarrollo de insuficiencia renal).
- 2.
Su uso está especialmente desaconsejado en pacientes con alto riesgo de desarrollo de fracaso renal, como son los pacientes con sepsis grave/shock séptico.
- 3.
Si se considera que el paciente requiere una rápida expansión de volumen y, por tanto, el empleo de un coloide, el grupo aconseja emplear otras alternativas, tales como las gelatinas o la albúmina.
Las gelatinas se han utilizado como expansores plasmáticos durante décadas. Sin embargo, existe mucha menos información disponible que con HES, especialmente en aspectos de seguridad, como ha sido puesto de relieve por un reciente metaanálisis que concluye que son necesarios más estudios bien diseñados que evalúen diversos aspectos de seguridad, especialmente en lo que se refiere al desarrollo de fracaso renal66.
Varios estudios realizados en pacientes posquirúrgicos han evaluado el uso de las gelatinas vs. cristaloides sin que se hayan observado diferencias en las complicaciones o la mortalidad7,67. En pacientes críticos, hay que mencionar que en el subanálisis de aquellos que recibieron gelatina en el ensayo clínico CRISTAL no se hallaron diferencias en mortalidad, fracaso renal o necesidad de técnicas de reemplazo renal respecto a los reanimados con cristaloides65.
Existen relativamente pocos ensayos clínicos que hayan comparado gelatina con HES en pacientes críticos. En 129 pacientes con sepsis grave, un ensayo clínico aleatorizado y abierto concluyó que el empleo de gelatina al 4% se asociaba a una menor incidencia de fracaso renal agudo que el uso de HES 200/0,6, aunque sin diferencias en la mortalidad68. Un ensayo clínico que comparó estos 2 expansores en la reanimación de pacientes donantes en muerte encefálica observó que la tasa de insuficiencia renal fue superior en los receptores que recibieron el riñón de un donante que había recibido HES 200/0,669.
Por el contrario, no disponemos de ensayos clínicos que hayan comparado el empleo de gelatina con HES de bajo peso molecular e índice de sustitución (130/0,4) en la reanimación de pacientes críticos. Un ensayo clínico que comparó la reanimación con gelatina al 4% con 2 diferentes soluciones de HES (130/0,4 y 200/0,5) en pacientes sometidos a cirugía de aorta abdominal concluyó que el uso de gelatina se asociaba a una mayor incidencia de disfunción renal posoperatoria, sin diferencias entre las 2 formulaciones de HES70.
Un estudio observacional realizado en pacientes con sepsis grave demostró que la tasa de fracaso renal y los requerimientos de hemoderivados fueron significativamente superiores con HES 130/0,4 (n=360) o con gelatina al 4% (n=352) que cuando se administraron cristaloides (n=334)71. Este mismo grupo realizó un estudio observacional en pacientes sometidos a cirugía cardiaca obteniendo similares conclusiones72. Sin embargo, en un estudio que incluyó 1.013 pacientes ingresados en UCI con shock, el empleo de coloides hiperoncóticos (dextranos o HES) se asoció, tras el ajuste por variables de confusión, a una mayor tasa de fracaso renal (OR: 2,48 [1,24-4,97]), lo cual no ocurrió con el uso de coloides hipooncóticos (gelatina al 4%)73.
No está establecida la dosis límite que se recomienda no superar si se administran gelatinas. Si miramos los estudios publicados, las dosis administradas oscilan entre 10-45ml/kg7,63,71,72,74. Un estudio observacional comparó 2 periodos en pacientes críticos quirúrgicos. En el primero se empleó HES 130/0,4 (n=1383), y en el segundo, gelatina al 4% (n=1.528). El empleo tanto de HES como de gelatina no fue, per se, un factor asociado a mortalidad o fracaso renal, pero sí lo fue el empleo de cualquiera de estos 2 expansores a dosis>33ml/kg. En el subgrupo de pacientes con sepsis, la mortalidad fue superior en el grupo de HES respecto a la gelatina (42,5 vs. 26,7%; p=0,053). Igualmente, en este subgrupo de pacientes con sepsis, la administración de HES o gelatina a dosis>33ml/kg se asoció a un mayor riesgo de muerte o fracaso renal75.
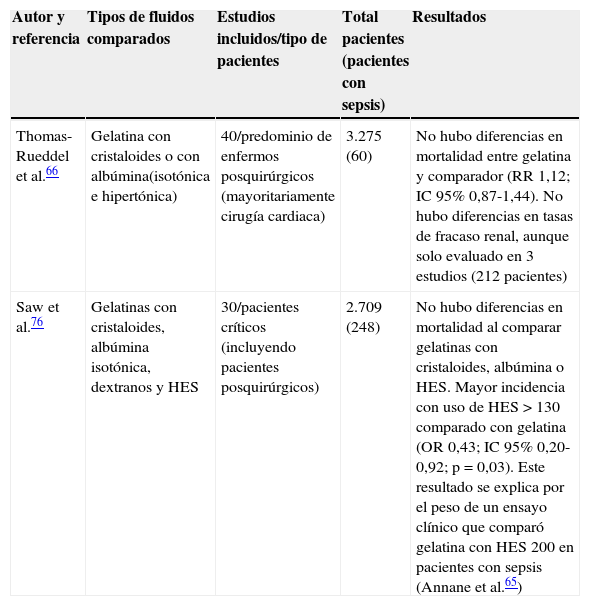
Un metaanálisis ha analizado el impacto sobre el pronóstico de pacientes críticos quirúrgicos del empleo de gelatinas. Al compararlas con HES de elevado peso molecular, las gelatinas originan menos disfunción renal, si bien cuando se compararon con cristaloides o albúmina no se detectaron diferencias en la mortalidad o el desarrollo de fracaso renal, aunque sí una mayor incidencia de sangrado76. Las principales conclusiones de 2 recientes metaanálisis que han evaluado la eficacia y seguridad de las gelatinas se resumen en la tabla 4. Una reciente conferencia de consenso no recomienda el uso de gelatinas en pacientes con sepsis grave o con alto riesgo de fracaso renal3.
Resumen de los metaanálisis que han evaluado la eficacia y seguridad del uso de gelatinas
| Autor y referencia | Tipos de fluidos comparados | Estudios incluidos/tipo de pacientes | Total pacientes (pacientes con sepsis) | Resultados |
|---|---|---|---|---|
| Thomas-Rueddel et al.66 | Gelatina con cristaloides o con albúmina(isotónica e hipertónica) | 40/predominio de enfermos posquirúrgicos (mayoritariamente cirugía cardiaca) | 3.275 (60) | No hubo diferencias en mortalidad entre gelatina y comparador (RR 1,12; IC 95% 0,87-1,44). No hubo diferencias en tasas de fracaso renal, aunque solo evaluado en 3 estudios (212 pacientes) |
| Saw et al.76 | Gelatinas con cristaloides, albúmina isotónica, dextranos y HES | 30/pacientes críticos (incluyendo pacientes posquirúrgicos) | 2.709 (248) | No hubo diferencias en mortalidad al comparar gelatinas con cristaloides, albúmina o HES. Mayor incidencia con uso de HES>130 comparado con gelatina (OR 0,43; IC 95% 0,20-0,92; p=0,03). Este resultado se explica por el peso de un ensayo clínico que comparó gelatina con HES 200 en pacientes con sepsis (Annane et al.65) |
- 1.
En pacientes con shock (con la excepción del shock séptico) en los que se requiera una rápida expansión de volumen se recomienda considerar el empleo de gelatina al 4%.
- 2.
Si se decide emplear gelatina, se recomienda la succinilada, dado su mejor perfil de seguridad.
- 3.
Dadas las incertidumbres que aún existen sobre su seguridad, el grupo recomienda no superar la dosis de 30ml/kg de gelatina al 4% succinilada durante la fase de reanimación.
En 2004, los resultados del estudio aleatorizado Saline versus Albumin Fluid Evaluation en 7.000 pacientes críticos mostraron que una solución de albúmina al 4% era tan segura como la solución salina como fluido de reanimación, aunque sin influir en el pronóstico20.
Sin embargo, un subanálisis de este ensayo clínico evidenció la posibilidad de beneficio del empleo de albúmina en los 1.218 pacientes con sepsis grave. En el análisis multivariante, el riesgo ajustado de muerte fue significativamente menor (OR 0,71; IC 95% 0,52-0,97; p=0,03) en los pacientes que recibieron albúmina respecto a los que se reanimaron con suero salino77. Además, un metaanálisis que incluyó 17 estudios aleatorizados comparando albúmina frente a otros fluidos (cristaloides o coloides sintéticos) mostró un descenso de la mortalidad (OR 0,82; IC 95% 0,67-1,0; p=0,047)78. Por todo ello, diversas guías de práctica clínica recomiendan emplear albúmina en la reanimación del paciente con sepsis grave o shock séptico, especialmente si no hay respuesta a la infusión de cristaloides3,79.
Más recientemente, un ensayo clínico multicéntrico y abierto (estudio ALBIOS) aleatorizó 1.818 pacientes con sepsis grave o shock séptico a recibir 300ml de albúmina al 20% o cristaloides como fluido de reanimación y posteriormente dosis adicionales de albúmina al 20% para mantener la albuminemia>30g/L. No se observaron diferencias en mortalidad a día 28 (32% albúmina vs. 32% cristaloides) ni a día 90 (41 vs. 44%). Sin embargo, el subgrupo de pacientes en shock séptico que recibieron albúmina tuvo menor mortalidad a 90 días (43 vs. 48%; p=0,03)80. Hay que mencionar, por último, que en pacientes con sepsis, un sofisticado metaanálisis concluye que la reanimación con albúmina se asocia a una menor mortalidad con respecto al empleo de cristaloides o almidones48.
En un análisis posterior del estudio Saline versus Albumin Fluid Evaluation, los pacientes con traumatismo craneal tratados con albúmina tuvieron una mayor mortalidad81, posiblemente debido a que la albúmina puede incrementar la presión intracraneal, al menos durante la primera semana82.
En otro tipo de pacientes, Sort et al.83 publicaron los resultados de un ensayo clínico aleatorizado en 126 enfermos con cirrosis y peritonitis bacteriana espontánea. Los pacientes que recibieron albúmina como expansor plasmático presentaron menor insuficiencia renal y menor mortalidad hospitalaria. Un metaanálisis de 16 estudios aleatorizados mostró que la albúmina se asociaba a una reducción de la mortalidad (OR 0,46; IC 95% 0,25-0,86) e insuficiencia renal (OR 0,34; IC 95% 0,15-0,75) en pacientes con cirrosis y cualquier infección84. De igual modo, el empleo de albúmina reduce el desarrollo de shock y la mortalidad tras paracentesis por ascitis a tensión85. De hecho, en la actualidad, la hepatopatía es la principal indicación para uso de albúmina en UCI españolas, siendo excepcional su utilización en pacientes con sepsis grave/shock séptico86.
Existen limitaciones para el uso de albúmina, como son la baja calidad de la evidencia sobre la efectividad, el coste elevado y el riesgo potencial de transmisión de microorganismos87. Por ello, no debe considerarse el uso rutinario de la albúmina como fluido de reanimación, pero sí puede ser empleada en algunos grupos de pacientes.
Recomendaciones- 1.
La administración de albúmina en el paciente crítico no se asocia a efectos adversos demostrados, pero debe reservarse para aquellos grupos específicos de pacientes en los que se ha demostrado beneficio.
- 2.
Se recomienda considerar la albúmina en la reanimación del paciente en shock séptico que no responde a cristaloides.
- 3.
No debe emplearse la albúmina en el paciente con traumatismo craneal.
- 4.
La administración de albúmina debe considerarse en los pacientes con cirrosis y peritonitis bacteriana espontánea.
Como se ha expuesto, quedan aún muchos aspectos que aclarar respecto a qué fluidos emplear en la reanimación del paciente crítico, tanto en el grupo de cristaloides como de coloides. En este último grupo, y con los datos positivos del ensayo clínico CRISTAL65, pensamos que no puede afirmarse de forma categórica que no debemos utilizar coloides en el enfermo en shock. Por ello, proponemos que se realicen más estudios para evaluar la eficacia y seguridad de la albúmina y las gelatinas, o se identifiquen subgrupos de pacientes en los que puedan emplearse coloides por el bajo riesgo de fracaso renal. Con base en todo lo anteriormente revisado, el grupo plantea como posibles líneas futuras de investigación:
- -
Se necesitan estudios y ensayos clínicos bien diseñados que comparen entre sí los distintos cristaloides evaluando el impacto en variables clínicas, así como estudios de coste-efectividad de los mismos.
- -
Se requieren estudios clínicos que evalúen el impacto en la mortalidad del empleo de gelatinas y que confirmen la seguridad de las mismas, en especial, en cuanto al desarrollo de disfunción renal.
- -
Debemos definir si se ha de considerar la albuminemia en la decisión de reanimar con albúmina en general a los pacientes críticos, y, en particular, en el caso de sepsis grave/shock séptico
- -
Se debe explorar la utilidad del empleo de biomarcadores de fracaso renal para determinar en qué pacientes debemos evitar ciertas soluciones que se asocien a una mayor tasa de daño renal o, por el contrario, si pudieran emplearse en la reanimación de enfermos con baja probabilidad de desarrollo del mismo.
JGM ha participado en asesorías de B. Braun. EFM es asesor científico de CSL Behring, B. Braun y miembro del MAB de Pulsion. RFR ha participado en asesorías de Grifols y B. Braun. MHC ha participado en asesorías de B. Braun. JALB ha participado en asesorías de B. Braun. SRS declara no poseer conflicto de intereses en relación con este manuscrito. AA ha participado en asesorías de B. Braun y Laboratorios Rubió; en conferencias organizadas por Grifols, Astute, Philips, y posee una beca de investigación por Laboratorios Grifols.
El grupo desea expresar su agradecimiento al Dr. Jaime Latour por la lectura crítica de este manuscrito y sus valiosas aportaciones y sugerencias.