En muchas ocasiones, los reanimadores encuentran graves dificultades en la toma de decisiones ante una parada cardiorrespiratoria (PCR). En general se inicia la resucitación cardiopulmonar (RCP), y se suspende si se contemplan evidencias de mala situación previa de la víctima. Pero ante la ausencia de dichas evidencias y transcurrido un tiempo, se presenta el dilema entre mantener las maniobras intentando recuperar a la víctima o cesar las mismas para no continuar esfuerzos inútiles.
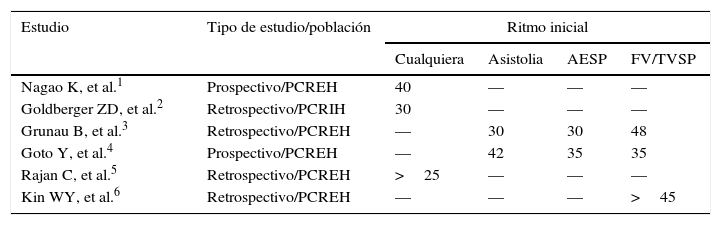
El interés por este asunto se pone de manifiesto en varios estudios que tratan de aproximar la duración más apropiada de la RCP1–6 (tabla 1). Se presenta un análisis de diversos aspectos relativos a la RCP prolongada y a elementos que parece necesario introducir en su práctica actual.
Recomendaciones sobre duración (minutos) de la RCP en diferentes estudios
| Estudio | Tipo de estudio/población | Ritmo inicial | |||
|---|---|---|---|---|---|
| Cualquiera | Asistolia | AESP | FV/TVSP | ||
| Nagao K, et al.1 | Prospectivo/PCREH | 40 | — | — | — |
| Goldberger ZD, et al.2 | Retrospectivo/PCRIH | 30 | — | — | — |
| Grunau B, et al.3 | Retrospectivo/PCREH | — | 30 | 30 | 48 |
| Goto Y, et al.4 | Prospectivo/PCREH | — | 42 | 35 | 35 |
| Rajan C, et al.5 | Retrospectivo/PCREH | >25 | — | — | — |
| Kin WY, et al.6 | Retrospectivo/PCREH | — | — | — | >45 |
AESP: actividad eléctrica sin pulso; FV: fibrilación ventricular; PCREH: parada cardiaca extrahospitalaria; PCRIH: parada cardiaca intrahospitalaria; RCP: resucitación cardiopulmonar; TVSP: taquicardia ventricular sin pulso.
Las recomendaciones éticas del ERC de 2015, apuntan a un tiempo máximo de 20min de RCP en caso de ritmos no desfibrilables y no haberse conseguido en ningún momento recuperación de la circulación espontánea (ROSC), pero también la necesidad de identificar casos de PCR refractaria que podrían beneficiarse de intervenciones más prolongadas. Los avances en la resucitación pueden alterar límites establecidos de duración de la RCP, modificando «conceptos establecidos».
Por otro lado, deben considerarse elementos relativos al desempeño en la RCP, como los dispositivos de retroalimentación para controlar la calidad de la misma, las compresiones torácicas mecánicas, las técnicas de soporte vital extracorpóreo (SVE)7, la ecocardiografía para descartar procesos reversibles y situaciones de «pseudo-PCR» en casos de actividad eléctrica sin pulso (AESP)8, así como el traslado al hospital de algunas víctimas con RCP en curso.
La monitorización de variables fisiológicas durante la RCP parece tener relevancia en la toma de decisiones. Valores de CO2 ET inferiores a 10mmHg tras 20min de RCP orientan al cese de la misma, así como se han descrito casos de supervivencia con RCP prolongada manteniendo valores superiores al referido9. También se ha descrito la asociación a la efectividad de la RCP y a las posibilidades de recuperación satisfactoria, de niveles sostenidos de oximetría cerebral superiores al 60%10.
Con todo ello la necesidad de prolongar la RCP debe estimarse, por la demostración mediante los procedimientos citados de víctimas con mayores posibilidades de supervivencia, que recomendarían no cesar los esfuerzos de reanimación.
Aunque se ha señalado que el 90% de casos recuperados con buen estado neurológico, habrían llegado a ROSC en un máximo de 16min11, la duración óptima de la RCP para incrementar la supervivencia no ha sido establecida. Muy recientemente un estudio prospectivo1 de 1.617 pacientes con PCR extrahospitalaria (EH) evaluando la relación entre supervivencia y «cerebral performance category» al alta, con el tiempo desde el inicio de RCP hasta ROSC, concluye que los esfuerzos se deberían mantener hasta 45min, tanto se haya realizado o no RCP por testigos, y el ritmo sea o no desfibrilable.
Ya un estudio sobre 64.339 pacientes del registro americano de PCR intrahospitalaria (IH)2 demostró que una mayor duración de la RCP se asoció a porcentajes más altos de ROSC y supervivencia al alta, sugiriendo que una RCP más prolongada podía mejorar la supervivencia, recomendando al menos 30min de RCP en cualquier tipo de ritmo.
Por otro lado, otra publicación de un estudio retrospectivo de casos de PCREH, demuestra una asociación independiente entre un tiempo más corto de RCP hasta ROSC y la supervivencia, siendo menor al 1% cuando la RCP se prolonga hasta 48min en ritmos desfibrilables y 15min en ritmos no desfibrilables. Se plantea el beneficio de trasladar a los pacientes al hospital con RCP en curso, para aplicar técnicas más avanzadas y finalmente recomiendan mantener la RCP hasta 48min en pacientes jóvenes, con ritmo defibrilable y PCR presenciada, y en al menos 30min en ritmo no desfibrilable3.
En un estudio prospectivo de 17.238 pacientes con PCREH, se registró el tiempo desde el inicio de la PCR hasta ROSC, observando una supervivencia con buen estado neurológico del 21,8%. Más del 99% de los pacientes con buen resultado habían recibido RCP durante 35min. En relación con el ritmo inicial se consiguió ROSC a los 35min en ritmos desfibrilables y AESP, y 42min en asistolia. Se concluye que la RCP debe prolongarse al menos en dichos tiempos dependiendo del tipo de ritmo4.
Más recientemente un estudio retrospectivo sobre 1.316 casos de PCREH, evaluando los resultados según los tiempos de RCP hasta ROSC, ha demostrado una correlación entre mayores porcentajes de ROSC y periodos más cortos de RCP, pero también que una duración de RCP mayor de 25min se asocia a un porcentaje de ROSC superior al 20% y a aceptables porcentajes de supervivencia, concluyendo que una RCP prolongada no debe ser considerada fútil5.
Finalmente, en un estudio retrospectivo6 sobre 858 pacientes recuperados tras PCREH se analizó la influencia del tiempo desde la parada hasta ROSC en la supervivencia con buen estado neurológico, demostrándose buenos resultados en el 22,2% de los casos con tiempos superiores a 20min de RCP (7,1% en tiempos de RCP>60min).
En conclusión:
- 1.
Aunque la duración de la RCP es un factor independiente asociado a peor supervivencia y estado neurológico, los resultados de publicaciones recientes, orientan a que debe prolongarse más de 20min, llegando incluso hasta 40min, aplicando los nuevos procedimientos, en lo referente a calidad de la RCP y empleo de herramientas diagnósticas que ayuden sobre parámetros fisiológicos en la detección de causas reversibles y la toma de decisiones12.
- 2.
En caso de PCRIH, donde es posible conocer los antecedentes de los pacientes, la mayoría de ROSC se producirá en los primeros 30min. La recomendación podría orientarse a mantener la RCP en ritmos desfibrilables, mientras se mantengan los mismos, y en casos de asistolia no continuar más de 30min si no ha habido respuesta, descartadas causas reversibles. Si el hospital dispone de recursos y seleccionando los casos se podría aplicar SVE o intervención coronaria con RCP en curso.
- 3.
En caso de PCREH resulta más difícil establecer el tiempo óptimo de RCP, pues en general se conoce menos sobre los antecedentes de la víctima. Lo aconsejable sería no continuar la RCP más de 30min en casos de asistolia y ausencia de causa reversible. Debería valorarse el transporte al hospital con RCP en curso en casos de PCR presenciada por el equipo de emergencias, ROSC en algún momento, ritmo desfibrilable inicial y posible causa reversible, en los que la aplicación de SVE e intervencionismo coronario incluso con RCP en curso podrían estar indicados. Para ello debería contemplarse una estrategia de traslado a centro útil (código PCREH)13 dependiendo de las características de la víctima, de su estado y de los recursos hospitalarios.
- 4.
La monitorización continua de la calidad de la RCP debe ser un elemento necesario para los equipos de resucitación, tanto a nivel hospitalario como extrahospitalario.
- 5.
La disponibilidad de equipos de compresiones torácicas mecánicas resulta esencial para mantener la calidad de la RCP si es necesario prolongar la misma. Su empleo resulta necesario para el traslado de pacientes con RCP en curso, bien con intención de recuperación como en programas de donación en asistolia.
- 6.
La monitorización continua de la CO2 ET debe ser una herramienta que todo equipo de resucitación debe utilizar. La gran mayoría de los equipos de emergencias disponen de la misma, pero no así a nivel hospitalario, donde una reciente encuesta mostró que el 70% de los equipos no disponían de ella.
- 7.
La disponibilidad de equipos de ecografía para su aplicación durante la RCP es imprescindible, pues ayudará en la toma de decisiones sobre su prolongación, descartando causas reversibles o situaciones con mayores posibilidades de recuperación.
El autor declara no tener conflicto de intereses alguno.