La encefalitis límbica (EL), descrita en 1960 por Brierley et al.1, es una entidad clínica neurológica poco frecuente de curso subagudo que produce síntomas neuropsiquiátricos.
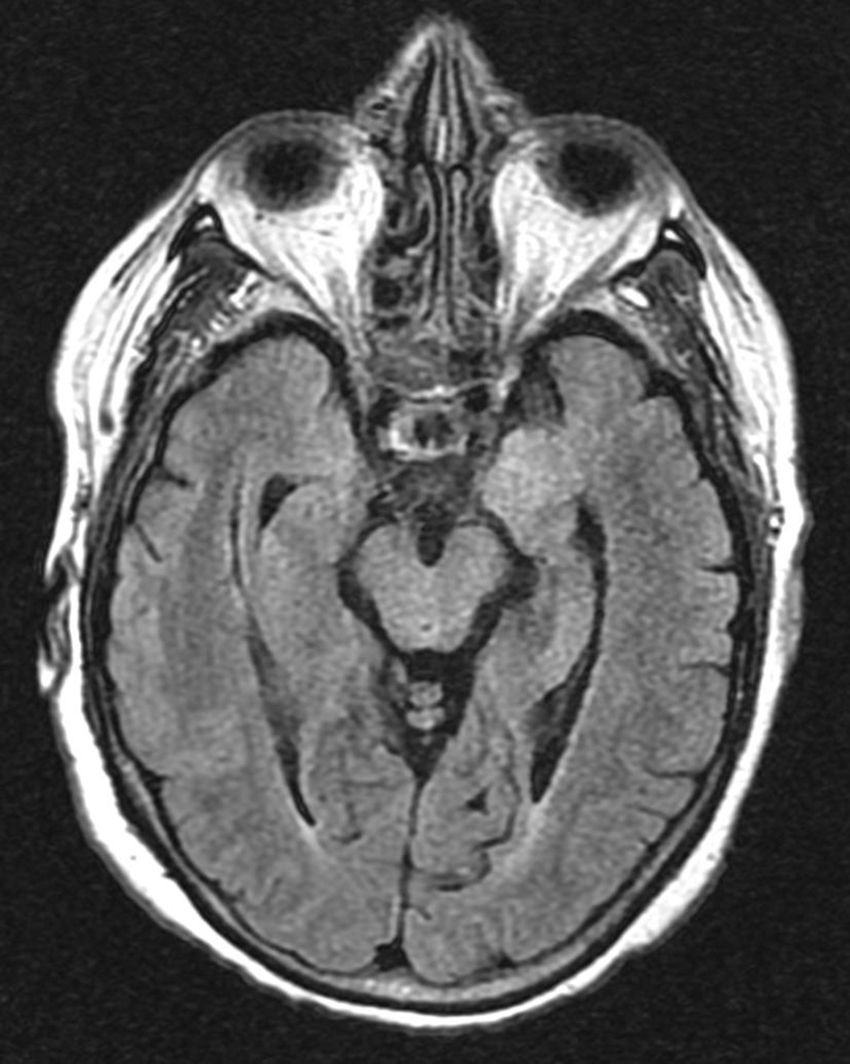
Presentamos el caso clínico de una mujer de 71 años con dislipemia, hipotiroidismo y carcinoma ductal de mama con exéresis radical, y actualmente en tratamiento con quimioterapia. Ingresó en el hospital por sepsis por Staphylococcus aureus meticilin-sensible (por infección del reservorio). Sufre de forma progresiva desorientación, habla repetitiva y somnolencia con evolución a status epilepticus, por lo que ingresó en el servicio de medicina intensiva (SMI). Se realizó tomografía computarizada (TC) craneal urgente, sin hallazgos significativos. A su ingreso presenta estado post-crítico, tras administración de benzodiacepinas intravenosas (IV), y temperatura de 38°C; el resto de la exploración por aparatos resultó normal. En la analítica reseñar plaquetas 22×109/l, creatinina 3,5mg/dl, urea 95mg/dl, proteína C reactiva 15,6mg/dl, resto normal. Se procedió a intubación orotraqueal y realización de punción lumbar (PL) con salida de líquido cefalorraquídeo (LCR) transparente a normopresión sin células, glucosa 68mg/gl y proteínas 64mg/dl (proteínas plasma 5,2g/dl). Se iniciaron sedo-analgesia, fluidoterapia, levetiracetam, tratamiento antimicrobiano IV de amplio espectro, que incluyó aciclovir. Se aislaron en broncoaspirado y un hemocultivo Klebsiella pneumoniae productora de betalactamasas de espectro extendido, sin condensación en la radiografía de tórax; urocultivo y cultivo de LCR negativos. LCR con reacción en cadena de la polimerasa (PCR) para virus de herpes simple (VHS), citomegalovirus (CMV), virus varicela-zóster (VVZ) y virus Epstein-Barr (VEB) negativos, con citología negativa para células malignas. Serologías para virus de la inmunodeficiencia humana, hepatitis, VHS, CMV y VVZ negativas para infección activa. CA 125 elevado (180,3U/ml); resto de marcadores tumorales normales. Anticuerpos (Ac) anti-DNA, antinucleares, c-ANCA y p-ANCA negativos. Hormonas tiroideas en rango dentro de la normalidad con tratamiento sustitutivo y Ac antiperoxidasa y antitiroglobulina negativos. Se realiza nueva TC con contraste que descartó enfermedad estructural, y PL de control con salida de líquido transparente a normopresión con perfil bioquímico normal sin células, y negativo para malignidad. Dado el bajo nivel de conciencia se realiza electroencefalograma (EEG) que es compatible con efecto de la sedación y resonancia magnética nuclear (RMN) cerebral con el siguiente resultado: en la secuencia potenciada en T2 hiperintensidad de la región hipocámpica de predominio izquierdo, en la secuencia en difusión se observa hiperintensidad con discreto descenso del coeficiente de difusión aparente (ADC) en la región hipocámpica del lóbulo temporal izquierdo. Tras la introducción de contraste paramagnético no se observan captaciones (figs. 1 y 2A y B).
Ante los datos clínicos y la neuroimagen característica se planteó el diagnóstico de EL; se solicitaron Ac onco-neuronales en sangre y LCR (frente NMDA, IA-2, GAD, Hu, Yo, Ri, PNMA2, CV2, antifisina, titina, recoverina y SOX1) que fueron negativos. Se inició tratamiento con metilprednisolona IV 1mg/kg/d con recuperación neurológica lentamente favorable. Alta del SMI a los 35 días y del hospital a los 20 días, después tratamiento con prednisona vía oral 1mg/kg/d durante 3 meses, tras los cuales presentó recuperación neurológica «ad integrum».
El cuadro clínico de la EL se caracteriza por la aparición subaguda2 de alteraciones neuropsiquiátricas diversas que incluyen, entre otras, deterioro cognitivo, convulsiones, depresión, irritabilidad, alucinaciones y pérdida de memoria reciente3,4. En la mayoría de los casos el LCR5 muestra cambios inflamatorios con proteinorraquia y/o pleocitosis discretas, sin hallazgos patognomónicos. La TC5 habitualmente es normal, sin captación de contraste y la RMN cerebral5 en el 70% de los casos muestra hiperintensidad de ambos lóbulos temporales en forma asimétrica, especialmente en las secuencias T2 y FLAIR, que no realza con contraste. El EEG puede mostrar lentitud temporal o difusa, espigas temporales, actividad convulsiva focal temporal o generalizada.
Actualmente se distinguen 3 variedades de EL6: paraneoplásica, viral e idiopática (autoinmune no paraneoplásica).
Nuestra paciente presenta datos clínicos asociados a pruebas complementarias altamente sugestivas de EL. Ante el contexto de inmunodepresión, y dado que la causa más común de EL es vírica, descartamos EL viral ante PCR negativa en LCR para VHS, CMV, VVZ y VEB (sensibilidad y especificidad superiores al 95%)7. Se realizó diagnóstico diferencial con otras causas de encefalopatía con afectación del lóbulo temporal como esclerosis mesial, accidente cerebrovascular isquémico, neoplasia cerebral, encefalopatía de Hashimoto y encefalopatía lúpica.
El diagnóstico más probable, tomando en consideración estos datos, es una EL paraneoplásica8 (ELP). Se trata de una entidad poco frecuente (<1% de pacientes con cáncer) y entre el 60-70% de los casos la clínica neurológica precede a la identificación de la neoplasia incluso en años; los tumores más frecuentemente asociados con ELP son el carcinoma pulmonar de células pequeñas (50%), testicular (20%) y mama (8%).
El diagnóstico de esta entidad requiere la presencia de 4 de los siguientes criterios9: clínica compatible, exclusión de complicaciones neuro-oncológicas, intervalo menor de 4 años entre síntomas y diagnóstico del tumor y, al menos uno de los siguientes: a) cambios inflamatorios en LCR con citología negativa, b) RMN cerebral con cambios en lóbulo temporal, c) identificación de Ac onco-neuronales6,10 en sangre o LCR, presentes entre el 50-60% de los casos con especificidad superior al 90%.
Nuestra paciente cumple todos los criterios diagnósticos salvo la detección de Ac onco-neuronales.
La EL es una entidad clínica poco frecuente e infradiagnosticada, que debe tenerse presente en el diagnóstico diferencial del síndrome confusional de instauración subaguda. En la bibliografía médica hay pocos casos descritos de ELP, siendo excepcional tras el diagnóstico del proceso neoplásico.
El tratamiento de la ELP se basa en el control de los síntomas y el inicio de tratamiento oncoespecífico y/o inmunomodulador. Hasta un 50% de los pacientes no responden al tratamiento inmunomodulador de primera línea (corticoides, inmunoglobulinas IV o recambio plasmático, por separado o de forma combinada). En los casos refractarios, la administración de tratamiento de segunda línea (rituximab y ciclofosfamida solos o en combinación)10 permite la recuperación completa o con déficits mínimos en el 80% de los casos.



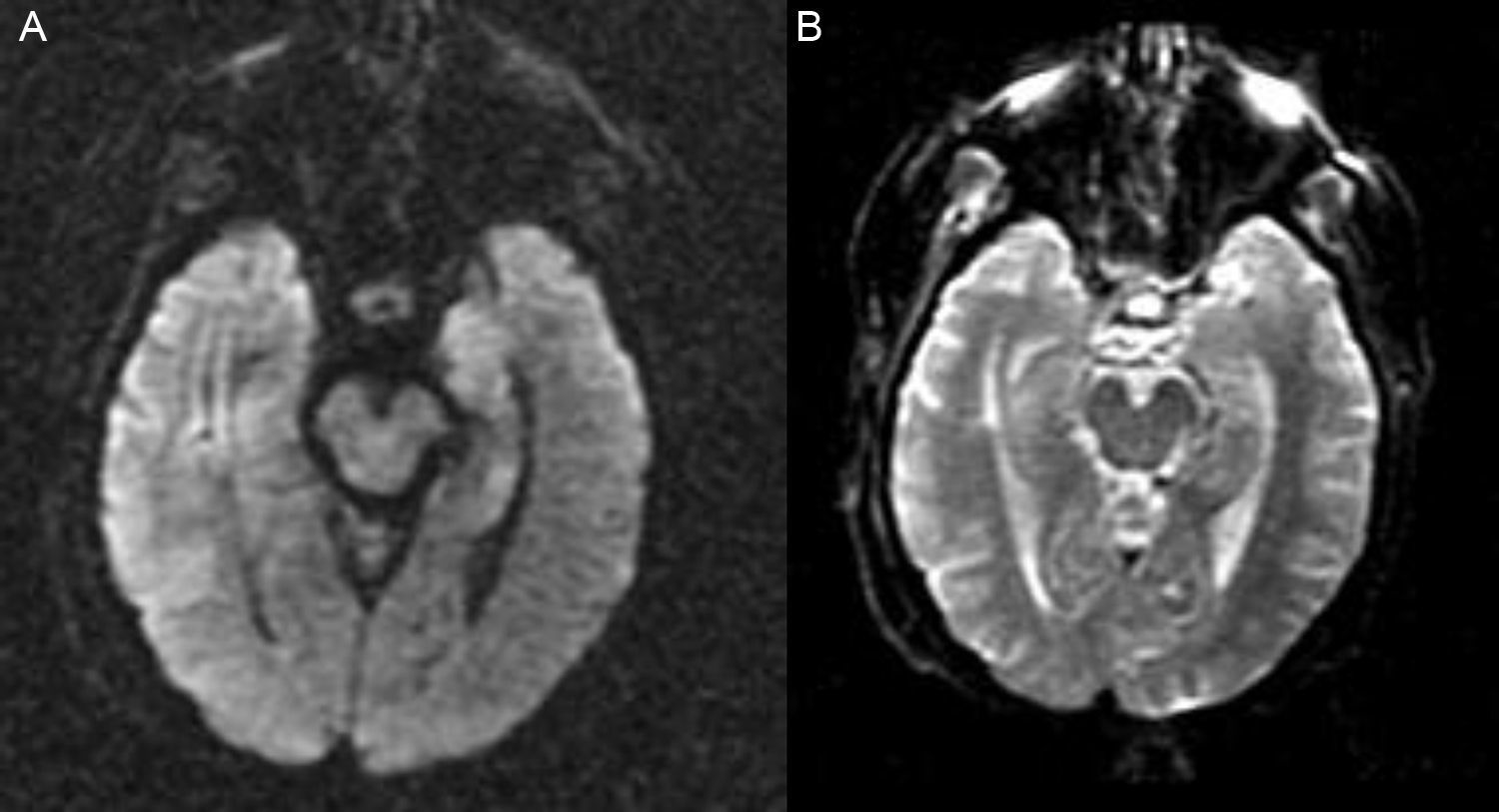
![RMN cerebral ([A]: estudio en difusión, y [B]: coeficiente ADC). En el estudio de difusión muestra hiperintensidad con discreto descenso del coeficiente ADC en la región hipocámpica del lóbulo temporal izquierdo. RMN cerebral ([A]: estudio en difusión, y [B]: coeficiente ADC). En el estudio de difusión muestra hiperintensidad con discreto descenso del coeficiente ADC en la región hipocámpica del lóbulo temporal izquierdo.](https://static.elsevier.es/multimedia/02105691/0000004100000005/v1_201705260059/S0210569116300997/v1_201705260059/es/main.assets/thumbnail/gr2.jpeg?xkr=1dZuESKpnCAWr3yCSGZ24A==)

