El tromboembolismo pulmonar (TEP) continúa siendo una de las principales causas de morbimortalidad en todo el mundo1. Las guías europeas de práctica clínica estratifican esta entidad en varias categorías, en función del riesgo de muerte en los primeros 30 días2. Se define como TEP de alto riesgo aquel que cursa con shock o hipotensión arterial mantenida (definida como presión sistólica <90mmHg durante más de 15min, no explicada por otra causa), y en estos casos la mortalidad alcanza entre el 35-58% de los casos3. Aunque el tratamiento con fibrinólisis sistémica puede reducir la mortalidad, no está exento de graves complicaciones. Registros de las prácticas clínicas diarias estiman que un bajo porcentaje de pacientes con TEP de alto riesgo reciben tratamiento fibrinolítico, debido al elevado número de contraindicaciones para recibir el mismo4. En estas situaciones se ha descrito tanto la trombectomía quirúrgica y la trombectomía pulmonar percutánea (TPP)5.
A continuación describimos nuestra experiencia en el tratamiento percutáneo en pacientes con TEP de alto riesgo y contraindicación para fibrinólisis, desde enero de 2015 a enero de 2016. Durante este tiempo ingresaron en nuestra unidad de cuidados intensivos cardiológicos, 15 pacientes con TEP de alto riesgo, de los cuales, 4 (26,7%) fueron sometidos a TPP por contraindicación para tratamiento fibrinolítico.
El caso 1 se trata de una mujer de 80 años que ingresa tras síncope con traumatismo craneoencefálico (TCE) que cursa con hematoma subdural. Se diagnostica de TEP bilateral y desarrolla shock cardiogénico siendo preciso soporte vasoactivo. Se decide realizar TPP, con mejoría hemodinámica inmediata.
El caso 2 es una mujer de 50 años con un oligodendroglioma cerebral activo. Ingresa por insuficiencia respiratoria aguda y shock cardiogénico, objetivándose en la TC/TEP bilateral. Se decidió realizar TPP, pero a pesar de la extracción de gran cantidad de trombo, la mejoría hemodinámica no fue suficiente, por lo que decidimos combinar fibrinólisis local con un bolo de 10mg de rtPA directamente administrado sobre el catéter, con buena respuesta. A las 4h comenzó con cefalea, evidenciándose hemorragia intraparenquimatosa que no precisó medidas adicionales y con excelente evolución clínica.
El caso 3 se trata de una mujer de 81 años que ingresa por parada cardiorrespiratoria extrahospitalaria (PCR). A su llegada a urgencias y dentro del estudio de la etiología de la PCR se realiza TC cerebral, donde se objetiva hematoma subdural secundario a TCE. Se realiza ecocardiograma emergente en urgencias, observando dilatación y disfunción ventricular derecha severa con alta probabilidad de TEP. Debido a la situación de shock refractario a altas dosis de fármacos vasoactivos, se decide trasladar a la sala de hemodinámica donde se implanta soporte con oxigenación por membrana extracorpórea (ECMO-VA) venoarterial, y se realiza angiografía pulmonar confirmando la sospecha diagnóstica, y realizando TPP con excelente respuesta clínica y hemodinámica que permite la retirada del ECMO a los 3 días. Desgraciadamente la paciente falleció por encefalopatía anóxica secundaria al tiempo de PCR.
El último caso es una mujer de 44 años con antecedentes de neoplasia mamaria, que ingresa de forma programa para cirugía de reconstrucción mamaria con colgajo abdominal. A las 6h de la cirugía la paciente desarrolló shock brusco e insuficiencia respiratoria aguda objetivando en el ecocardiograma datos sugerentes de TEP. Por lo que se decide realizar TPP con excelente resultado y evolución clínica.
Todos nuestros casos fueron mujeres, con una edad media de 63,75 años. Las 4 cursaron con shock por disfunción ventricular derecha grave, precisando soporte vasoactivo con dobutamina y noradrenalina, y una de ellas soporte con ECMO-VA. Las características de los pacientes se muestran en la tabla 1. La afectación en todos los casos fue proximal y bilateral de ambas arterias pulmonares.
Datos clínicos, características hemodinámicas, ecocardiográficas y evolución clínica
| Paciente | Edad | Causa TEP | Técnica diagnóstica | Contraindicación fibrinólisis | PAPm pre (mmHg) | PAPm post (mmHg) | Seguimiento 6 meses |
|---|---|---|---|---|---|---|---|
| 1 | 80 | TVP | TC | TCE (hematoma subdural) | 58 | 24 | Asintomática |
| 2 | 50 | TVP | TC | Neoplasia cerebral (oligodendroglioma) | 45 | 38 | Asintomática |
| 3 | 81 | No filiada | Eco | TCE (hematoma subdural) | — | — | Exitus |
| 4 | 44 | Inmovilización | Eco | Cirugía mayor | 55 | 45 | Asintomática |
| Paciente | PSAP pre | PSAP post | DTDVD B pre | DTDVD M pre | DTDVD L pre | DTDVD B post | DTDVD M post | DTDVD L post | TAPSE pre | TAPSE post |
|---|---|---|---|---|---|---|---|---|---|---|
| 1 | 65 | 63 | 59 | 56 | 68 | 40 | 41 | 65 | 9 | 15 |
| 2 | 43 | 40 | 53 | 45 | 70 | 42 | 40 | 68 | 8 | 23 |
| 3 | 65 | 50 | 63 | 54 | 67 | 44 | 42 | 64 | 8 | 15 |
| 4 | 50 | 24 | 56 | 49 | 71 | 39 | 40 | 69 | 8 | 21 |
DTDVD B: diámetro telediastólico de ventrículo derecho basal; DTDVD L: diámetro telediastólico de ventrículo derecho longitudinal; DTDVD M: diámetro telediastólico de ventrículo derecho medial; Eco: ecocardiograma; PAPm: presión media de arteria pulmonar; pre: pre-intervencionismo; post: postintervencionismo; prox: proximales; PSAP: presión sistólica de arteria pulmonar por ecocardiograma; TAPSE: desplazamiento sistólico del anillo tricuspídeo (mm); TC: tomografía computarizada; TCE: traumatismo craneoencefálico; TVP: trombosis venosa profunda.
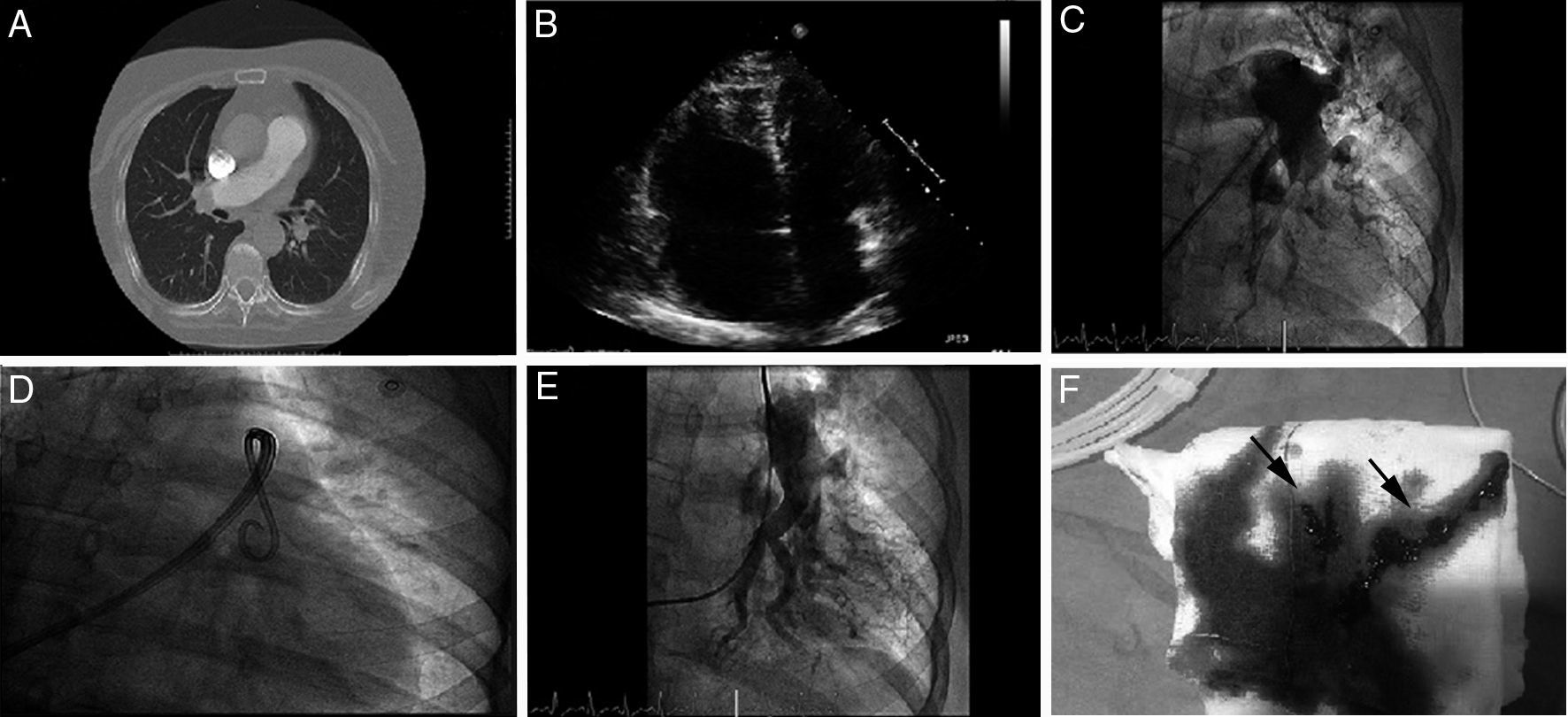
Una vez confirmado el diagnóstico de TEP, se estableció la indicación de reperfusión inmediata por su alto riesgo, trasladando a las pacientes a la sala de hemodinámica para la realización de TPP ante la contraindicación al tratamiento fibrinolítico sistémico. La técnica percutánea fue la misma en todos los casos y consistió en obtener un acceso venoso femoral derecho, avanzar un catéter pigtail a ambas arterias pulmonares y realizar una inyección de contraste para identificar la rama ocluida. Una vez identificada la rama a tratar se realizó intercambio sobre guía de alto soporte a catéter-guía o vaina de al menos 8F (p. ej., Torq Vue®, St Jude Medical) que se colocó proximal al trombo. Se realizó fragmentación mediante catéter pigtail introducido por la vaina de 8F y, posteriormente, aspiración por dicha vaina con apoyo de catéteres tipo multipropósito (fig. 1). Durante la TPP todos los pacientes recibieron tratamiento con heparina sódica intravenosa, con una dosis ajustada a unos valores de tiempo de coagulación activada de 200s, continuándose la infusión al finalizar el procedimiento ajustándose a unos valores ratio-ATTP de 1,5-2. En todos los casos se extrajo una cantidad variable de trombo, y se constató una mejoría clínica y hemodinámica significativa.
A) Angio-TC de arterias pulmonares mostrando contenido trombótico en ambas arterias pulmonares principales. B) Ecocardiograma transtorácico, plano apical 4 cámaras, dilatación severa de ventrículo derecho. C) Angiografía pulmonar izquierda basal. D) Fragmentación con catéter pigtail. E) Angiografía pulmonar izquierda tras trombectomía mecánica. F) Contenido trombótico aspirado (flechas).
Antes y después del procedimiento se midieron las presiones pulmonares de manera invasiva, observando un descenso medio de la presión pulmonar media del 17,0±14,8mmHg. En la paciente bajo soporte con ECMO no se realizaron medidas de la presión pulmonar, al no ser estas valorables con este soporte. Se objetivó asimismo una mejoría de la función ventricular derecha en el ecocardiograma efectuado a las 72h del procedimiento. Los diámetros telediastólicos del VD basal, medio y longitudinal se redujeron una media del 16,5±3,8mm, 10,3±4,3mm y 2,5±0,5mm, respectivamente. Además, la función ventricular derecha (VD) calculada mediante el desplazamiento sistólico del anillo tricuspídeo (TAPSE) se incrementó de manera media un 10,3±4,4mm. A los 6 meses los casos 1, 2 y 4 continúan vivas, y sin signos de sospecha de desarrollo de hipertensión pulmonar en el ecocardiograma de control.
La técnica de la TPP incluye la fragmentación mecánica del trombo, y puede ser complementada o no con diferentes protocolos de fibrinólisis local. Aunque en la actualidad no existe un acuerdo unánime sobre las indicaciones y técnica óptima, se acepta que puede ser valorada en pacientes con contraindicación para la fibrinólisis o fallo de la misma. En nuestra experiencia inicial, se debería evitar el tratamiento combinado con fibrinólisis local en aquellos pacientes con contraindicación para la fibrinólisis sistémica, a pesar de que la dosis de fibrinolítico sea menor. En este sentido, son muchos los estudios que han demostrado que la TPP aislada es una técnica factible y segura6–9. Además, se observa una mejoría inmediata de las presiones pulmonares lo que puede ser de ayuda en pacientes que cursan con shock y fallo VD grave6. En los últimos años también han aparecido diversos estudios sobre la utilización de esta técnica en pacientes con TEP submasivos con buenos resultados7. La mejora de la tecnología con el desarrollo de nuevos dispositivos que faciliten la extracción del trombo, y el aumento de la experiencia con este tipo de técnicas, puede hacer que en los próximos años la TPP se generalice para el manejo de pacientes con TEP.
El objetivo de este documento es mostrar nuestra experiencia inicial en la implementación de un programa de TPP urgente aprovechando la presencia de un cardiólogo intervencionista de guardia localizada, 24h al día y 365 días al año, dentro de las recomendaciones para el tratamiento del síndrome coronario agudo con elevación del ST. En España este tipo de programa sería fácil y barato de extender a la gran mayoría de centros con programas de angioplastia primaria. Para ello, la creación de equipos multidisciplinares (emergencias, cuidados intensivos, cardiología, radiología…) podría mejorar el tratamiento y el pronóstico de este tipo de enfermos.
FinanciaciónLos autores declaran no haber recibido financiación para la realización de este trabajo.