Cada hora de retraso para ingresar en el Servicio de Medicina Intensiva (SMI) del paciente que lo necesita, incrementa un 1,5% su mortalidad intra-SMI y un 1% la hospitalaria1. Para anticipar la detección y el tratamiento de pacientes con agravamiento clínico significativo, se han desarrollado ligados a los SMI, los sistemas de respuesta rápida (SRR). Aunque la calidad asistencial centra la atención sanitaria, la Sociedad Española de Medicina Intensiva, Crítica y Urgencias Coronarias (SEMICYUC) no tiene indicadores de calidad relacionados con su actividad2, que se monitoriza contando activaciones, paradas cardiorrespiratorias y ocasionalmente, estimando su repercusión en mortalidad e ingresos3,4.
El objetivo de esta carta científica es, a partir del registro de actividad de nuestro SRR, analizar la magnitud pronóstica de varias definiciones de alerta tardía (AT) para ingresar en SMI y justificar su cálculo como indicador de calidad que identifique situaciones de mejora y desviaciones de la práctica estandarizada. Pertenece a un hospital de nivel terciario, con dos sedes que suman 800 camas (35 de SMI), 41.500 ingresos anuales (2.000 en SMI) y 200.000 estancias. Se implementa desde el 2012 en cualquier área hospitalaria (excepto SMI, pediatría y quirófano). Se activa mediante la evaluación clínica de enfermería y el registro en la historia clínica informatizada de valores fuera de rango de constantes vitales que sobreimpresionan en pantalla un mensaje de situación de riesgo y sugiere avisar al médico responsable, para activar al intensivista si lo cree indicado. Si el primero no se localiza, o en sospecha de extrema gravedad, enfermería avisa al intensivista. Todas las valoraciones de intensivos se registran prospectivamente en una base de datos que incluye: variables demográficas, pluripatología (dos o más de hipertensión, diabetes, enfermedad pulmonar crónica, insuficiencia renal, hepática o cardiaca, neoplasia y portar traqueotomía), criterio de alerta (cardiocirculatorio, respiratorio, neurológico, vía aérea, aviso por parada cardiorrespiratoria, sensación subjetiva de gravedad de la enfermera o del médico responsable), servicio de aviso, turno de trabajo y puntuación en la escala de paciente en riesgo. Si ingresan, se anota, además, estancia, mortalidad en SMI, APACHE5 de 24 horas, si desarrolla disfunción multiorgánica (SDMO) y si es AT. Seleccionamos para el análisis tres períodos según evolucionó nuestro SRR: en el primero (P1), entre enero y junio de 2013, usamos la escala de riesgo (EPAR) de Goldhill6 con datos de una sede (280 camas, 17 de SMI); en el segundo (P2), entre marzo y noviembre de 2014, y el tercero (P3), entre mayo y junio de 2018, se incluyeron las dos sedes y la escala VIEWs7. En P3 añadimos las alertas de urgencias. Definimos el SDMO como la afectación de dos o más órganos con puntuación mayor de dos en la escala SOFA8 y la AT en P1 como EPAR6 > 3 o ≥ 2 en la valoración de la presión arterial sistólica o la pulsioximetría en algún momento de los tres turnos de trabajo previos al del ingreso en SMI. En P2 y P3 definimos AT con VIEWs7 > 7 en alguno de los tres turnos previos al del ingreso en SMI, y si procedían de urgencias, si habían estado más de cinco horas previamente. Se compararon las AT con el resto con el test de Fisher, χ2, U de Mann-Whitney, y la odds ratio (OR) con p < 0,05.
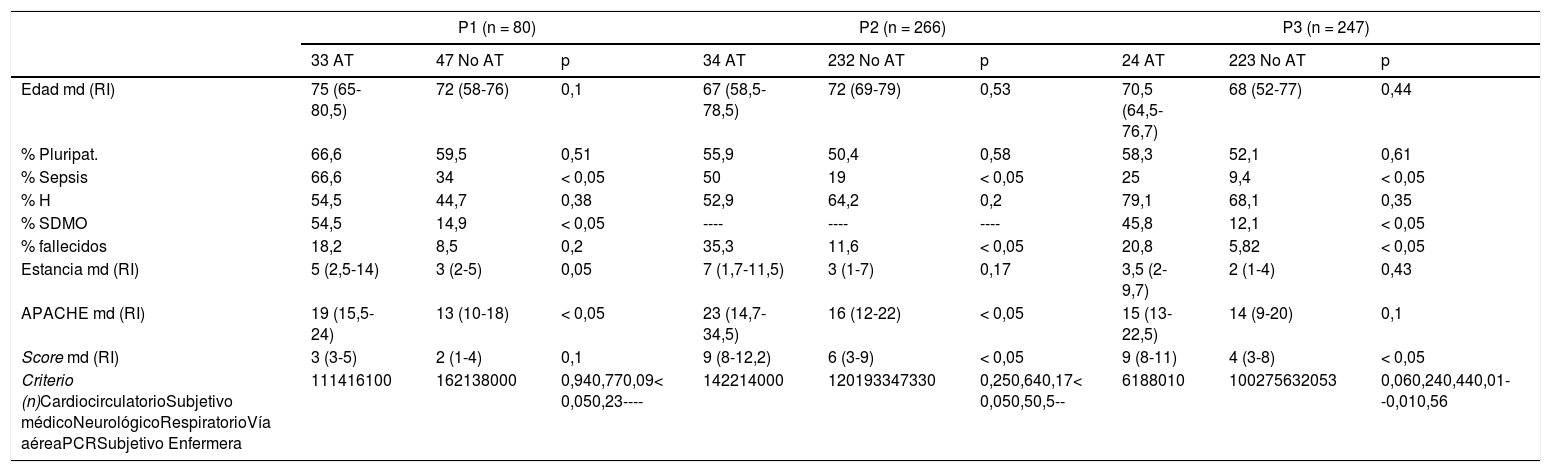
Analizamos 244 alertas de P1, 544 de P2 y 343 de P3. El promedio diario de alertas fue de 0,81, 1,87 y 2,85 en cada período, y el porcentaje de AT 13,52, 6,3 y 6,9%. La tabla 1 resume diferencias de pacientes con AT al ingreso y el resto.
Características de las alertas que ingresan en el SMI
| P1 (n = 80) | P2 (n = 266) | P3 (n = 247) | |||||||
|---|---|---|---|---|---|---|---|---|---|
| 33 AT | 47 No AT | p | 34 AT | 232 No AT | p | 24 AT | 223 No AT | p | |
| Edad md (RI) | 75 (65-80,5) | 72 (58-76) | 0,1 | 67 (58,5-78,5) | 72 (69-79) | 0,53 | 70,5 (64,5-76,7) | 68 (52-77) | 0,44 |
| % Pluripat. | 66,6 | 59,5 | 0,51 | 55,9 | 50,4 | 0,58 | 58,3 | 52,1 | 0,61 |
| % Sepsis | 66,6 | 34 | < 0,05 | 50 | 19 | < 0,05 | 25 | 9,4 | < 0,05 |
| % H | 54,5 | 44,7 | 0,38 | 52,9 | 64,2 | 0,2 | 79,1 | 68,1 | 0,35 |
| % SDMO | 54,5 | 14,9 | < 0,05 | ---- | ---- | ---- | 45,8 | 12,1 | < 0,05 |
| % fallecidos | 18,2 | 8,5 | 0,2 | 35,3 | 11,6 | < 0,05 | 20,8 | 5,82 | < 0,05 |
| Estancia md (RI) | 5 (2,5-14) | 3 (2-5) | 0,05 | 7 (1,7-11,5) | 3 (1-7) | 0,17 | 3,5 (2-9,7) | 2 (1-4) | 0,43 |
| APACHE md (RI) | 19 (15,5-24) | 13 (10-18) | < 0,05 | 23 (14,7-34,5) | 16 (12-22) | < 0,05 | 15 (13-22,5) | 14 (9-20) | 0,1 |
| Score md (RI) | 3 (3-5) | 2 (1-4) | 0,1 | 9 (8-12,2) | 6 (3-9) | < 0,05 | 9 (8-11) | 4 (3-8) | < 0,05 |
| Criterio (n)CardiocirculatorioSubjetivo médicoNeurológicoRespiratorioVía aéreaPCRSubjetivo Enfermera | 111416100 | 162138000 | 0,940,770,09< 0,050,23---- | 142214000 | 120193347330 | 0,250,640,17< 0,050,50,5-- | 6188010 | 100275632053 | 0,060,240,440,01--0,010,56 |
P1: primer período. P2: segundo período. P3: tercer período.
AT: alerta tardía. p: nivel de significación.
Md: mediana. RI: rango intercuartílico. %: Porcentaje. Pluripat: pluripatológicos. H: hombres. SDMO: síndrome de disfunción multiorgánica. APACHE: Acute Physiology and Chronic Health Evaluation II5. Score: puntuación en escala de riesgo. PCR: parada cardiorrespiratoria.
La OR de fallecimiento de pacientes con AT en P1 fue 2,39 (IC 95% 0,62-6,98), 4,14 (IC95% 1,84-9,31) en P2 y 4,25 (1,37-13,2) en P3, y la de SDMO de 6,86 (IC 2,39-19,71) en P1 y 6,14 (IC 95% 2,5-15,08) en P3. En resumen, la AT multiplica la probabilidad de fallecer y de desarrollar SDMO. El cálculo de su porcentaje facilita la comparativa de períodos y hospitales y monitoriza la calidad del brazo aferente (detección) de los SRR. Establecer estándares del indicador resulta complejo por la falta de literatura; con la existente, la trayectoria de implementación de los protocolos actuales y nuestros resultados, parece deseable que el porcentaje sea menor del 20%, es decir, que el 80% de las alertas no tengan retraso9,10.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.