La primera descripción sobre el uso del decúbito prono en pacientes adultos no intubados (DPNI) se remonta a hace más de 15 años1, cuando se usó en 4 pacientes con el objetivo de evitar el uso de ventilación mecánica invasiva (VMI). La maniobra fue bien tolerada, sin aparición de complicaciones, y ninguno de los pacientes precisó VMI. A raíz de estos resultados, se sugirió que el DPNI podría ser una opción útil para mejorar la relación ventilación-perfusión y que su uso podría extenderse a cualquier etiología de insuficiencia respiratoria que presentara cierto grado de colapso de las zonas dorsales en la posición de decúbito supino. Posteriormente, otros estudios descriptivos han mostrado que se trata de una maniobra bien tolerada y que se suele asociar con mejorías en la oxigenación2. Sin embargo, la respuesta a la aplicación de DPNI es heterogénea y algunos pacientes no son capaces de permanecer en la posición de decúbito prono durante periodos prolongados de tiempo, cosa que puede limitar la efectividad del tratamiento.
Un punto importante es determinar si los efectos fisiológicos del decúbito prono descritos en pacientes intubados con síndrome distrés respiratorio agudo (SDRA) se mantienen en los pacientes con insuficiencia respiratoria aguda hipoxémica (IRAH) no intubados. Si fuera así, parecería razonable esperar el mismo beneficio en términos de resultados clínicos. En este sentido, existen datos que irían a favor del uso de DPNI. Un estudio que incluyó a voluntarios sanos tratados con alto flujo nasal (AFN) observó como la posición de decúbito prono se asociaba a una distribución más homogénea de la ventilación3. Por otro lado, la presencia de respiración espontánea durante la posición de decúbito prono en pacientes con SDRA que se encuentran con VMI disminuye el esfuerzo inspiratorio y la presión transpulmonar en comparación con la posición de decúbito supino4. Es decir, el uso de DPNI podría tener efectos beneficiosos en la disminución de la lesión pulmonar generada por el propio paciente (patient-self inflected lung injury)5, que constituye uno de los mecanismos de progresión de la lesión pulmonar preexistente y un determinante claro de la necesidad de intubación de los pacientes tratados con cualquier tipo de soporte respiratorio no invasivo6.
Al inicio de la pandemia por la enfermedad por coronavirus-2 (COVID-19), las Unidades de Críticos sufrieron una avalancha de pacientes que desembocó en una enorme preocupación por la posible escasez de respiradores. Este hecho llevó a los profesionales sanitarios a buscar estrategias de tratamiento y medidas de soporte alternativas para evitar la intubación. La maniobra de DPNI se erigió como una de estas medidas. Hemos podido comprobar que se trata de una maniobra factible en la mayoría de los pacientes, si bien el tiempo que los pacientes consiguen mantener la posición de decúbito prono es muy variable. Además, la mejora en la oxigenación durante el prono solamente se mantiene en algunos pacientes cuando retornaban a la posición supina. Esta mejoría en la oxigenación tampoco predijo la posterior necesidad de VMI7.
Más allá de los efectos fisiológicos, también es necesario determinar si el uso de DPNI se asocia a una menor necesidad de VMI o, incluso, si puede tener algún efecto sobre la mortalidad. En este sentido, los primeros análisis realizados sobre estudios observacionales no mostraron ninguna reducción en la necesidad de intubación ni en la mortalidad8. Posteriormente, los primeros estudios aleatorizados incluyeron un número limitado de pacientes con características muy heterogéneas y que estaban tratados con diferentes sistemas de soporte no invasivo9, haciendo imposible determinar cuál era el efecto del DPNI sobre la necesidad de intubación.
Más recientemente, los resultados de un meta-trial que incluyó más de 1000 pacientes con COVID-19 tratados con AFN mostraron una reducción en la frecuencia de fallo del tratamiento (definido como la necesidad de intubación o muerte en los primeros 28 días tras la inclusión)10. Esta reducción fue básicamente debida a la disminución de la necesidad de intubación sin que se observara ningún efecto sobre la mortalidad. Así, el número de enfermos necesarios a tratar (NNT) para ahorrar una intubación fue solo de 14 (IC 95% 8-69). El uso de DPNI no se asoció a una mayor incidencia de efectos adversos. La duración del tratamiento con AFN antes de la intubación, la mortalidad, la duración de la VMI y la estancia en el hospital de aquellos enfermos que precisaron VMI fue similar en ambos grupos. Es decir, el uso del DPNI no retrasó la intubación de los enfermos que evolucionaron desfavorablemente ni empeoró su pronóstico.
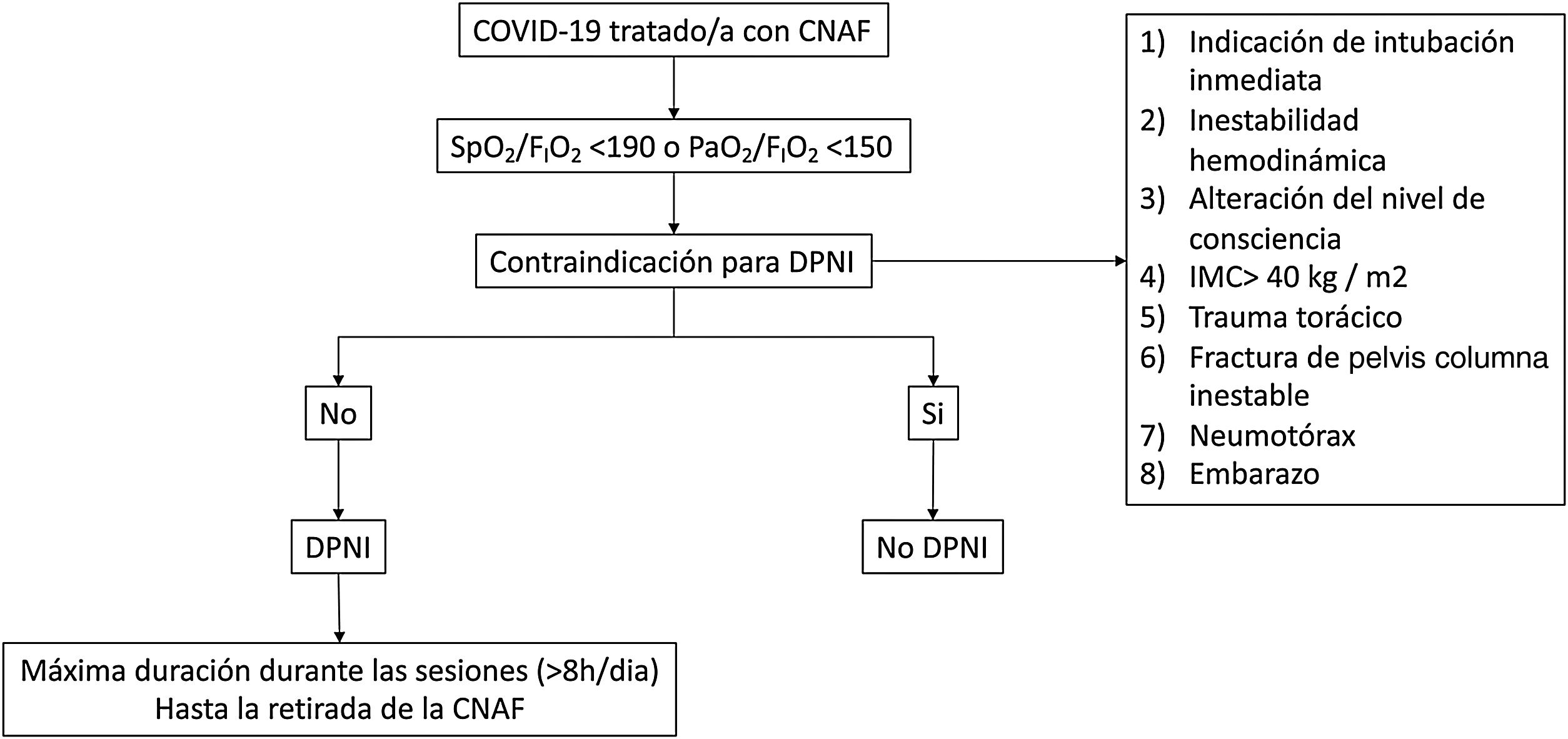
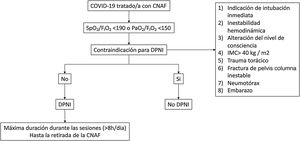
Con estos resultados, la pregunta obvia es: ¿debemos pronar a todos los pacientes con COVID-19 tratados con AFN? Hoy en día, la respuesta más probable a esta pregunta es sí (fig. 1). Y la respuesta es probablemente sí por distintas razones. En primer lugar, porque se trata de una maniobra segura cuando se realiza de manera correcta, y en el entorno y con la monitorización adecuada. En segundo lugar, porque puede reducir la necesidad de VMI de estos pacientes. En tercer lugar, porque no conlleva ningún coste adicional más allá del relativo incremento de la carga de trabajo del personal sanitario. Además, este incremento es relativo si lo comparamos con la carga de trabajo que podría tener el mismo paciente si estuviera intubado y conectado a VMI. En último lugar, porque el uso de DPNI podría conllevar efectos beneficiosos a nivel hospitalario, no solo por aumentar el número de respiradores disponibles, sino también por el ahorro en el consumo de oxígeno que podría producir. Imaginemos que, mediante el uso de DPNI, podemos disminuir la fracción inspirada de oxígeno (FIO2) de 0,8 a 0,6 en un paciente tratado con AFN a 60L/min. Esta reducción en la FIO2 implicaría un ahorro de alrededor del 30% en el consumo de oxígeno. Sin embargo, es muy importante recalcar que es necesario que estos pacientes estén debidamente monitorizados con el objetivo de detectar lo antes posible el posible deterioro clínico y no retrasar la intubación de aquellos enfermos que no evolucionan correctamente. Además, aún existen muchas cuestiones sin resolver como, por ejemplo, si el efecto del DPNI es el mismo en pacientes no COVID, el efecto de la duración del decúbito prono sobre la efectividad del tratamiento o qué estrategias coadyuvantes pueden favorecer que el paciente pueda permanecer más tiempo en la posición de decúbito prono, entre otras.
Propuesta de algoritmo de uso del decúbito prono en pacientes no intubados con COVID-19. CNAF: cánula nasal de alto flujo; COVID-19: enfermedad por coronavirus-2; DPNI: decúbito prono en pacientes adultos no intubados; FIO2: fracción inspirada de oxígeno; PaO2: presión arterial de oxígeno; SpO2: saturación de oxígeno por pulsioximetría.
Pese a ello, podemos considerar que la maniobra de DPNI es segura y su uso podría mejorar el pronóstico de los pacientes con insuficiencia respiratoria aguda. De hecho, en pacientes COVID-19 que requieren AFN, disminuye la necesidad de VMI. Además, cuando se lleva a cabo en un entorno con la monitorización adecuada, no retrasa la intubación de los enfermos que evolucionan desfavorablemente y no empeora su pronóstico. Así pues, dados los potenciales beneficios, su fácil implementación, su perfil de seguridad y su bajo coste, el DPNI podría ser ampliamente usado en pacientes con COVID-19 que requieren soporte con AFN.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.