Desde el grupo de trabajo de nutrición y metabolismo de la SEMICYUC se ha realizado una encuesta de ámbito nacional con 2 objetivos: identificar los métodos que se utilizan para la valoración del estado nutricional en las unidades de cuidados intensivos (UCI) españolas y objetivar la incidencia de síndrome de realimentación.
La valoración del estado nutricional podría considerarse el primer eslabón del tratamiento nutricional. Su principal objetivo es identificar aquellos pacientes desnutridos o en riesgo de desarrollar desnutrición al ingreso en la UCI y que se pueden beneficiar de un tratamiento nutricional1. Una correcta evaluación nutricional requiere una historia clínica completa que ayude a detectar los pacientes en riesgo: ayuno de 7-10 días asociado a estrés severo, anorexia nerviosa, alcoholismo crónico, postoperados de cirugía abdominal, desnutrición tipo marasmo o kwashiorkor, particularmente si existe una pérdida de peso mayor al 10% en 2 meses, fluidoterapia intravenosa prolongada, anorexia nerviosa o pacientes oncológicos2.
No existe consenso sobre el método más apropiado para identificar el riesgo nutricional en pacientes críticos, aunque por definición el paciente crítico está en riesgo nutricional por el aumento de las necesidades energéticas/proteicas en la enfermedad aguda y porque en muchos casos coexisten datos de desnutrición previa. Recientemente se ha desarrollado un nuevo método para la valoración del riesgo nutricional en el paciente crítico: el NUTRIC-Score3. Aunque aún precisa validación como marcador de riesgo nutricional, sí ha demostrado ser un buen marcador pronóstico, pues puntuaciones ≥5 (cuando la interleuquina 6 no está disponible) se asocian con mayor mortalidad a los 28 días y mayor duración de la ventilación mecánica.
El síndrome de realimentación es una enfermedad infradiagnosticada en la mayoría de UCI. Se puede definir como alteraciones hidroelectrolíticas junto con retención de sodio y fluidos, que se producen como resultado de un soporte nutricional intensivo en pacientes severamente desnutridos o privados de alimento4-6. La realimentación da lugar a sobrecarga hídrica, introducción de elementos como el fósforo, magnesio o potasio en el espacio intracelular y su descenso en plasma, y a un aumento de requerimientos de vitaminas (deficiencia de tiamina)2,7, pudiendo producir insuficiencia cardiaca, arritmias, coma hiperosmolar, crisis comiciales, acidosis láctica, rabdomiólisis, fracaso renal, anemia hemolítica, trombocitopenia e incluso la muerte.
En los enfermos críticos es fundamental detectar a su ingreso en la UCI los pacientes en situación de riesgo nutricional y los que presentan riesgos de desarrollar síndrome de realimentación.
El cuestionario se elaboró, se distribuyó y se recogieron las respuestas mediante la herramienta de formularios de Google Dirve (© 2017 Google) y se ha distribuido a los hospitales incluidos en una base de datos ya creada8 y a través de la lista de distribución de la secretaría de la SEMICYUC (enviada a 3.499 socios tanto españoles como latinoamericanos). Se han recogido respuestas de 118 hospitales, de 157 intensivistas en total, de las diferentes unidades de cada hospital (algunos hospitales están divididos en varias unidades). Solo se ha considerado una respuesta por unidad. La respuesta emitida se basa en la experiencia personal del profesional que la rellena.
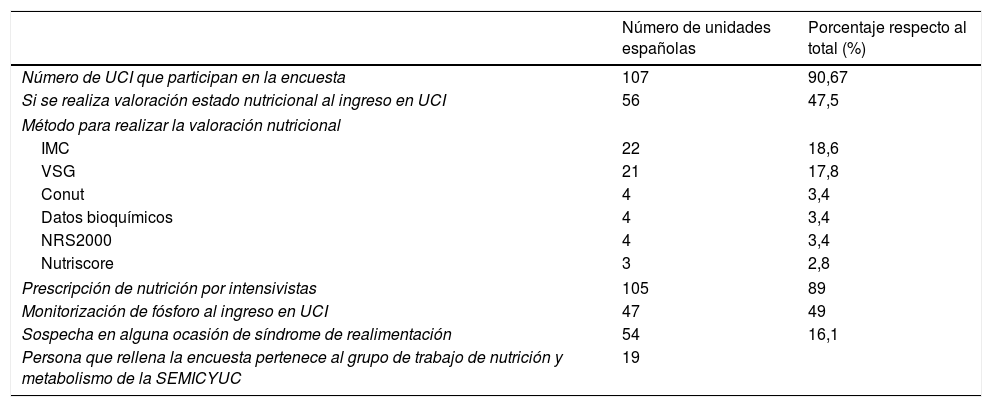
Los resultados de la encuesta realizada se recogen en la tabla 1. Han respondido a la encuesta 118 hospitales, 107 españoles (90,7% del total) y 11 latinoamericanos (9,3%). Los resultados de la tabla engloban solo los resultados de los hospitales españoles participantes. Estos 107 hospitales españoles se agrupan en 38 provincias, siendo las más participativas Barcelona, con 14 hospitales, seguida de Madrid, con 11 hospitales, Valencia con 8 hospitales y Alicante y Zaragoza con 5 hospitales respectivamente. La media de camas de los hospitales que han contestado a la encuesta es de 17,91±12,77 camas por hospital.
Resultado de encuesta sobre valoración nutricional realizada desde el Grupo de trabajo de nutrición y metabolismo a unidades de cuidados intensivos españolas
| Número de unidades españolas | Porcentaje respecto al total (%) | |
|---|---|---|
| Número de UCI que participan en la encuesta | 107 | 90,67 |
| Si se realiza valoración estado nutricional al ingreso en UCI | 56 | 47,5 |
| Método para realizar la valoración nutricional | ||
| IMC | 22 | 18,6 |
| VSG | 21 | 17,8 |
| Conut | 4 | 3,4 |
| Datos bioquímicos | 4 | 3,4 |
| NRS2000 | 4 | 3,4 |
| Nutriscore | 3 | 2,8 |
| Prescripción de nutrición por intensivistas | 105 | 89 |
| Monitorización de fósforo al ingreso en UCI | 47 | 49 |
| Sospecha en alguna ocasión de síndrome de realimentación | 54 | 16,1 |
| Persona que rellena la encuesta pertenece al grupo de trabajo de nutrición y metabolismo de la SEMICYUC | 19 | |
IMC: índice de masa corporal; NRS2000: nutricional risk screening; SEMICYUC: Sociedad Española de Medicina Intensiva, Crítica y Unidades Coronarias; UCI: unidades de cuidados intensivos; VSG: valoración subjetiva global.
En cuanto al método que utiliza cada unidad para realizar la valoración nutricional, según nuestra encuesta, los más utilizados son el índice de masa corporal y la valoración subjetiva global. Le siguen el Conut, los datos bioquímicos y el NRS 2000 y por último el NUTRIC-Score. En un 81,6% (96 unidades) del total se monitorizan los niveles de fósforo al ingreso en la UCI. De estas 96 unidades en 47 (49%) se realiza la monitorización en todos los pacientes al ingreso en la UCI, en 27 (28,1%) se solicitan cifras de fósforo solo en los pacientes que tienen o se les va a iniciar nutrición artificial. En 22 unidades (22,9%) solo se realiza en pacientes en los que se sospecha enfermedad relacionada con hiper/hipofosfatemia. En 54 unidades se ha sospechado en alguna ocasión síndrome de realimentación en los últimos 5 años, y de estos se ha diagnosticado síndrome de realimentación en una ocasión en 10 unidades (18,5%), 2 ocasiones en 9 unidades (16,7%), 3 ocasiones en 3 unidades (5,65%), 4 ocasiones en una unidad (1,9%), 5 ocasiones en 2 unidades (3,7%), en 10 ocasiones en una unidad (1,9%) y en 25 ocasiones en una unidad (1,9%).
De los resultados de esta encuesta cabe destacar que en la mayor parte de unidades son los intensivistas los que prescriben la nutrición. En menos de la mitad de unidades de críticos se realiza valoración del estado nutricional y se solicitan niveles de fósforo al ingreso. Los métodos más utilizados para la valoración nutricional son el cálculo del índice de masa corporal y la valoración subjetiva global (ningún método específico en el paciente crítico) y en menos de la mitad de unidades se ha sospechado alguna vez síndrome de realimentación.
Desde el Grupo de trabajo de metabolismo y nutrición de la SEMICYUC queremos enfatizar la importancia de realizar de forma protocolizada una valoración nutricional al ingreso de los pacientes en la UCI. Asimismo, es fundamental al ingreso detectar aquellos en riesgo de síndrome de realimentación, que como hemos podido ver en los resultados de la encuesta está infradiagnosticado, lo que nos permitirá instaurar las medidas adecuadas que prevengan su desarrollo (reposición hidroelectrolítica y de vitaminas previo al soporte nutricional que se iniciará más lentamente)9.
Nuestro agradecimiento al Grupo de trabajo de nutrición y metabolismo de la SEMICYUC por su ayuda decisiva a la hora de realizar la encuesta y la elaboración del artículo.