INTRODUCCIÓN
Los Servicios de Medicina Intensiva representan únicamente entre el 5% y el 10% de las camas hospitalarias pero consumen alrededor del 30% de los recursos disponibles para cuidados de pacientes agudos1 y el 8% de los costes hospitalarios. Este dato permite inferir que en España de los casi 20.000 millones de € (3,7% del producto interior bruto) dedicado a atención hospitalaria y especializada, estos servicios administran más de 2.400 millones de € anuales. Esto significa que los intensivistas españoles gestionan dos veces más dinero que los internistas cuya importantísima actividad hospitalaria genera un coste de alrededor de los 1.200 millones de € al año2.
Esta realidad fue asumida por esta joven especialidad hace más de dos décadas, estimulando a los profesionales de la Medicina Intensiva a convertirse en pioneros en la implantación de modelos de autoevaluación de buenas prácticas clínicas, sistemas de evaluación de la gravedad de los pacientes y otros métodos de monitorización de la calidad científico-técnica hoy día de uso común en la mayoría de las especialidades3.
El horizonte actual de los sistemas sanitarios europeos continúa planteando nuevos retos a los que debe dar respuesta la Medicina Intensiva. Estos nuevos desafíos nacen de la necesidad que tiene la especialidad de responder a los vertiginosos cambios de nuestra sociedad, planteados por la introducción de nuevas tecnologías, el envejecimiento de la población y la intensificación de los cuidados que precisan los pacientes. La Medicina Intensiva de hoy se enfrenta a ellos teniendo que asumir una demanda creciente de sus servicios cuyo elevado coste debe justificar ante la sociedad en términos de eficacia clínica y eficiencia económica4.
La eficacia clínica de las Unidades de Cuidados Intensivos (UCI) está fuera de toda duda5. El estudio de Joint et al incluyó a 624 pacientes de los cuales 388 ingresaron en UCI y 236 (38%) no fueron admitidos y demostró que la mortalidad estandarizada de los primeros fue de 0,93 (IC95%: 0,78-1,09) mientras que en los no admitidos ésta se elevó al 1,24 (IC95%:.1,05-1,46)6.
El problema estriba en cómo demostrar la eficiencia económica de estos servicios. Metodológicamente resulta difícil realizar estudios de grupos que sean comparables para calcular costes, ya que por definición los pacientes críticos presentan grandes variaciones paciente a paciente. Estas diferencias afectan a múltiples variables como la mortalidad, que puede oscilar del 10% al 25%; la afectación de órganos, que puede ir desde uno a cuatro o más; y la gravedad, que oscila entre la estabilidad con necesidad de monitorización exclusivamente a la máxima gravedad con requerimiento de medidas sofisticadas de soporte vital. A esta complejidad de los pacientes se suman otros factores relativos a la propia UCI que complican aún más el cálculo de los costes. Entre ellos destaca el número de camas, el case-mix de cada servicio, el que el hospital sea o no docente y la existencia o ausencia de staff propio de la UCI7.
Estas dificultades explican tanto la falta de consenso que existe en la literatura médica respecto a la definición y medición de los costes en UCI8 como la escasez de estudios que propongan métodos reproducibles de cálculo.
Este trabajo, que es fruto de la experiencia de los autores en este campo, pretende llenar este vacío bibliográfico. El texto se estructura en tres grandes apartados. El primero analiza la utilidad y aplicabilidad de los sistemas disponibles para calcular los costes de los servicios clínicos hospitalarios. En el segundo se presentan la estructura de costes de un Servicio de Medicina Intensiva calculada a partir de datos reales obtenidos con la aplicación de estos métodos en una UCI española que denominaremos a partir de ahora «UCI del Hospital del Milagro» con el fin de preservar su anonimato. El tercer y último capítulo revisa los resultados obtenidos con esta metodología al analizar los costes de la calidad resultantes de las actividades de mejora de la calidad en la citada UCI del Hospital del Milagro.
Aunque el trabajo se centra en unos servicios tan peculiares como las UCI, las grandes líneas de esta presentación pueden aplicarse a la mayoría de los servicios clínicos de nuestros hospitales.
ÉTICA DE LA EFICIENCIA
Para contribuir al desarrollo sostenible de nuestro sistema sanitario es imprescindible una actuación eficiente de gestores y profesionales con responsabilidad en las UCI que consiga una utilización eficiente de este caro recurso9. En este sentido los profesionales deben interiorizar los nuevos valores emergentes entre los que destaca la responsabilidad en la administración de los costes (compromiso con la Sociedad) que complemente su tradicional responsabilidad con el paciente y sus familiares, precepto que es uno de los fundamentos de la Gestión Clínica actual10. Esta perspectiva establece una nueva concepción en la que basar las decisiones clínicas, la de la Ética de la Eficiencia.
Desde esta perspectiva, el profesional de UCI no debe preocuparse sólo de atender al paciente ingresado sino de ser eficiente para disponer de recursos con que poder atender a todos los pacientes que puedan requerir estos servicios.
Esta responsabilidad se basa en que los profesionales asistenciales son los que gestionan, en sus decisiones clínicas, el 70% de los recursos administrables para sanidad. Además debe tenerse en cuenta que la práctica clínica es un campo exclusivo de los profesionales asistenciales donde éstos deben decidir conforme no sólo al conocimiento científico y a su legítima libertad clínica, sino también de acuerdo con esta nueva responsabilidad de ser eficiente ante la Sociedad11.
COSTES Y GESTIÓN CLÍNICA
El concepto de microgestión o Gestión Clínica implica el uso del conocimiento clínico (combinación de evidencia científica y experiencia) para optimizar el proceso asistencial y proporcionar la mejor atención posible al paciente12. Debe considerarse la magnitud ética y clínica de la eficiencia así como el reconocimiento de que el clínico posee la capacidad de decidir y de tomar iniciativas y de que de los valores profesionales deben ser el motor de la gestión sanitaria. La autonomía de los profesionales y la participación de los ciudadanos aportan valor añadido a esta sistemática13.
AUTONOMÍA EN LA GESTIÓN ECONÓMICA: UNA DE LAS CLAVES DE LA GESTIÓN CLÍNICA
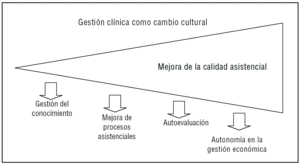
Tal como muestra la figura 1, la Gestión Clínica persigue un cambio cultural en las organizaciones que debe dirigirse hacia cuatro ejes fundamentales. En este artículo desarrollaremos el que hace referencia a impulsar la autonomía de los clínicos en la gestión económica.
Figura 1. Los cuatro ejes de la Gestión Clínica*.*Adaptada de Carrasco G. Planificación estratégica de la calidad. I Master de Gestión de la Calidad Asistencial. Universidad Autónoma de Barcelona y Fundación Avedis Donabedian, Barcelona 2001.
Aunque este objetivo tiene tres componentes, el empowerment o delegación de la toma de decisiones al nivel más bajo con capacidad para ello14, la gestión de recursos humanos y materiales y los presupuestos clínicos basados en el análisis de los costes, en este artículo desarrollaremos únicamente éste último.
DEFINICIÓN DE CONTABILIDAD ANALÍTICA O POR CENTROS DE COSTE
Es el proceso de anotación detallada e individual de las operaciones, valores, obligaciones, bienes y propiedades en los libros, documentos o registros electrónicos de contabilidad, así como también, por extensión, los mismos libros, documentos o registros electrónicos donde se anotan estos asientos.
La Contabilidad Analítica está indicada para todas aquellas organizaciones que quieran realizar un desglose, tanto de sus cuentas de gastos, como de ingresos.
Es una herramienta imprescindible para poder calcular los costes reales de una organización sanitaria, pero requiere que la misma disponga de un sistema informatizado.
La Contabilidad Analítica pretende mejorar la gestión de las empresas más que calcular los costes con gran precisión15. Sus objetivos son:
1. Sistema de medición neutro y objetivo.
2. Contribuir a la toma de decisiones.
3. Permitir el control de la gestión.
La contabilidad analítica o de gestión utiliza el Centro de Coste como unidad donde calcular los mismos16.
SISTEMAS DE ANÁLISIS DE COSTES HOSPITALARIOS
En la literatura anglosajona se definen dos tipos de sistema de análisis de costes hospitalarios: top-down y bottom-up. El primero, cuya traducción libre sería «método de análisis descendente» consiste en la asignación de una parte de los costes hospitalarios totales a cada servicio clínico. Este enfoque retrospectivo no permite conocer el coste por paciente, enfermedad ni procedimiento. El bottom-up que traduciremos como «método de análisis ascendente» suele ser el de elección para la mayoría de las evaluaciones económicas publicadas. Los costes son registrados a determinado nivel de objeto de coste (paciente, servicio, etc.). Este método puede usarse tanto retrospectivamente, utilizando historias clínicas o bases de datos, como prospectivamente, registrando los consumos de cada paciente. Permite conocer el coste por paciente, enfermedad o procedimiento17. Debido a la dificultad en adscribir los costes indirectos a cada paciente se han propuesto diferentes factores de imputación (proxies) para repartirlos de forma reproducible. Entre éstos se han usado los Grupos Relacionados de Diagnósticos (GRD), los índices de gravedad y los sistemas de actividades.
En nuestro país el mayor esfuerzo en este campo fue la implantación de la contabilidad analítica, que se desarrolló en los años noventa a través del proyecto SIGNO. Este modelo de análisis de costes puede aplicarse de tres formas distintas13 configurando tres tipos diferentes de análisis de los costes hospitalarios: la contabilidad por centros de coste, el coste por GRD y el coste medio por proceso (tabla 1).
CENTRO DE COSTE
Es la unidad mínima de gestión que se caracteriza por tener una actividad homogénea, un único responsable, una ubicación física, unos objetivos propios, una responsabilidad definida y un código identificativo. Por ejemplo, la UCI del Hospital del Milagro tiene el código 1550.
CENTROS DE COSTE HOSPITALARIO
Los centros de coste pueden clasificarse en: finales, si son responsables de la atención al alta, o intermedios si sirven de soporte o prestan atención en parte del proceso asistencial18 (tabla 2). En sentido contable el coste total de un centro de coste, durante un determinado período de tiempo, es la suma de todos los costes directos e indirectos atribuibles al objeto de coste, es decir a todos los pacientes adscritos al centro de coste durante el período estudiado.
TIPOS DE COSTES
Existen diversas clasificaciones en función de la perspectiva que se adopte para su análisis (economía de la salud, contabilidad analítica, etc.). En economía de la salud los costes directos son todos los bienes, servicios y otros recursos consumidos para la provisión de una intervención sobre la salud, mientras que los costes indirectos son las pérdidas de productividad en una economía nacional como resultado de la ausencia de un trabajador debido a una enfermedad. En contabilidad analítica se emplea la misma terminología pero con otros significados.
En este artículo sólo desarrollaremos la terminología con los significados propios de la contabilidad analítica cuyos conceptos son:
1. El objetivo del coste19:
a) Costes directos (CD): pueden ser asignados de forma inequívoca al objetivo del coste. Por ejemplo, el consumo de antibióticos en un paciente concreto.
b) Costes indirectos (CI): precisan de criterios de reparto subjetivos para poder ser asignados. Como, por ejemplo, el consumo eléctrico en UCI. Dado que por definición son difíciles de relacionar con el objeto del coste (paciente) cualquier método para hacerlo tendrá mayor o menor grado de arbitrariedad. Para este fin ha sido propuesto el método activity-based cost (ABC) en que éstos se relacionan con las actividades relevantes (cost drivers). Sin embargo, su utilidad en los servicios clínicos no ha sido demostrada20.
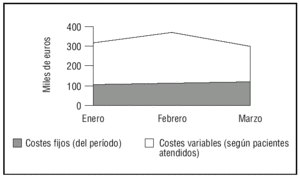
2. El volumen de actividad (fig. 2):
Figura 2. Costes de la Unidad de Cuidados Intensivos (UCI) del Milagro* (primer trimestre 2003). *Datos reales de una UCI española denominada con este seudónimo para preservar su anonimato.
a) Coste fijo (CF): componente independiente de la cantidad producida. Incluye variables como los costes de personal.
b) Coste variable (CV): componente que depende de la cantidad producida. Incluiría el coste de material fungible.
c) Coste total (CT): conjunto de gastos necesarios para la producción con una utilidad económica de un volumen determinado de producto o servicio.
CT: CF + CV (X)
siendo X el volumen de producción
OTROS TIPOS DE COSTES
1. Coste real: coste comprobado o coste histórico. Este coste se halla determinado con anterioridad a los hechos que lo generan. El plan contable define los costes con relación a tres criterios:
a) Contenidos de los costes (coste completo o coste parcial).
b) Momento en que se calculan.
c) Ámbito de aplicación: costes por función económica, por medio de explotación....
2. Coste medio: relación existente entre el coste TT (qo) de una producción de qo unidades y el número de unidades producidas: coste medio = TT (qo)/qo, siendo la función del coste lineal. El coste medio por proceso ilustraría este concepto.
3. Coste marginal: variación ΔTT del coste de una producción cuando se incrementa en una cantidad infinitesimal Δ q.
CATEGORIZACIÓN DE LOS COSTES EN UCI
En las publicaciones académicas no económicas se observa cierta confusión conceptual al combinar los conceptos de coste directo e indirecto con coste fijo/variable. Cada uno de ellos tiene un mecanismo diferente y es independiente de los otros. En consecuencia sólo pueden determinarse 4 categorías resultantes de su combinación: costes fijos y directos, costes variables y directos, costes fijos e indirectos, y costes variables e indirectos.
MÉTODOS DE MEDICIÓN DE LOS COSTES EN LOS SERVICIOS CLÍNICOS
Como se ha descrito anteriormente, la literatura anglosajona define dos grandes tipos de sistema de análisis de costes en los servicios clínicos que hemos traducido como «método de análisis descendente» y «método de análisis ascendente».
El primero, que consiste en la asignación de una parte de los costes hospitalarios totales a cada servicio clínico, ha sido aplicado a UCI en Gran Bretaña por el Intensive Care National Working Group on Costing21. Esta visión propone el análisis anual de los costes usando 6 categorías de costes o «bloques de coste»:
1. Equipos.
2. Propiedades como las instalaciones, incluyendo su mantenimiento.
3. Servicios no clínicos de soporte.
4. Servicios clínicos de soporte.
5. Consumibles.
6. Personal.
Su pretendida ventaja sería el permitir la comparación entre UCI de un mismo entorno, pero su utilidad para conocer el coste cercano a la realidad es cuestionable.
El segundo enfoque o «método de análisis ascendente» es el de elección para la mayoría de evaluaciones económicas aplicables a estos servicios. Los costes registrados a determinado nivel de objeto de coste (generalmente el paciente) permiten al intensivista conocer el coste por paciente, enfermedad o procedimiento17. El problema es la adscripción de los costes indirectos a cada paciente. Para ello se han descrito diferentes factores de imputación (proxies) entre los que destacaremos 4: días ponderados de hospitalización, GRD, índices de gravedad y sistemas de actividades. El primero, basado en el concepto de días ponderados de hospitalización, se basa en asignar un multiplicador del coste por estancia de la cama hospitalaria convencional. Por ejemplo, el primer día de UCI médica equivaldría a multiplicar por 3 el coste diario de la cama convencional y en el caso de UCI quirúrgica por 422. Cabe destacar la arbitrariedad de este tipo de cálculo que no es aconsejable en nuestro medio. El segundo se basa en los costes medios de los GRD8 Los GRD infraestiman los costes si se aplican a pacientes con estancia prolongada debido a la heterogeneidad y la imposibilidad de predecir la evolución de la enfermedad crítica. Una tercera forma de ajuste es mediante los índices de severidad como el Simplified Acute Physiology Score (SAPS II)23 aunque hasta el momento no se ha demostrado suficiente correlación entre este factor y el volumen de costes. El cuarto y último factor de ajuste de los costes indirectos son las puntuaciones de actividad basadas en escalas como Therapeutic Intervention Scoring System (TISS)24 o valoraciones de la escala Nine Equivalents of Nursing Manpower use Score (NEMS)25. Quizá sea el mejor método de los aplicables, aunque el TISS acumulado refleja bien los costes totales pero infraestima los diarios26. En el caso de registrar el TISS diario para la actividad médica27 y el NEMS para el trabajo de enfermería28 los cálculos se acercarían más a la realidad.
COSTES ÚTILES EN UCI: DEL COSTE PACIENTE A PACIENTE AL COSTE POR ESTANCIA
La UCI es un servicio de producción múltiple, teóricamente tan variada como lo puede ser el tipo y número de pacientes que ingresan en ella. Las proporciones relativas de los diferentes tipos de casos tratados en una UCI constituyen su case mix.
La complejidad de la producción de una UCI obliga a plantearse tres estrategias de inferencia o cálculo de sus costes:
Coste calculado paciente a paciente
Consiste en medir informáticamente, en tiempo real, el coste paciente a paciente; es decir los costes cercanos a los reales centrados en el paciente como eje del cálculo. Esta estrategia es la que tiene más utilidad, ya que permite conocer con la mayor exactitud posible los costes de los diferentes diagnósticos y procedimientos. No obstante, requiere el registro informático en tiempo real de los consumos en costes directos (farmacia, laboratorio, pruebas complementarias, material fungible y lavandería) y una imputación proporcional según puntuaciones de actividad como TISS24 o valoraciones de la escala NEMS25 de los costes indirectos basada en información también obtenida en cada momento. De esta forma los gastos no asignables directamente serán mayores en los pacientes más graves y que requieren más intervenciones terapéuticas.
Coste inferido paciente a paciente
Se basa en medir informáticamente el coste de toda la UCI en cada uno de sus apartados tanto directos (farmacia, laboratorio, pruebas complementarias, material fungible y lavandería) como indirectos (costes de personal, estructurales, etc.) infiriendo en el paciente la parte proporcional que le toca según sus puntuaciones de gravedad y requerimientos terapéuticos medidos con las escalas citadas en el anterior método. Esta forma de cálculo, aunque no es en tiempo real, requiere un sistema informático menos sofisticado que no esté centrado en la historia clínica del paciente sino en los costes de los diversos servicios que intervienen (la propia UCI, laboratorio, farmacia, mantenimiento, etc.). Es una alternativa aceptable que puede emplearse con el nivel de informatización de la mayoría de estos servicios.
Coste medio por paciente/estancia
Es el resultado de inferir el coste medio por paciente/estancia calculado como la relación existente entre el coste TT (qo) de toda la actividad de la UCI (qo) y el número de pacientes/estancias atendidas/ producidas: coste medio = TT (qo)/qo siendo la función del coste lineal. El resultado obtenido será una aproximación del coste medio por proceso pero no reflejaría la gran diversidad de costes de los diferentes tipos de pacientes por lo que su utilidad sería limitada. Sin embargo, puede ser la única alternativa para las UCI que carecen de contabilidad analítica.
Debe resaltarse que el método de cálculo de los costes en UCI será mejor cuantos más costes indirectos sea capaz de medir realmente.
METODOLOGÍA PARA EL REGISTRO INFORMÁTICO DE LOS COSTES CENTRADO EN EL PACIENTE
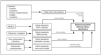
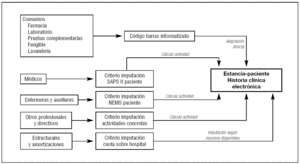
Siempre que dispongamos de un sistema de registro informático en tiempo real podremos conocer en cada momento lo que se ha gastado por un paciente o por un grupo de pacientes determinado para saber al final el coste por producto a partir de la medición y valoración de los consumos (inputs) necesarios para obtener las salidas (outputs) del proceso productivo. Debe resaltarse la utilización de etiquetas con código de barras para registrar diariamente los gastos de gran parte de los costes directos. Este proceso se ilustra en la figura 3.
Figura 3. Método de registro de costes paciente a paciente.SAPS II: Simplified Acute Physiology Score; NEMS: Nine Equivalents of Nursing Manpower use Score.
METODOLOGÍA PARA LA INFERENCIA INFORMÁTICA DE LOS COSTES MEDIOS POR PACIENTE/ESTANCIA
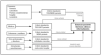
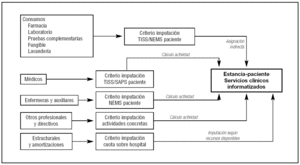
Como muestra la figura 4, el método difiere del anterior en que los costes directos se asignan al paciente o la estancia mediante imputación proporcional en función de su requerimiento de tratamiento. No requiere un sistema de historia clínica centrada en el paciente sino únicamente la informatización básica de las UCI y de los servicios con que se relaciona.
Figura 4. Método de inferencia de costes paciente a paciente.SAPS II: Simplified Acute Physiology Score; NEMS: Nine Equivalents of Nursing Manpower use Score.
DISTRIBUCIÓN DE LOS COSTES EN UCI
En este segundo apartado expondremos la estructura de costes de una UCI tipo. La mayoría de los servicios polivalentes comparten esta distribución de su actividad económica que permitirá conocer el peso de los componentes principales en los costes.
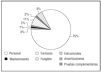
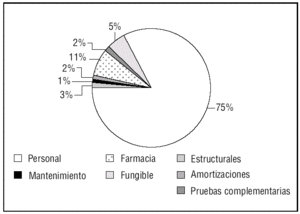
Tal como muestra la figura 5, el capítulo de personal representa el 75% del coste de las UCI, porcentaje superior a la mayoría de los trabajos publicados en este campo29 que lo cifran alrededor del 50-60%30. Esta importante diferencia es debida a la distinta cuantificación de conceptos en el salario total del personal. Mientras que la mayoría de los estudios lo infraestiman al repercutir un porcentaje fijo como cuota empresarial, usualmente entre el 25% y 30%, en la UCI del Milagro se cuantifican todos los conceptos de Impuesto sobre la Renta de las Personas Físicas (IRPF), pagas, mejoras salariales, acercándose más al gasto empresarial individual para cada trabajador.
Figura 5. Componentes de los costes en la Unidad de Cuidados Intensivos (UCI) del Milagro* (2003). *Datos reales de una UCI española denominada con este seudónimo para preservar su anonimato.
COSTES FIJOS EN UCI
Los costes fijos corresponden al componente independiente de la cantidad producida. En UCI constituyen los gastos de personal, amortizaciones y mantenimiento. Como ya se ha detallado los relativos a personal representan tres cuartas partes de los totales (tabla 3).
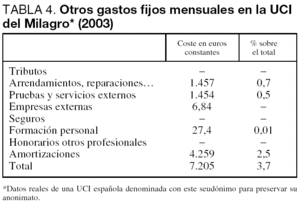
El resto de gastos fijos representa una pequeña parte de los consumos, tal como se detalla en la tabla 4.
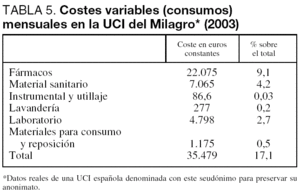
COSTES VARIABLES EN UCI
Los costes variables corresponden al componente que depende de la cantidad producida. Los apartados cuantitativamente más importantes son los de farmacia y pruebas complementarias (tabla 5).
COSTE POR ACTIVIDADES
En la UCI del Milagro durante 2002 el coste del punto TISS fue de 32 ± 8 € y el del punto NEMS de 35 ± 7 €.
COSTE TOTAL MENSUAL
El coste total mensual de un servicio de 13 camas como la UCI del Milagro puede alcanzar los 195.885 €, es decir 36 millones de las antiguas pesetas (tabla 6)
OTROS ENFOQUES DE LOS COSTES DE LA UCI EN LA LITERATURA
Las publicaciones nacionales incluyen desde hace más de 10 años estudios sobre el coste en la UCI que reflejan el interés por este tema. En la década de los noventa se orientaron hacia la descripción de la estructura de costes mostrando similar estructura de costes que en la UCI del Milagro aunque observando, como ya se ha comentado, que el coste de personal era menor, alrededor del 50-60%28. En la década actual se investiga en dos líneas, la búsqueda de factores para asignar los costes variables que muestra mayor utilidad del NEMS que del GRD31 y el análisis coste-efectividad de determinados tratamientos como la ventilación mecánica32.
La investigación futura se dirige al estudio de costes considerando la UCI como una tecnología sanitaria definida como conjunto de medicamentos, aparatos, procedimientos médicos y quirúrgicos usados en la atención médica y los sistemas organizativos con los que se presta la atención sanitaria. Desde esta perspectiva los intensivistas deberán demostrar que su utilización se ajusta a la evidencia científica, incluye evaluación económica, epidemiológica y demográfica y es capaz de registrar y demostrar la eficiencia de sus resultados.
PRESUPUESTOS CLÍNICOS Y LAS CUENTAS DE RESULTADOS A LOS SERVICIOS DE MEDICINA INTENSIVA
Que los clínicos asuman la gestión de recursos materiales y económico-financieros es uno de los objetivos, aún poco desarrollados en nuestro país, de la Gestión Clínica. Supone introducir en la mentalidad del clínico elementos empresariales y comerciales, y necesariamente debe de ir asociada a la sensación de riesgo/beneficio que toda actividad empresarial comporta33.
En el escenario ideal debería dotarse a cada servicio o unidad funcional de un contrato-programa que estableciera su contenido asistencial y que estuviera respaldado por un presupuesto clínico.
Simultáneamente cada servicio dispondría de una cuenta de explotación que permitiera identificar beneficios o pérdidas derivadas de su actividad.
El balance de explotación reflejaría el activo y pasivo de un servicio mientras que la cuenta de explotación permitiría ver la evolución en el tiempo de ingresos, gastos y beneficios.
CUENTA DE RESULTADOS O BALANCE DE EXPLOTACIÓN
La cuenta de resultados es un documento contable que informa al servicio o a la empresa del resultado obtenido en un período de tiempo determinado, y de las causas que lo han originado34. Todo servicio o empresa diariamente realiza una serie de operaciones de carácter económico, que comportarán una serie de gastos, como puede ser la compra de mercaderías, para posteriormente obtener unos ingresos, que podrían ser la venta de esas mercaderías. El resultado será la diferencia entre ingresos y gastos;
resultado = ingresos - gastos
Obtendremos beneficios cuando los ingresos sean superiores a los gastos,
ingresos > gastos = beneficio y pérdidas en caso contrario, ingresos < gastos = pérdida
No se debe confundir los ingresos con los cobros, ni los gastos con los pagos, ya que los cobros y pagos corresponden al balance de situación y los ingresos y gastos afectan a la cuenta de resultados.
Como ejemplo en la tabla 6 se presenta la cuenta de explotación de la UCI del Milagro.
El jefe de servicio o unidad deberá de asumir su responsabilidad en relación con los resultados de la cuenta de explotación. En el caso de generar pérdidas se pondrá de manifiesto su incapacidad de lograr los objetivos de su servicio.
Si se obtienen beneficios, éstos se deberían de transformar en inversiones en equipamiento y en incentivación del personal de la unidad de acuerdo con unos criterios pactados con anterioridad.
COSTES DE LA CALIDAD EN UCI
En el tercer y último apartado se desarrollan los conceptos de los costes de la calidad en UCI ejemplificándolos con los datos de la UCI del Milagro. Su evaluación debe abordarse como en el mundo empresarial, considerando en la práctica no sólo los gastos tangibles causados por las distintas actividades relacionadas con la calidad sino también las consecuencias económicas negativas no mensurables que pueden ocasionar los fallos de calidad como la insatisfacción del cliente o la pérdida de imagen de la organización (costes de la no calidad)35.
Al trasladar estos conceptos empresariales al mundo sanitario la confusión es aún mayor. Por razones docentes utilizaremos los términos: costes para la calidad (CPC) o costes de la calidad (CDC), que son costes totales asociados a las actividades necesarias para alcanzar los objetivos de calidad. Este concepto incluiría: costes de la no calidad (CNC), que son la consecuencia económica que ocasionan los fallos de calidad. Es decir que la valoración de los gastos tangibles y los no mensurables constituyen el coste de la no calidad
Estos conceptos permitirán definir los sistemas de costes de la calidad.
Según Hughes el coste de la no calidad puede significar 8,5 millones de dólares al año para un hospital de 300 camas36.
CLASIFICACIÓN DE LOS COSTES DE LA CALIDAD
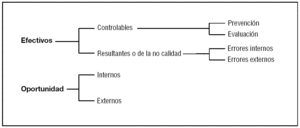
Tal como muestra la figura 6, los costes de la calidad pueden clasificarse en efectivos, controlables como los de prevención (costes de todas las actividades diseñadas específicamente para prevenir la mala calidad de los productos o servicios) y de evaluación (costes correspondientes a la medida, evaluación o auditoría de productos o servicios para garantizar la conformidad de con los estándares de calidad y requisitos de funcionamiento). También son costes efectivos los denominadas resultantes como los atribuibles a errores internos (que tienen lugar antes de la entrega o expedición del producto o el suministro de un servicio al cliente) o a errores externos (que tienen lugar después de la entrega o expediciones del producto y durante o después del suministro de un servicio al cliente37).
Figura 6. Costes de la calidad.
SISTEMA PARA CUANTIFICAR LOS COSTES PARA LA CALIDAD
La verdadera dificultad radica en que no existen sistemas validados y ampliamente aceptados que calculen los costes de la calidad en los servicios clínicos. Por este motivo hasta ahora sólo se han usado procedimientos de cálculo de costes teóricos como el de Nofuentes38. Como ya se ha expuesto, para poder utilizar sistemas de cálculo de costes de la calidad es imprescindible disponer de un sistema informático de contabilidad analítica que recoja prospectivamente los gastos calculados o por lo menos inferidos paciente a paciente.
INDICADORES DE CALIDAD COMO OBJETO DEL COSTE DE LA CALIDAD
La literatura sobre efectividad de los programas de calidad en UCI es aún escasa. La investigación sobre la aplicación de esta metodología en estos servicios ha sido abordada en pocas ocasiones por los intensivistas. Sin embargo se observa un progresivo interés en estos temas tal como lo demuestra el número de estudios publicados en la última década.
El creciente interés por la calidad ha aportado prometedores resultados. Clemmer et al39 observaron tras la aplicación de un programa de calidad una mejora significativa en el control de glucemia, de la nutrición enteral, de la sedación, de las analíticas de laboratorio, de las radiografías y de la supervivencia de los pacientes con síndrome de distrées respiratorio del adulto. Estas mejoras consiguieron un ahorro en los costes hospitalarios ajustados a gravedad, de 2.580.981 dólares, con una reducción del 87% en aquellos centros de coste en los que se aplicó el programa40. Otras experiencias reseñables son las de Civetta et al41 que demuestran la reducción de los costes asociados a infección de catéter y la de Kollef et al42 que observa una reducción en la duración de la ventilación mecánica.
PROCESO DE CUANTIFICACIÓN DE LOS COSTES DE LA CALIDAD DE UN PROGRAMA DE MEJORA CONTINUA
La compleja actividad que desarrollan estos servicios y por ende sus múltiples actuaciones para mejorar la calidad asistencial, obligan a priorizar los elementos en los que se iniciará la práctica de cálculo de los costes de la calidad. En general es recomendable empezar por el análisis de los indicadores básicos de calidad de UCI como primer paso hasta llegar a abarcar la cuantificación de los costes de la calidad de todo el programa de calidad del servicio.
Dicha cuantificación implica tres pasos: priorizar los indicadores a analizar, medir sus resultados antes y después de las acciones de mejora, y valorarlos en términos económicos según la metodología descrita43:
1. Identificación y priorización de los indicadores de calidad de UCI a incluir en el análisis.
2. Medición en unidades de actividad (número de estancias...), a partir de los registros informáticos de los pacientes, de los cambios posprograma en los indicadores.
3. Valoración en términos económicos traduciendo a euros los diferentes costes que intervienen en la actividad asistencial mediante una aplicación informática basada en hoja de cálculo (Excel) o matriz estadística (SPSS).
IDENTIFICACIÓN Y PRIORIZACIÓN DE LOS INDICADORES DE CALIDAD DE UCI A INCLUIR EN EL ANÁLISIS
La selección de indicadores es un paso previo que debe abordarse rigurosamente. En el caso del programa de calidad de la UCI del Milagro se priorizaron 8 de los indicadores de la Task Force of the European Society of Intensive Care Medicine44 que pueden verse en la tabla 7.
En general, en los servicios clínicos deben seleccionarse aquellos que miden mejor la eficiencia del trabajo diario y la seguridad clínica de los pacientes45. The National Coalition on Health Care y The Institute for Healthcare Improvement han elaborado un documento electrónico sobre la mejora de la calidad en las unidades de críticos que puede obtenerse gratuitamente en la página de Internet46.
Los puntos que deben abordarse siempre a la hora de diseñar nuevos indicadores en UCI son:
1. Obtener más rendimiento en los resultados de los pacientes.
2. Consolidar los procesos eficientes de la atención.
3. Incrementar el acceso a la atención.
4. Simplificar el sistema de asistencia.
5. Disminuir el coste.
6. Reducir el volumen de errores médicos y atención inapropiada.
MEDICIÓN EN UNIDADES DE ACTIVIDAD DE LOS CAMBIOS POSPROGRAMA EN LOS INDICADORES
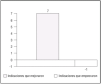
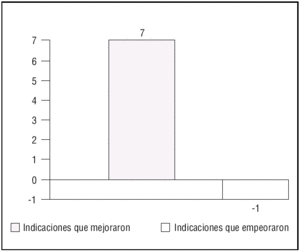
Una vez identificados los indicadores a medir, se compararán los registros correspondientes a cada uno de los períodos estudiados. Las variaciones observadas servirán de base para los cálculos de los costes de la calidad. En el caso de la UCI del Milagro, 7 de los 8 indicadores mejoraron después de aplicar las acciones específicas del programa de calidad (fig. 7). En cada caso se registraron las variaciones pre y posprograma. A modo de ejemplo citaremos que en el caso del primer indicador, infección nosocomial, se observó una reducción del 20% en la neumonía asociada a ventilación mecánica tras introducir los tubos endotraqueales con aspiración subglótica.
Figura 7. Impacto del programa de calidad de la Unidad de Cuidados Intensivos (UCI) del Milagro* en los indicadores de calidad (N = 8). *Datos reales de una UCI española denominada con este pseudónimo para preservar su anonimato.
VALORACIÓN EN TÉRMINOS ECONÓMICOS MEDIANTE LA ELABORACIÓN DE LA MATRIZ DE ANÁLISIS DE LOS COSTES DE LA CALIDAD
Una vez calculadas las valoraciones de los indicadores tras el programa de calidad procederemos a elaborar una matriz de análisis de los costes de la calidad para cada indicador. En ella contemplaremos no sólo los ahorros, si los hubiera, sino también los gastos producidos por las actividades para mejorar la calidad. En el caso de la UCI del Milagro los datos son los correspondientes a la tabla 8.
En casos complejos puede ser difícil establecer el impacto económico de los fallos en calidad, sobre todo en casos cuyas características varían mucho paciente a paciente como en UCI. Cuando ocurra esto puede emplearse la sencilla metodología de los estudios de casos y controles según la cual en el apareamiento de cada caso se le asignará un control con la misma edad, diagnóstico, gravedad y comorbididad. La media de diferencias en costes entre casos y controles se asumiría como el coste de la no calidad. Un ejemplo de este tipo de estudios es el de Ríos et al, que calculan que el coste de la infección posoperatoria triplica el coste de la cirugía47.
Una vez disponemos de la matriz de coste de cada uno de los indicadores podemos hacer la tabla general que permitirá calcular el ahorro total y el coste del programa de calidad que en el caso que nos sirve de ejemplo consiguió un ahorro anual de 21.354 €.
DISCUSIÓN
La Sociedad exige de los profesionales de los servicios clínicos su compromiso y participación en la gestión de los recursos disponibles. Esta legítima demanda responde a valores emergentes que han establecido una nueva Ética, la de la Eficiencia, asumida por el movimiento cultural denominado Gestión Clínica. Esta nueva disciplina pretende que los clínicos sean más gestores y que los gestores sean más clínicos con el fin de garantizar el crecimiento sostenible de nuestro sistema sanitario.
En este nuevo papel de gestores clínicos los profesionales asistenciales deben implicarse más en los aspectos económicos de nuestro trabajo clínico, ya que forman parte del núcleo de todo sistema sanitario cuyo componente principal no son tecnologías sofisticadas o fármacos milagrosos sino los millones de decisiones clínicas que se hacen a diario.
Todo el esfuerzo que hagan los profesionales para implementar sistemas de análisis de los costes en general y de los costes de la calidad en particular redundará en beneficio de todos los actores del sistema sanitario: ciudadanos, profesionales, gestores y financiadores.
Debemos esforzarnos en avanzar en este tipo de estrategias para mejorar la eficiencia, ya que lo que hoy sólo son legítimas demandas más o menos en ciernes, mañana será un compromiso ineludible de los profesionales asistenciales ante la Sociedad.
Declaración de conflicto de intereses
Los autores han declarado no tener ningún conflicto de intereses