187 MORTALIDAD TRAS CIRUGÍA CARDÍACA: FACTORES ASOCIADOS
J. Barado Hualde, N. Villanueva Martínez, J.M. Guergué Irazábal, J.P. Tirapu León, I. Osés Munárriz y J. Roldán Ramírez
Servicio de Medicina Intensiva. Hospital de Navarra. Pamplona-Iruña.
Objetivo: Evaluar los factores preoperatorios asociados a un incremento de la mortalidad tras la cirugía cardíaca.
Material y métodos: Entre enero de 1997 y diciembre de 2001 se recogen de forma prospectiva en los pacientes sometidos a cirugía cardíaca para revascularización coronaria, sustitución o reparación valvular o ambas técnicas un total de 25 parámetros, evaluándose en cada uno de ellos su asociación de forma individual con un incremento de la mortalidad, mediante la prueba de Chi cuadrado o la prueba exacta de Fisher y la prueba de tendencia lineal (TL). Para los datos con significación estadística se incluye según proceda el valor de la probabilidad de la asociación (P), la razón de posibilidades (Odds Ratio, OR) con su intervalo de confianza al 95% (IC95), el valor de la TL y su probabilidad (PTL).
Resultados: Se han estudiado 899 pacientes, con una mortalidad del 5,3%. La edad media es de 64,0 (DE 10,8), siendo hombres el 67,2% y mujeres el 32,8%. La distribución por patologías es: coronario 44,2%, valvular 48,7% coronario-valvular 7,1%. Corresponden a cirugía programada el 61,4%, preferente el 37,5% y urgente el 1,1%. Los parámetros que se han asociado a mayor mortalidad con significación estadística son: Insuficiencia renal previa (P = 0,008. OR 4,8. IC95 1,7-13,5). Patología vascular extracardíaca previa (P = 0,002. OR 2,9. IC95 1,5-5,8). Cirugía urgente/ preferente/programada (P = 0,000. TL 6,7. PTL = 0,010). Infarto agudo de miocardio preoperatorio no/actual/reciente/antiguo(1) (P = 0,036. TL 4,0. PTL = 0,046). Angina no/estable/inestable-estabilizada/inestable(1) (P = 0,062. TL 4,4. PTL = 0,036). Afectación de una válvula/más de una válvula(2) (P = 0,022. OR 3,1. IC95 1,3-7,4). Grado funcional(2) (P = 0,034. TL 6,5. PTL = 0,011).
Conclusiones: Nuestra serie permite identificar los factores que deben considerarse en el momento de la indicación quirúrgica debido al incremento de mortalidad que llevan asociado.
(1)Patología coronaria. (2)Patología valvular.
188 DISECCIÓN DE AORTA: MORBI-MORTALIDAD
F. Mosteiro, G. Añel, P. Rascado, A. Otero, J.M. López, S. Fojon y J. García-Pardo
Servicio de Medicina Intensiva. H. Juan Canalejo. A Coruña.
Objetivos: Análisis de la morbi-mortalidad de la disección de aorta (DA) en nuestro hospital.
Pacientes y métodos: Estudio retrospectivo de las DA ingresadas entre enero-98 y abril-01. Se recogen variables clínico-epidemiológicas, complicaciones y mortalidad.
Resultados: Se estudiaron 45 pacientes (28 DA tipo A, 17 tipo B). Edad media de 63 años. El 59,6% tenían HTA conocida. La forma de presentación: dolor torácico (66%), de espalda (36%), abdominal (29%) y shock (19%). La DA tipo A presenta mayor frecuencia de dolor torácico (p < 0,02), en la B el dolor abdominal fue más prevalente (p < 0,04). Se realizó para el diagnóstico: TAC (61,7%) y ecocardiografía (29,6%). Se intervino a 28 pacientes (59,6%), 20 tipo A y 8 tipo B. Complicaciones más frecuentes: Insuficiencia aórtica (40,3%), hemopericardio (38,3%). Mortalidad: 44% en la tipo A (35% de las operadas y 75% de las no operadas) y 40% en la tipo B (50% de las operadas). La causa más frecuente de muerte en la tipo A fue el taponamiento y en la B el fracaso multiorgánico. Las únicas variables que se asociaron con la mortalidad (p < 0,05): dolor abdominal y shock.
Conclusiones: La DA es una patología con una alta morbi-mortalidad. La mortalidad de la DA tipo A es mayor sin cirugía.
189 MONITORIZACIÓN DE RESULTADOS EN CIRUGÍA CARDÍACA MEDIANTE EL MÉTODO GRÁFICO DE MORTALIDAD ACUMULADA
M. Colmenero Ruiz, M. García Delgado, M.M. Jiménez Quintana, J.M. Pérez Villares, A. Reina Toral y M. Rodríguez Elvira
SCCyU Unidad de Medicina Intensiva. Hospital Virgen de las Nieves. Granada.
Objetivo: Aplicar el método gráfico de mortalidad acumulada (ajustada al riesgo) en la monitorización de resultados de los pacientes intervenidos de cirugía cardíaca.
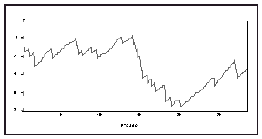
Métodos: Se incluyeron todos los pacientes postoperados de cirugía cardíaca que ingresaron en la Unidad de Medicina Intensiva (UMI) en el periodo de enero a agosto del 2001. Se registraron las variables preoperatorias que conforman la escala de Parsonnet (EP). La mortalidad esperada es la media de la sumatoria de la puntuación de todos los pacientes. El gráfico de mortalidad acumulada se construyó con el número consecutivo de casos en el eje de abscisa y con la resultante de vidas ganadas/perdidas (según EP) en el eje de ordenadas.
Resultados: La población estudiada fue de 283 pacientes. La mortalidad esperada fue del 8,9% y la real del 9,9%, lo que representa una razón estandarizada de 1,11. El grafico de mortalidad acumulada se muestra en la siguiente figura.
Conclusiones: El método gráfico de mortalidad acumulada muestra un seguimiento continuo de los resultados (no sólo al final del periodo de estudio), lo que permite introducir medidas correctoras de una manera más precoz ante las desviaciones no deseables.
190 TRASPLANTE CARDÍACO: DISFUNCIÓN DEL INJERTO Y MORTALIDAD
M. Luque Santos, J.C. Robles Arista, G. Alonso Muñoz, M.D. Bautista Rodríguez, R. Vega Pinto y H. Sancho Ruiz
Unidad de Medicina Intensiva. Hospital Universitario Reina Sofía. Córdoba.
El trasplante de corazón es hoy día una realidad en el tratamiento de paciente con patología cardíaca irreversible.
Objetivos: Determinar factores de riesgo en nuestra población que pueden favorecer la aparición de disfunción del injerto y su mortalidad precoz.
Material y métodos: Estudiamos de prospectívamente 154 pacientes que recibieron un trasplante cardíaco desde noviembre de 1995 hasta octubre de 2001. El 74% fueron varones y el 26% mujeres. La edad media fue de 50 ± 12. La etiología de los receptores fueron: miocardiopatía isquémica el 39% de los pacientes, valvulares el 17%, idiopática el 23% y otras en el 21%. Estudiamos variables preoperatorias del donante y del receptor así como intraoperatorias y postoperatorias.
Test estadísticos: media y desviación estándar, porcentajes y regresión logística.
Resultados: La edad de nuestros donantes fue de 33 ± 15, el 16% de los receptores fueron trasplantados en código cero, el tiempo de isquemia fue de 199 ± 58, tiempo de CEC fue de 117 ± 33, el APACHE II a las 24 horas fue de 7 ± 3. La edad del donante fue estadísticamente significativa (p < 0,05) con la presencia de disfunción del injerto que se presento en el 10% de los trasplantes analizados. En relación a la mortalidad también la edad del donante junto al tiempo de isquemia (p < 0,002) fue estadísticamente significativa.
Conclusiones: En la muestra estudiada, la edad de donante fue asociada con la mortalidad y la disfunción del injerto. Encontrándose además entre el tiempo de isquemia y una mayor mortalidad de nuestros pacientes.
191 HEPATITIS ISQUÉMICA EN CIRUGÍA CARDIOVASCULAR
S. Cuadra Madrid, F. Suárez Sipmann, P. González Arenas, P. López Díaz y F. Pérez Picouto
Fundación Jiménez Díaz. Madrid.
Introducción: La hepatitis isquémica (HI) es una alteración aguda de la perfusión hepática asociada a situaciones de shock. Cursa con una elevación importante y transitoria de transaminasas siguiendo un patrón típico. La CCV (Cirugía cardiovascular) con circulación extracorpórea condiciona estados de hipoperfusión orgánica, que favorecen la aparición de HI.
Métodos: Estudio descriptivo retrospectivo de pacientes que presentaron HI en el periodo perioperatorio de CCV, entre mayo de 1998 y septiembre de 2001. El diagnóstico se estableció por: a) Elevación transitoria de aspartato aminotransferasa (AST) y alanino aminotransferasa (ALT) más de 10 veces el control; b) Normalización de los niveles enzimáticos en los días siguientes, y c) Exclusión de otras causas de lesión hepática aguda.
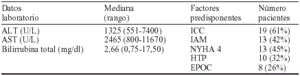
Resultados: De los 1.128 sometidos a CCV se detectaron 31 pacientes con HI (2,7%) Edad media 65,8 años; 17 varones/24 mujeres). La CCV fue urgente en 13 (42 %) de ellos EL tiempo (mediana) de circulación extracorpórea (CEC) fue 120 min (rango 410-65); pinzamiento aórtico 76 min (rango 228-44). La mortalidad fue del 39% siendo la global en CCV del 4,3 %. Se identificó shock en 28 pacientes (90%), parada cardiorrespiratoria en 7 (22%) e hipoxemia en 10 (32%). El 93% precisasron drogas vasoactivas y el 42% requirió balón de contrapulsación perioperatorio.
ICC insuficiencia cardíaca congestiva; IAM infarto agudo de miocardio; EPOC enfermedad pulmonar obstructiva crónica; NYHA New York Heart Association HTP hipertensión pulmonar.
Conclusiones: El shock, fundamentalmente cardiogénico, es un factor precipitante casi constante. La necesidad de CCV urgente, la ICC y la mala evolución tras la intervención condicionaría la aparición de HI, así como la presencia de enfermedad cardíaca o pulmonar previa. La mortalidad de los pacientes con HI es muy superior a la global de CCV.
192 USO DE ALTAS DOSIS DE CATECOLAMINAS Y APARICIÓN DE FALLO PRIMARIO DEL INJERTO CARDÍACO
J.A. Silva, C. Chamorro, M.A. Romera, C. Pardo, J. Márquez y A. Moreno
Medicina Intensiva. Clínica Puerta de Hierro. Madrid.
Objetivo: La teórica relación entre el uso de catecolaminas (CAT) en el donante y el fracaso precoz del injerto (FPI), explica que frecuentemente se rechacen donaciones cardíacas si durante el mantenimiento se necesitaron altas dosis de CAT. Presentamos nuestra experiencia en donación cardíaca.
Métodos Estudio prospectivo y descriptivo desde 1996 a 2001, sobre los donantes cardíacos del hospital. Se analizan 1) En los donantes: Necesidad, tipo, tiempo de administración y dosis de CAT, previas a la muerte cerebral (MC) y durante el mantenimiento. 2) En el receptor: Supervivencia actual, causa y fecha del fallecimiento. Se definió "altas dosis de CAT" según los criterios de Stanford (dopamina > 10 µg/Kg/min y/o noradrenalina). Todos los donantes tenían ecocardiograma normal pre-extracción.
Resultados: 88 donantes, 31 (35%) donantes de corazón. 27 (87%) necesitaron altas dosis de CAT, 16 antes de la MC. (Datos: media ± DE).
Supervivencia: 1) De donantes con altas dosis de CAT. Vivos 23. Muertos 4 (1 FPI, 3 no relacionadas con el injerto), 2) Sin altas dosis de CAT: Vivos 3, muerto 1 por FPI.
Conclusión: En nuestra serie el uso de altas dosis de catecolaminas no influye en la viabilidad del órgano trasplantado.