En los pacientes con síndrome coronario agudo, el retraso de la intervención coronaria percutánea durante 3-5 días para realizar tratamiento antitrombótico previo prolongado se asocia con un aumento absoluto del 4% en el riesgo de infarto no fatal a los 30 días.
In patients with unstable coronary syndromes, deferral of coronary percutaneous intervention during 3 to 5 days for prolonged antithrombotic pre-treatment is associated with an absolute increase of 4% in the risk of nonfatal myocardial infarction within 30 days.
Artículo: Neumann FJ, Kastrati A, Pogatsa-Murray G, Mehilli J, Bollwein H, Bestehorn HP, et al. Evaluation of prolonged antithrombotic pretreatment ("cooling-off" strategy) before intervention in patients with unstable coronary syndromes. A randomized controlled trial. JAMA 2003;290:1593-9.
Antecedentes: en los pacientes con angina inestable o infarto de miocardio sin elevación del segmento ST, el tratamiento intervencionista (coronariografía y revascularización) reduce la frecuencia de muerte, reinfarto o angina refractaria cuando se compara con el tratamiento conservador (coronariografía urgente sólo si persisten o reaparecen signos o síntomas de isquemia)1-3. En todos los ensayos clínicos, la intervención coronaria percutánea (ICP) fue precedida de tratamiento antitrombótico con el fin de reducir el riesgo de episodios isquémicos relacionados con la intervención. Se desconoce cuál es la duración ideal del tratamiento antitrombótico previo a la coronariografía, por lo que ha variado de estudio en estudio. En el estudio FRISC II1 se exigía un tratamiento previo de 3 días con heparina a dosis anticoagulantes, de modo que el tiempo transcurrido hasta la ICP fue de 4 días como mediana. En el estudio de Cannon et al2 se emplearon heparina y tirofibán previamente a la ICP, y la mediana del tiempo transcurrido hasta la realización de la ICP fue de 22 h. Los pacientes del estudio RITA-3 fueron tratados con enoxaparina durante 2-8 días, y la mediana del tiempo transcurrido hasta la ICP fue de 2 días3.
Se ha sugerido que el enfriamiento (cooling) de la placa de ateroma mediante la anticoagulación durante varios días puede disminuir la incidencia de efectos adversos relacionados con la ICP.
Objetivo: analizar si el tratamiento antitrombótico prolongado antes de la coronariografía y la revascularización es más beneficioso que el tratamiento intervencionista precoz.
Diseño: ensayo clínico con asignación aleatoria.
Lugar: dos hospitales de nivel terciario en Alemania.
Período de estudio: 27 de febrero de 2000 hasta 8 de abril de 2002.
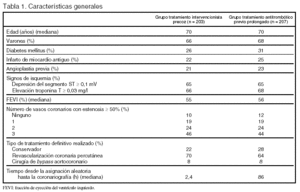
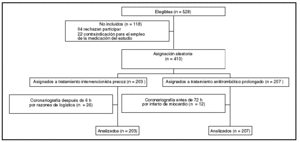
Pacientes (tabla 1 y fig. 1)
Criterios de inclusión: 1. Angina de reposo o de mínimo esfuerzo en las anteriores 24 h. 2. Isquemia miocárdica demostrada por depresión del segmento ST ≥ 0,1 mV y/o elevación de la troponina T ≥ 0,03 mg/l.
Criterios de exclusión: 1. Infarto de miocardio extenso (elevación del segmento ST ≥ 1 mV en ≥ 2 derivaciones contiguas o elevación de la creatinfosfocinasa y su fracción MB ≥ 3 veces el límite superior de la normalidad). 2. Inestabilidad hemodinámica. 3. Contraindicación para el empleo de la medicación de estudio. 4. Incapacidad para proporcionar el consentimiento informado para participar en el estudio.
Intervenciones que se comparan:
Grupo tratamiento intervencionista precoz: realización de angiografía coronaria tan pronto como fuera posible, al menos en las primeras 6 h tras la asignación aleatoria, y tratamiento antitrombótico desde la aleatorización hasta la realización de la ICP.
Grupo tratamiento antitrombótico previo prolongado precoz: tratamiento antitrombótico que se inicia en el momento de la asignación aleatoria y se mantiene entre 3 y 5 días antes de realizar la ICP. A los pacientes asignados a este grupo se les podía realizar ICP inmediata si presentaban angina grave refractaria, inestabilidad hemodinámica o infarto de miocardio.
El tratamiento antitrombótico en ambos grupos fue el siguiente: 1. Heparina no fraccionada 60 U/kg i.v. inicialmente, seguido de perfusión para mantener un tiempo de cefalina entre 60 y 85 s. 2. Aspirina, 500 mg i.v. inicialmente, seguida de 100 mg por vía oral 2 veces al día. 3. Clopidogrel, 600 mg inicialmente, seguido de 75 mg 2 veces al día. 4. Tirofibán, 10 μg/kg inicialmente, seguido de una perfusión de 0,10 μg/kg/min. En el momento de decidir la realización de ICP se administraban 60 U/kg de heparina no fraccionada y se aumentaba la perfusión de tirofibán hasta 0,15 μg/kg/min. El tirofibán se mantuvo hasta pasadas 24 h desde la ICP y el clopidogrel hasta que transcurrían 4 semanas desde la ICP, con reducción de la dosis a 75 mg/día desde el cuarto día tras la ICP.
Asignación aleatoria: sí. Oculta.
Enmascaramiento: : no. Los desenlaces principales fueron clasificados por un comité independiente de manera ciega.
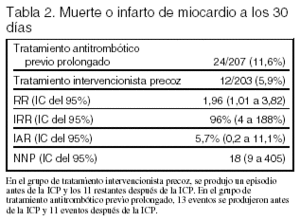
Desenlaces principales: aparición en los siguientes 30 días tras la asignación aleatoria del desenlace combinado: muerte por cualquier causa o infarto de miocardio extenso.
Análisis por intención de tratar: sí.
Resultados principales (tabla 2): en el grupo de tratamiento antitrombótico previo prolongado fallecieron 3 enfermos y 21 tuvieron un infarto de miocardio durante los 30 días de seguimiento. En el grupo de tratamiento intervencionista precoz la incidencia fue 0 y 12, respectivamente.
La frecuencia de complicaciones hemorrágicas mayores (hemorragia intracraneal o signos de hemorragia y descenso de la hemoglobina de más de 5 g/dl) fue similar en ambos grupos (3,0% en el grupo tratamiento intervencionista precoz y 3,9% en el grupo tratamiento antitrombótico prolongado).
Información sobre costes: no consta.
Financiación del estudio: fondos institucionales de los centros participantes. MSD Sharp and Dohme. Los patrocinadores no tuvieron ningún papel en el diseño del estudio, la recogida de datos, el análisis de los datos, la interpretación de los datos o la elaboración del manuscrito.
El primer autor había recibido becas de Merck y Centocor.
Conclusiones de los autores: en los pacientes con síndrome coronario agudo, el retraso de la ICP para realizar tratamiento antitrombótico prolongado no mejora el pronóstico cuando se compara con una estrategia de ICP inmediata y tratamiento antitrombótico intenso.
Conclusiones de los revisores: las conclusiones de los autores son acordes con los resultados del estudio.
Los ensayos clínicos que han comparado una estrategia intervencionista con una conservadora en el tratamiento inicial de los pacientes con síndrome coronario agudo coinciden en demostrar que es posible reducir el riesgo de infarto en estos pacientes si se realiza una ICP en una fase temprana del cuadro clínico. En estos estudios, a casi la mitad de los pacientes del grupo de estrategia conservadora se les realiza ICP en un momento más tardío durante el ingreso hospitalario, pero esto no es suficiente para reducir el riesgo de infarto en la misma medida que los pacientes del grupo de ICP precoz. Los hallazgos del presente estudio demuestran, una vez más, que la ICP precoz mejora el pronóstico a corto plazo de los pacientes con síndrome coronario agudo.
*Esta sección está financiada con la ayuda de ISC III-FIS 02/8115.