INTRODUCCION
Los modelos predictivos de mortalidad son un instrumento utilizado en la estimación de la evolución clínica y pronóstico de los pacientes ingresados en los servicios y áreas que atienden al paciente crítico. Secundariamente, se han aplicado en la evaluación de la efectividad y eficiencia de los servicios de medicina intensiva. La gran mayoría de estos sistemas (APACHE1,2, SAPS3,4, MPM5,6, etc.), establecen el riesgo de mortalidad del paciente crítico basándose en los valores obtenidos tras asignar una determinada puntuación a distintas variables demográficas, fisiopatológicas y clínicas.
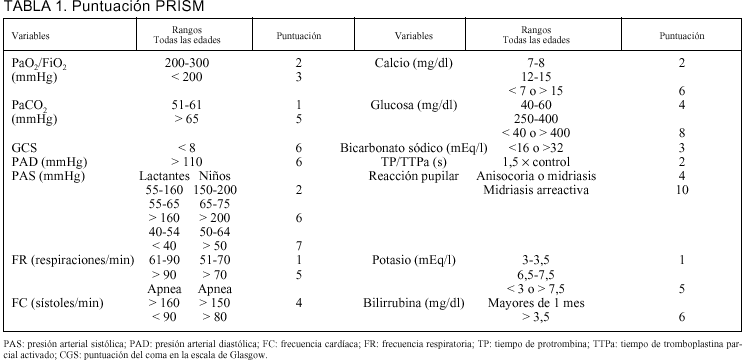
En los pacientes pediátricos se diseñó a partir de 1980 una serie de índices pronósticos de mortalidad derivados del índice de estabilidad fisiológica (PSI)7, en un intento de simplificar su aplicación. El más utilizado es el índice de riesgo de mortalidad pediátrica (PRISM) desarrollado por Pollack et al8. Los principales inconvenientes de este sistema predictivo son: a) inclusión de 14 variables y 32 rangos, lo que obliga a recoger gran cantidad de información y puede llegar a ser laborioso, y b) utiliza el peor valor de cada variable en las primeras 24 h de estancia en cuidados intensivos.
En un intento de modificar la filosofía de estos índices, Shann et al9 diseñan un índice de mortalidad pediátrica (PIM), consistente en evaluar 8 variables justo al ingreso del paciente en la unidad de medicina intensiva (UMI). La crítica que se puede hacer a este modelo es que no tiene en cuenta el tratamiento realizado previo al ingreso en UMI (al igual que otros modelos predictivos de mortalidad), y tampoco el tiempo de ingreso hospitalario antes de su ingreso en UMI. Asimismo, la experiencia con este índice es limitada.
Proponemos, por tanto, un estudio cuyo objetivo es evaluar en términos de calibración y discriminación la capacidad del PRISM y del PIM de predecir adecuadamente la mortalidad de la población ingresada en la UMI pediátrica (UMIP).
MATERIAL Y MÉTODOS
Población
Se estudiaron a los pacientes ingresados de forma consecutiva en la UMIP de un hospital de tercer nivel y que sobrevivieron al menos 24 h a partir del ingreso. El período de inclusión de pacientes alcanzó desde el 1 de enero de 1998 al 1 de enero de 1999.
Criterios de inclusión/exclusión
Se excluyen a todos los pacientes con edad menor a un mes de vida y los de edad mayor a 14 años, debido a que la frecuencia de ingreso de estos pacientes es excepcional en la UMIP.
Tipo de estudio
Se trata de un estudio de carácter prospectivo, sin intervención y observacional.
Cálculo de mortalidad esperada
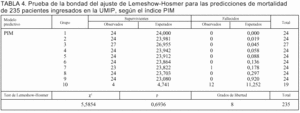
Estudiamos a 274 pacientes. Se excluyeron del análisis a 39 pacientes por distintos motivos: a) 6 por edad menor de 30 días; b) 4 por edad mayor de 14 años; c) 6 por traslado a otro centro hospitalario; d) 14 por tratarse de reingresos; e) 2 por su prolongada estancia, y f) 7 por carecer de los datos clínicoepidemiológicos completos. La muestra quedó constituida, por tanto, por 235 pacientes.
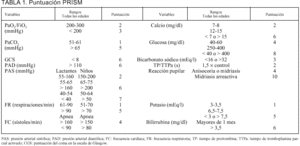
Al ingreso de los pacientes se les aplicó el PIM y a las 24 h de estancia se calculó el PRISM. En caso de que alguna variable no se hubiese recogido, se consideró ésta como normal. Las variables y rangos de ambos índices se presentan en la tablas 1 y 2.
Se calculó la mortalidad esperada por ambos índices aplicando las ecuaciones descritas por Pollack et al8 y por Shann et al9, expresadas a continuación:
1. PRISM:
r = 0,207 * PRISM 0,005 * edad (meses) 0,433 * paciente quirúrgico 4,782
Probabilidad de mortalidad esperada = er/(1 + er) = 2,7183r/(1 + 2,7183r)
2. PIM:
r = (2,357 * reactividad pupilar) + (1,826 * diagnóstico específico) + (1,552 * ingreso electivo) + (1,342 * ventilación mecánica) + (0,021 * valor absoluto [PAS-120]) + (0,071 * [valor absoluto exceso de bases]) + (0,415 * 100 * FiO2/PaO2) 4,873
Probabilidad de mortalidad esperada = er/(1 + er) = 2,7183r/(1 + 2,7183r)
Valoración de bondad del ajuste
La calibración (exactitud de las predicciones de riesgo realizadas por los modelos) fue comparada usando el estadístico *2 de Lemeshow-Hosmer10 y la discriminación (capacidad de los modelos para discriminar entre pacientes que sobreviven y pacientes que fallecen) fue comparada usando tablas de clasificación en el punto de corte del 50% y también comparando el área bajo la curva ROC (relative operating characteristic) (AUC) de cada modelo.
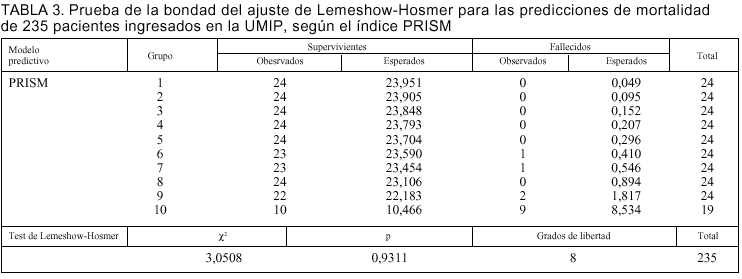
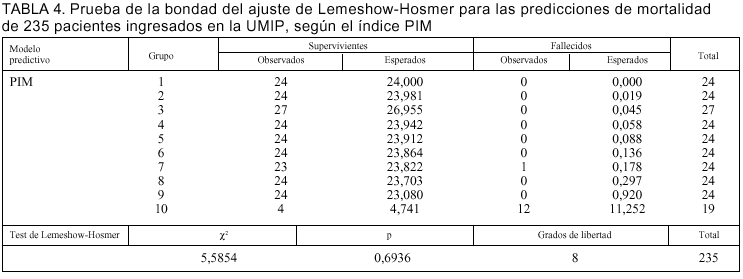
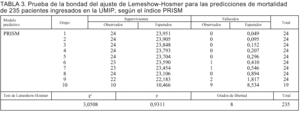
Las probabilidades individuales de mortalidad obtenidas por los dos modelos fueron ordenadas según valores crecientes y agrupadas en estratos de riesgo de mortalidad predicha con un número similar de pacientes para cada uno de ellos (tabla 3). El número de fallecimientos esperados en cada estrato o "decil" corresponde a la suma de probabilidades individuales de muerte de los pacientes en dicho estrato. El estadístico *2 de Lemeshow-Hosmer10 se obtiene sumando en cada estrato los cocientes de los valores (observados esperados)2/esperados.
La prueba de bondad del ajuste de Lemeshow-Hosmer que resulte con valor menor de *2 indicará una mejor calibración para ese índice10. Asimismo, un valor de p superior a 0,05 validará el modelo, al indicar que no existen diferencias estadísticas entre lo observado y lo esperado10.
Valoración de capacidad de discriminación
El análisis de la capacidad de discriminación compara los valores calculados para el AUC de cada modelo. El mayor valor del AUC se corresponde con la mejor capacidad de discriminación. Fueron comparadas, asimismo, la sensibilidad, la especificidad y el cociente de clasificación correcta total (CCT), tomando un criterio de descisión del 50% de los índices analizados.
El nivel de significación de nuestro análisis es de alfa = 0,05. Todas las pruebas fueron bilaterales. El análisis estadístico se realizó en los programas Statistical Package for Social Science (SPSS 9.0) y en el Medcalc.
RESULTADOS
De los 235 pacientes estudiados, 132 (56%) fueron varones y 103 (44%) fueron mujeres. La edad media de la población fue de 48,17 (51,29) meses y su estancia media en la UMIP de 5,19 (8,99) días (mediana 2 días).
La puntuación PRISM media fue de 6,61 (6,22) y la mortalidad de la población estudiada fue de 13 pacientes, es decir, un 5,53%.
La procedencia de los pacientes ingresados en la UMIP se distribuyó de la siguiente manera: a) planta de hospitalización 122 (51,9%); b) área de urgencias 96 (40,9%), y c) otro hospital 17 (7,2%).
La patología responsable del ingreso en UMIP fue principalmente médica (65,1%), respecto a los pacientes quirúrgicos (34,9%). En el primer grupo predominaron los pacientes con patología respiratoria (58,1%), y en el segundo, los pacientes politraumatizados (39,5%).
Cuarenta y tres pacientes (18,3%) precisaron intubación y conexión a ventilación mecánica en la primera hora de ingreso. La duración media de la ventilación mecánica fue de 27,11 h (131,21) (mediana 0 h).
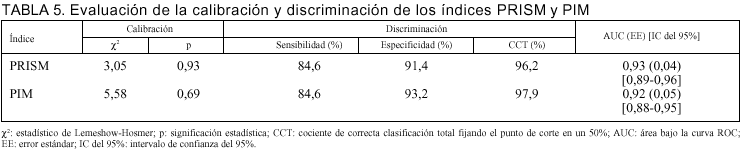
En las tablas 3 y 4 se indican las predicciones de mortalidad de los 235 pacientes según los índices PRISM y PIM, respectivamente, destacándose en la tabla 5 la ausencia de diferencias entre la mortalidad observada y la predicha por ambos índices: PRISM (*2 = 3,05; p = 0,93) y PIM (*2 = 5,58; p = 0,69).
En la tabla 5 se presentan también la sensibilidad y especificidad de los dos índices aplicados: la sensibilidad de ambos fue de un 84,6%, mientras que la especificidad del PRISM y PIM fue de un 91,4 y un 93,2%, respectivamente. En dicha tabla se exponen el cociente de clasificación correctal total (CCT) tomando un criterio de decisión del 50% y el AUC de ambos índices con un intervalo de confianza del 95%. La diferencia entre el AUC de ambos modelos fue de 0,005 con un error estándar de 0,058. Estas diferencias no fueron significativas (p = 0,93; IC del 95%: 0,108 a 0,119).
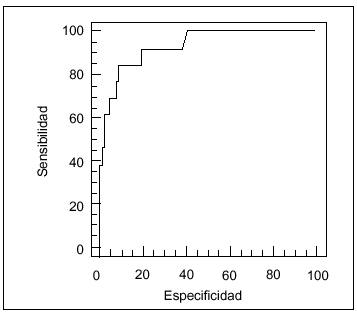
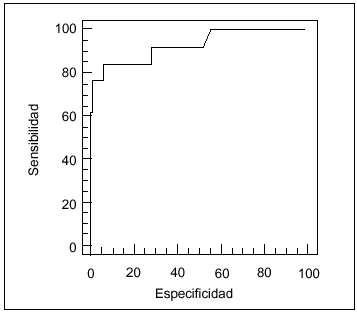
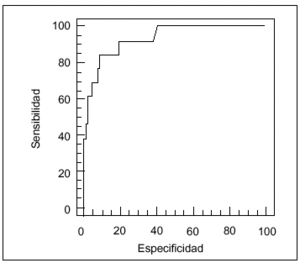
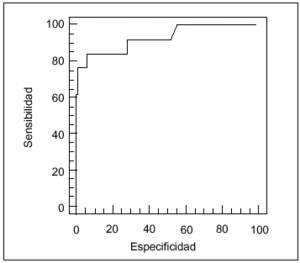
La validación y estimación de los modelos PRISM y PIM se representan gráficamente en las curvas ROC presentadas en las figuras 1 y 2, respectivamente.
Fig. 1. Curva ROC para la validación y estimación de la mortalidad según el modelo PRISM (índice de riesgo de mortalidad pediátrica).
Fig. 2. Curva ROC para la validación y estimulación de la mortalidad según el moelo PIM (índice de mortalidad pediátrica).
DISCUSION
Los modelos predictivos de mortalidad se construyen realizando análisis multivariables sobre factores predictivos de mortalidad, mediante ténicas de regresión logística.
Sin embargo, las predicciones sobre la evolución final de un paciente se asocian siempre a cierto grado de incertidumbre debido a: a) la variación natural, por parte del paciente, en la respuesta a una agresión fisiopatológica o intervención terapéutica, y b) la distinta interpretación que se puede realizar ante una misma situacion clínica del paciente.
Asimismo, estos índices presentan una serie de inconvenientes, a saber: a) laboriosidad en su aplicación; b) heterogenicidad en la comparación de poblaciones, y c) disparidad en los recursos humanos y técnicos aplicados a los pacientes.
En los pacientes pediátricos el índice predictivo de mortalidad más utilizado es el PRISM. Sin embargo, este índice no está exento de los inconvenientes anteriormente expresados; por ello, se desarrolla una nueva versión, el PRISM III11 y, posteriormente, incluso se crean otros índices, destacándose el PIM por su original diseño, en tanto que sólo evalúa 8 variables que se recogen justo al ingreso del paciente en la UMIP.
Existen antecedentes en cuanto a la comparación y validación de distintos sistemas de predicción de la mortalidad (APS, APACHE, SAPS, MPM)12-14; sin embargo, éstos siempre se han realizado en pacientes críticos adultos.
El presente estudio intenta: a) aplicar a los pacientes pediátricos la misma metodología utilizada en los pacientes adultos respecto a la predicción de mortalidad. Esto permitiría la estratificación del riesgo de las distintas patologías y de los pacientes ingresados en la UMIP y, además, la posibilidad de comparación con otras poblaciones en función de las puntuaciones de estos índices, y b) la validación de la mortalidad predicha por estos índices con la observada en la población estudiada.
Si bien la mortalidad en las UMIP es relativamente baja, el número de pacientes de nuestro trabajo es aceptable, si tenemos en cuenta que se trata de un muestra pediátrica y, por tanto, comparable con el tamaño de muestra de otros estudios de validación multicéntricos14-17. En cuanto a la población ingresada en nuestra UMIP, globalmente, es similar a la de otras UMIP, con la excepción de los pacientes en postoperatorio de cirugía cardíaca y grandes quemados.
Las predicciones de mortalidad de los índices PRISM y PIM se realizaron de acuerdo con los modelos matemáticos diseñados por sus autores5,6. Como dato a destacar, cabe resaltar la similitud en los resultados en relación a su poder de calibración y discriminación, sobre todo si tenemos en cuenta que el PRISM se realiza al final de las primeras 24 h y consta de 14 variables y 32 rangos, respecto al PIM que se lleva a cabo al ingreso del paciente en la UMIP y que consta solamente de 8 variables (tablas 1 y 2). Sin embargo, ambos modelos han sido validados de forma multicéntrica, objetivándose: a) para el PRISM5 un valor del estadistico *2 de Lemeshow-Hosmer global de 0,80 con un valor de p de 0,95 y un AUC del 0,92, y b) para el PIM6 un valor del estadístico *2 de Lemeshow-Hosmer de 8,73 con un valor de p de 0,40 y un AUC de 0,90. Los valores obtenidos en nuestra población fueron muy similares a los descritos anteriormente. Este hecho permite constatar la aplicabilidad de ambos índices en nuestra población en relación con dos objetivos, como son: a) la exactitud de las predicciones de riesgo realizadas por ambos índices, y b) la capacidad de éstos para discriminar entre los pacientes que sobreviven y los pacientes que fallecen.
Como crítica al PIM se puede argumentar que el tratamiento realizado previamente al ingreso del paciente en la UMIP puede alterar el PIM más que el PRISM, ya que éste se obtiene al final de las primeras 24 h. Este hecho ha sido constatado por Dragsted et al18; sin embargo, en el modelo final del PIM, aunque este factor se tuvo en cuenta, no presentó relevancia estadística6.
Por otro lado, existe una versión del PRISM más actual, el PRISM III11, que intenta simplificar la aplicación del PRISM, con 17 variables y 14 rangos, que puede ser aplicada a las 12 y 24 h del ingreso. Su objetivo en cuanto a la simplificación no ha sido conseguido y es necesaria para su utilización una licencia renovable anualmente. El AUC obtenido tras su aplicación es del 0,94, que no difiere del obtenido por el PRISM ni por el PIM5,6.
En cuanto al CCT, fijando el punto de corte en el 50%, obtenemos unos valores del 96,17% para el PRISM y del 97,87% para el PIM. Estos valores representan una capacidad de discriminación muy alta si tenemos en cuenta que en la mayoría de sistemas predictivos el valor de CCT suele oscilar entre un 85 y un 90%12.
Como conclusión, y en función de los resultados de nuestro trabajo, podemos destacar la buena capacidad predictiva de los dos índices utilizados en nuestra población, resaltando que el PIM, por su simplicidad, fácil aplicación y exactitud, puede ser utilizado como índice predictivo de mortalidad.