El presente trabajo carece de financiación total o parcial, ni presenta relación entre sus investigadores y empresa alguna potencialmente interviniente en el estudio.
INTRODUCCIÓN
El uso generalizado de los sistemas de monitorización ambulatoria y la mejora de los sistemas de registro en los servicios de atención continuada y urgencias ha constatado una distribución irregular en la hora de aparición de los episodios de isquemia miocárdica1-3.
También se conocen variaciones en otros fenómenos fisiológicos cardiovasculares, como la frecuencia cardíaca o la presión arterial, que muestran patrones periódicos en la distribución temporal de sus valores. Estos patrones pueden estar influidos por la edad y el sexo, además de otros múltiples factores fisiológicos, ambientales, farmacológicos o patológicos. La presencia de esas variaciones periódicas podría actuar como factor desencadenante de patología cardiovascular, lo que ha despertado un progresivo interés por la cronofisiopatología de la enfermedad coronaria4,5.
Durante el desarrollo del estudio MILIS1, se comprobó la existencia de un patrón circadiano en la aparición de episodios de infarto agudo de miocardio (IAM), con un aumento generalizado entre las 6:00 y las 12:00. Estos resultados confirmaron los hallazgos de estudios previos6. Aunque estudios posteriores han confirmado lo descrito3,5,7,8, existen variaciones en la hora exacta del inicio y final de los picos.
Son escasos los trabajos en los que se ha estudiado la influencia de la edad en la presentación circadiana del IAM. Algunos de ellos no muestran alteraciones en el ritmo circadiano (RC)1,2,7,9; mientras que otros describen un pico de incidencia matinal en los casos de mayor edad10,11. Asimismo, son escasos los trabajos que describen la variabilidad circadiana del IAM en la población de nuestro entorno4,12-15. También son infrecuentes los trabajos que analizan la influencia de la edad en la conservación o pérdida del RC16.
El objetivo del presente trabajo es determinar si la población geriátrica española presenta variabilidad circadiana en la hora de inicio de los síntomas del infarto de miocardio, así como la posible influencia de la edad sobre la referida variabilidad.
MATERIAL Y MÉTODOS
Para la elaboración de este trabajo se han utilizado los datos registrados en el proyecto ARIAM (Análisis del Retraso en el Infarto Agudo de Miocardio). La recogida de datos se realiza de manera consecutiva entre los casos que ingresan en la Unidad Coronaria que esté adscrita al proyecto ARIAM. El proyecto ARIAM es un registro multicéntrico de ámbito nacional, en el que participan centros hospitalarios repartidos por toda la geografía española17.
La base de datos ARIAM es un registro abierto que actualiza sus datos de manera permanente, incluyéndose la recogida de las principales variables que pudieran incidir en el desarrollo y evolución del síndrome coronario agudo14. Actualmente cuenta con más de 86.000 casos y recluta unos 10.000 casos nuevos anuales.
La población de este trabajo está constituida por 85.334 pacientes registrados entre mayo de 1994 y diciembre de 2003 en dicha base de datos. De ellos, se han seleccionado los 54.249 pacientes con diagnóstico de certeza de IAM. Los criterios diagnósticos de IAM utilizados inicialmente, fueron los definidos por la Organización Mundial de la Salud (OMS) y avalados por el American College of Cardiology. Tras la aparición del documento del Comité para la redefinición del IAM (documento de consenso "The Joint European Society of Cardiology/American College of Cardiology"), publicado en septiembre de 2000, se han ido adaptando los nuevos criterios de diagnóstico del IAM en los distintos servicios y unidades participantes, a criterio del investigador clínico18.
Población de estudio
De la población de 54.249 pacientes, se han seleccionado 30.067 que cumplían el criterio de ser mayores de 64 años.
Para el análisis estratificado por edades, se ha clasificado la muestra estudiada en 4 subgrupos: menores de 65 años, entre 65 y 74 años, entre 75 y 84 años y mayores de 85 años. Como población de control se utiliza el subgrupo de pacientes de edad menor de 65 años (24.182 pacientes).
Las variables analizadas han sido: hora de inicio de los síntomas del IAM, sexo, edad, extensión del IAM, localización del IAM y estado al alta de la Unidad Coronaria.
Tipo de estudio
Estudio retrospectivo de los datos recogidos en la base de datos ARIAM desde el 1 de mayo de 1994 hasta el 31 de octubre de 2003. Los datos se han procesado en sucesivas etapas, para su análisis y producción de resultados. Tanto en la recogida de datos, como durante su introducción y manipulación en la base de datos, existe la posibilidad de cometer errores. Se consideran artefactos y han sido eliminados aquellos pacientes en cuyos registros constaban como positivas dos o más variables cualitativas cuya naturaleza fuese excluyente entre sí, por ejemplo, reinfarto/no cardiopatía isquémica previa.
Análisis estadístico
La caracterización de la población de estudio se ha realizado con estadística descriptiva básica, porcentajes o distribución de frecuencias, para la descripción de variables discretas.
Se ha utilizado la prueba de hipótesis del χ2 o bondad de ajuste para la variable hora de inicio de los síntomas del IAM, estratificada en bloques de 6 horas (0-6 h, 6-12 h, 12-18 h, 18-24 h). En el caso de detectar diferencias estadísticamente significativas en la distribución de las horas de inicio de los síntomas del IAM en los distintos bloques horarios, se podría afirmar la presencia de RC en la hora de inicio de dichos síntomas. Para la comparación entre grupos y horas de inicio de los síntomas se utilizó la prueba de hipótesis del χ2. Para la valoración de la existencia de ritmo, se fijó un nivel de significación α del 5%.
Para realizar comparaciones múltiples entre los ritmos observados en los distintos subgrupos de edad, se aplicó la prueba de Bonferroni con la correspondiente corrección del nivel de significación aceptado α/número de comparaciones realizadas.
RESULTADOS
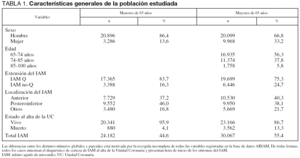
Las características generales de la población con diagnóstico de IAM se recogen en la tabla 1.
La tabla 2 muestra la distribución de las horas de inicio de los síntomas del IAM en función de los distintos subgrupos de edad analizados.
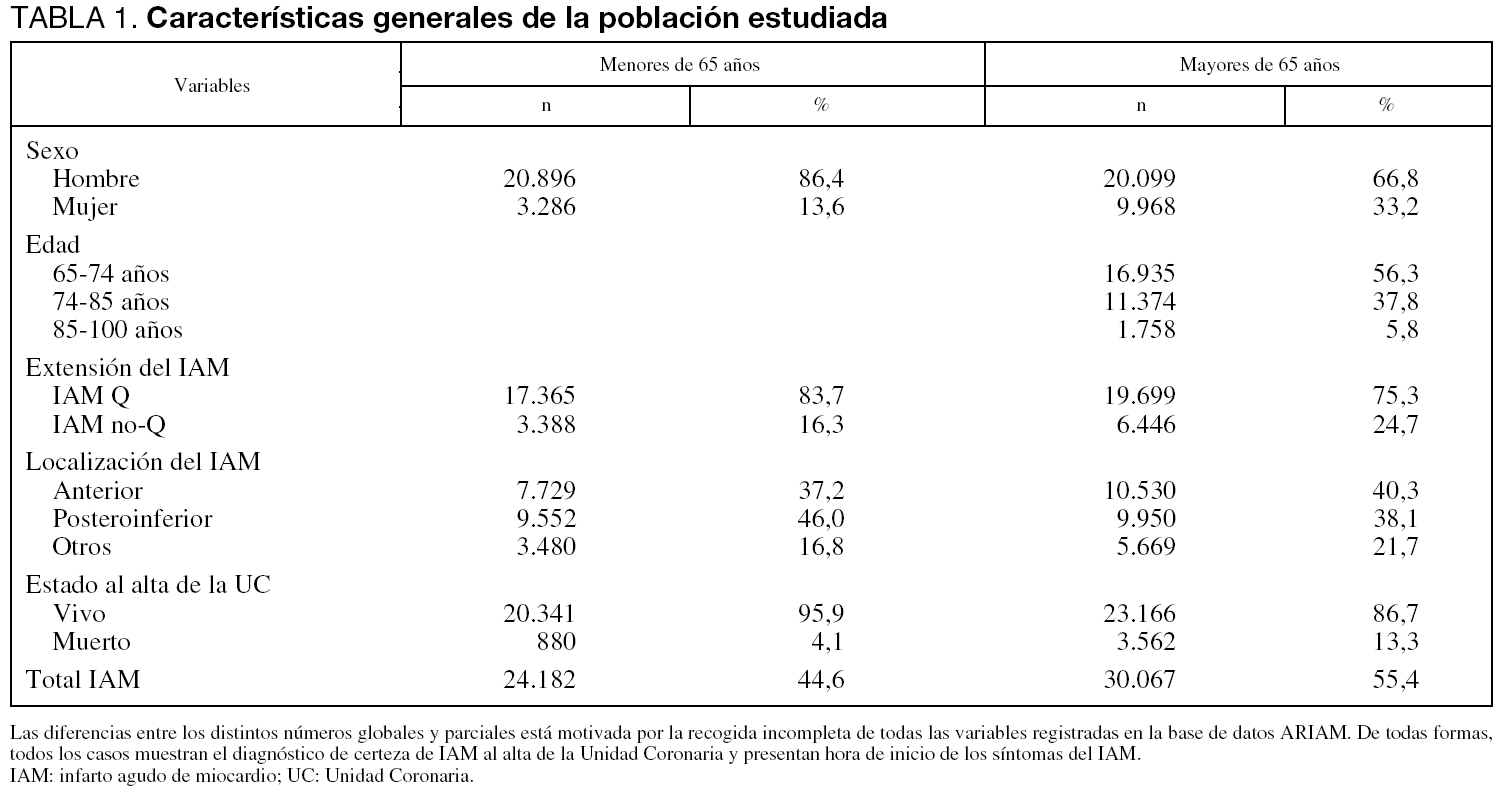
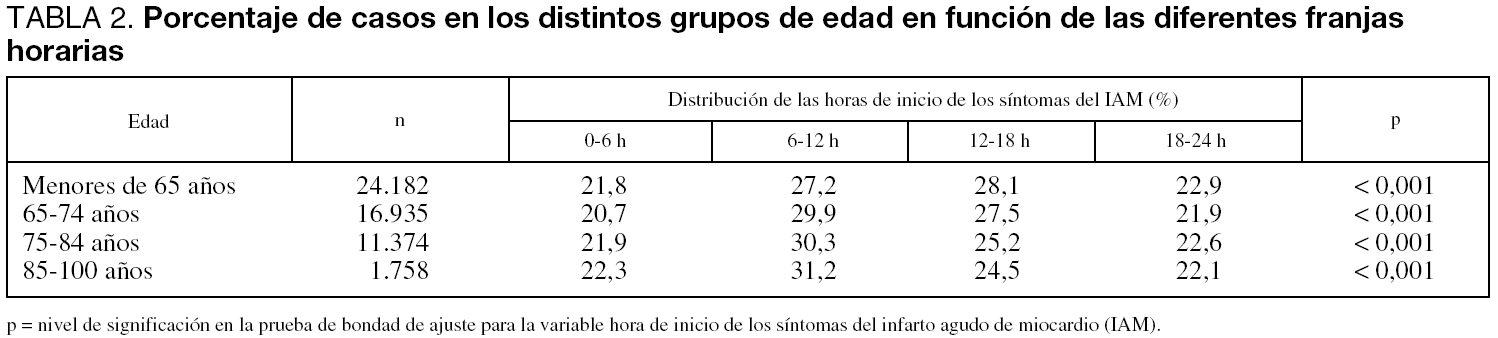
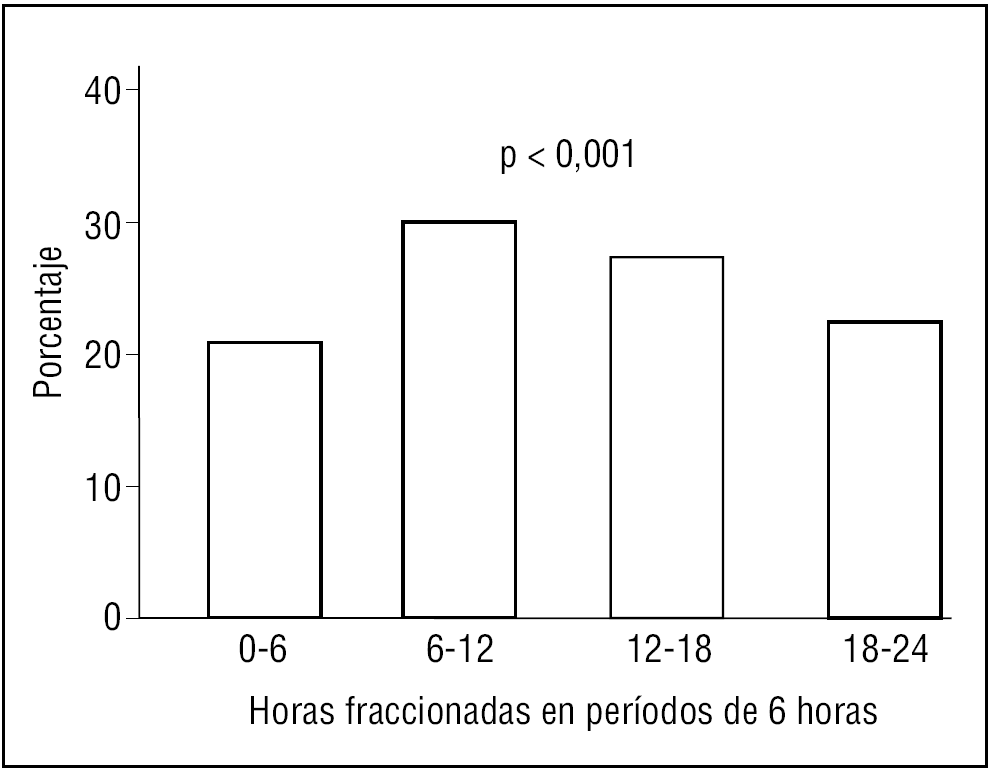
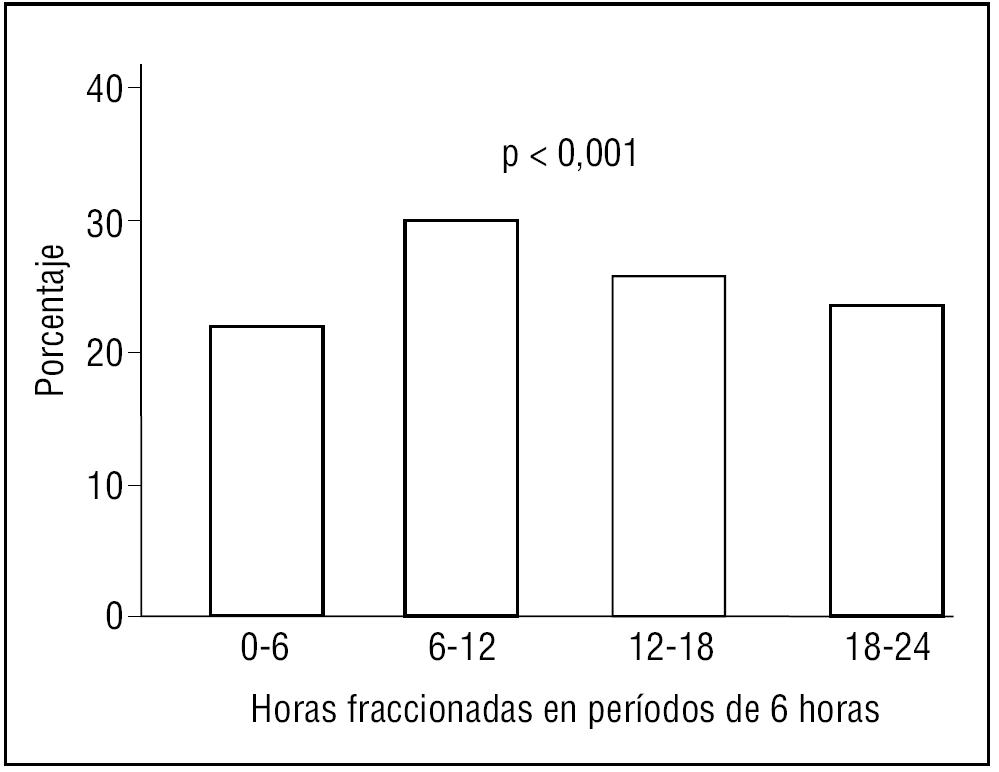
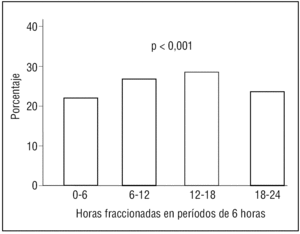
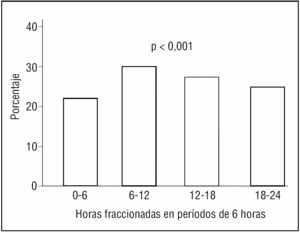
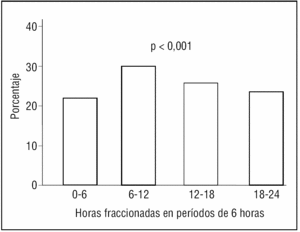
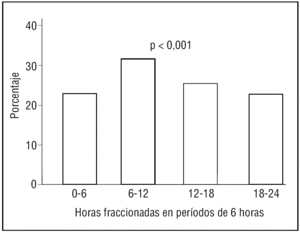
La hora de inicio del dolor en el IAM, agrupada en períodos de 6 horas, muestra RC en la población menor de 65 años (p < 0,001) (fig. 1). También se observa este RC en los infartos de pacientes mayores de 64 años (p < 0,001) (fig. 2).
Figura 1. Ritmo circadiano del infarto agudo de miocardio en la población menor de 65 años.
Figura 2. Ritmo circadiano del infarto agudo de miocardio en la población global mayor de 65 años.
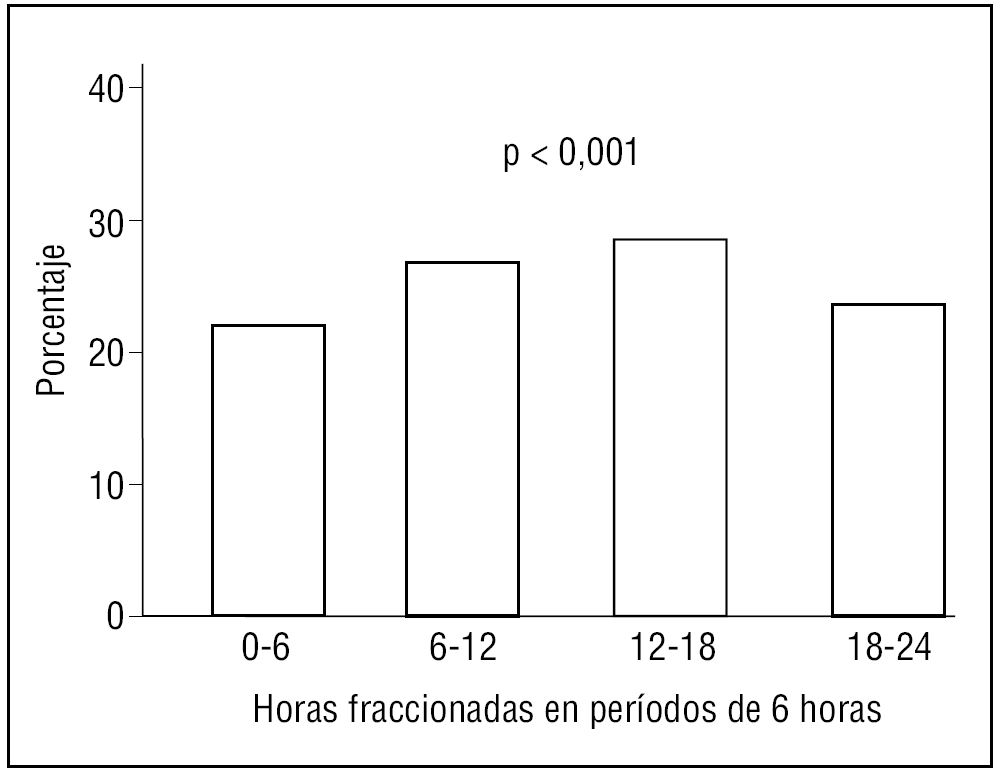
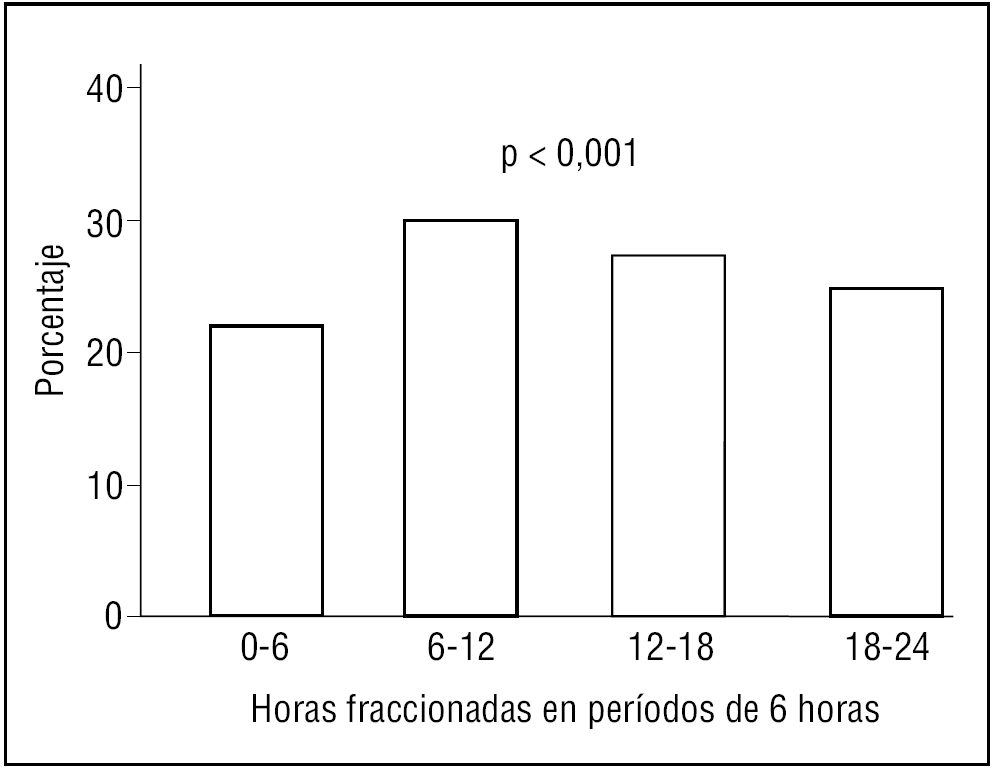
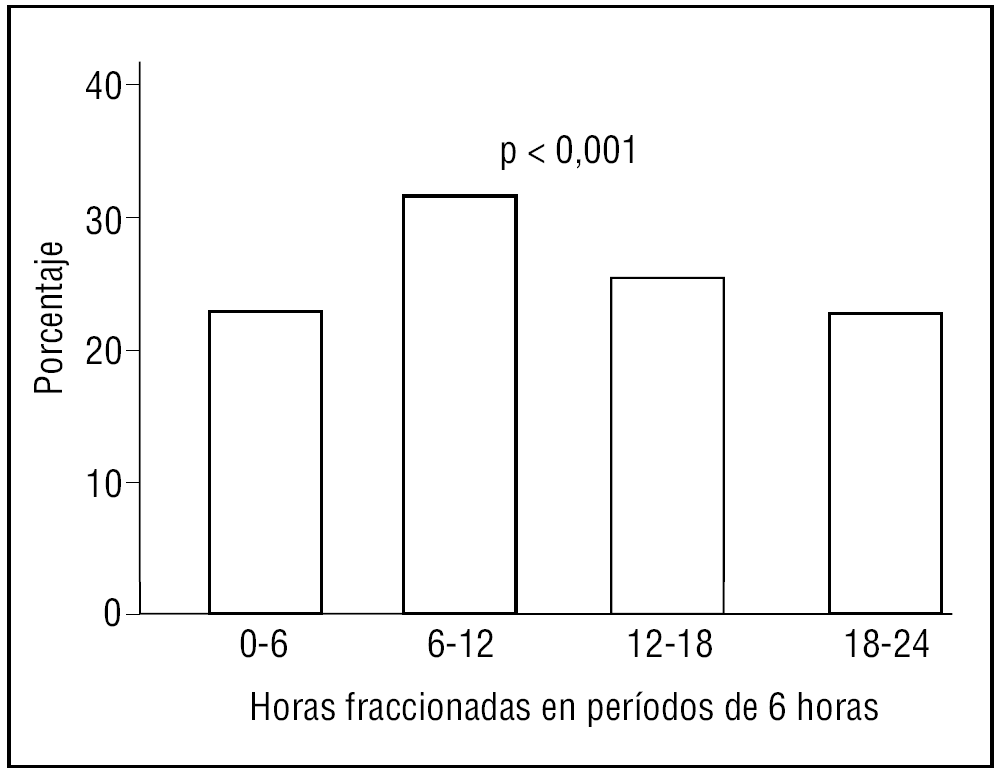
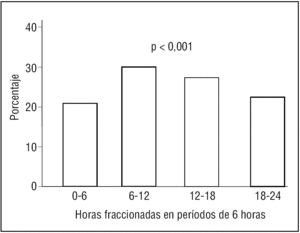
Los subgrupos de mayores de 65 años analizados presentan RC para la variable hora de inicio del infarto, con máximo de incidencia entre las 6 y las 12 de la mañana (tabla 2 y figs. 3 a 5).
Figura 3. Ritmo circadiano del infarto agudo de miocardio en la población entre 65 y 74 años.
Figura 4. Ritmo circadiano del infarto agudo de miocardio en la población entre 75 y 84 años.
Figura 5. Ritmo circadiano del infarto agudo de miocardio en la población mayor de 85 años.
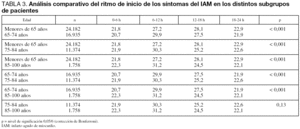
En la comparación entre los subgrupos de más de 65 años, se observan diferencias estadísticamente significativas en la comparación entre los infartos de 65 a 74 años y el resto de subgrupos (p < 0,001). Al comparar los dos subgrupos de mayor edad (75-84 años con > 85 años), no se detectan diferencias estadísticamente significativas (p = 0,13) (tabla 3).
DISCUSIÓN
La influencia de la edad sobre el ritmo de presentación de los síntomas del IAM no ha sido objeto de grandes estudios en la literatura16. Por el contrario, ha sido recientemente descrita la influencia de otras variables sobre el ritmo de aparición de los síntomas del IAM19,20.
En el presente trabajo, la población geriátrica recogida dentro del proyecto ARIAM17 muestra RC en la hora de inicio de los síntomas del IAM, tanto en la valoración global de los pacientes mayores de 65 años, como en los distintos subgrupos analizados.
Diversos fenómenos fisiológicos que han sido estudiados por su influencia sobre la variabilidad en la aparición de los episodios de isquemia miocárdica podrían estar modificados por efecto del envejecimiento. Además, el ciclo vigilia/sueño de los ancianos está habitualmente modificado respecto al ritmo habitual predominante en la edad adulta.
Son conocidas las variaciones de los niveles plasmáticos de catecolaminas en relación con diversos factores: peso, dieta, actividad y enfermedad isquémica coronaria, entre otros. Y los datos disponibles muestran comportamientos dispares en su variabilidad temporal.
La actividad de adrenalina y noradrenalina podría verse alterada en relación con la edad21. También está descrito el aumento de las concentraciones plasmáticas de adrenalina ante la presencia de patología coronaria aguda22. En algunas referencias se describen discrepancias en la cuantía de la excreción urinaria de noradrenalina en la población geriátrica23.
El incremento de los niveles plasmáticos de catecolaminas que se produce en las primeras horas de la mañana, junto con la mayor reactividad de sus receptores, podría explicar el aumento de incidencia del IAM entre las 6 y 12 de la mañana que se observa en la población de mayor edad23,24.
En nuestro caso, estas hipótesis podrían apoyar los hallazgos observados, con aumento en la incidencia del IAM en la franja horaria entre las 6 y 12 de la mañana. Es más, en el análisis secuencial de los distintos subgrupos de población, estratificados por edad, observamos que conforme aumenta la edad del grupo, se acentúa el pico de incidencia matinal.
En cuanto a la relación entre otros factores fisiopatológicos de la patología coronaria, tales como la agregabilidad plaquetaria y la atenuación de la capacidad fibrinolítica endógena matutina y su modificación en relación con la edad, no hemos encontrado referencias bibliográficas que muestren tal relación.
Para poder determinar el peso relativo de estos factores en la génesis final de los ritmos expuestos, sería necesario el análisis de la variabilidad circadiana de los mecanismos patogénicos desencadenantes y coadyuvantes en el IAM.
Podemos concluir que la población geriátrica española, al igual que la no geriátrica, muestra RC en la hora de presentación de los síntomas del IAM. Este ritmo se observa en todos los subgrupos analizados. Además, el pico matinal de máxima incidencia se acentúa conforme aumenta la edad de los pacientes. Por último, las diferencias entre los distintos subgrupos de edad son mínimas en las personas mayores de 75 años.
GRUPO ARIAM
Hospital Torrecárdenas, Almería. JF. Martínez, F. Barredo, S. Martínez. Empresa Pública Hospital de Poniente, El Ejido, Almería. M. Ruiz, JA. Ramos, A. Cárdenas, J. Fierro. Hospital de la Inmaculada, Huercal-Overa, Almería. FJ. Rodríguez, FJ. Delgado, J. Córdoba, A. Ruiz. Hospital Punta Europa, Algeciras, Cádiz. P. Cobos, J. Rodríguez. Hospital Puerta del Mar, Cádiz. A. Sánchez, R. Díaz, I. Valentín. Hospital Naval San Carlos, San Fernando, Cádiz. JL. García, F. Herrera. Hospital de Jerez, Jerez de la Frontera, Cádiz. J. Arias, A. Rodríguez. Hospital Universitario Puerto Real, Puerto Real, Cádiz. JC. Rodríguez, J. Gil. Hospital de la Cruz Roja, Ceuta. ML. Centeno. Hospital Infanta Margarita, Cabra, Córdoba. C. de la Fuente, R. Toro, P. Lara, F. Soriano, M. Delamge. Hospital de la Cruz Roja, Córdoba. A. Guerrero. Hospital Reina Sofía, Córdoba. F. Dios, N. Martín. Hospital Valle de los Pedroches, Pozoblanco, Córdoba. E. Lopera, YM. Hernández, F. Contreras, JM. Molina. Hospital Comarcal de Baza, Baza, Granada. JL. Bellot, I. Rodríguez, P. Ramos. Hospital Clínico, Granada. F. Barranco, S. Shiaffino, JM. Torres, F. González. Hospital Virgen de las Nieves, Granada. E. Aguayo, A. Reina, M. Colmenero, MM. Jiménez. Hospital Santa Ana, Motril, Granada. JM. Mercado, I. Macías. Hospital Infanta Elena, Huelva. JL. Martínez, E. Márquez, G. Domínguez. Hospital Juan Ramón Jimenéz, Huelva. M. Castillo, M. Herrera, A. Tristancho. Hospital Alto Guadalquivir, Andújar, Jaén. MA. Fernández, E. del Campo, A. Bayona. Complejo Hospitalario Ciudad de Jaén, Jaén. Ll. Rucabado, JL. Muñoz, JA. Rodríguez. Hospital Princesa de España, Jaén. A. Carrillo. Hospital de San Agustín, Linares, Jaén. A. de Molina, JA. Camacho, A. Montijano, B. Jurado, JM. Jiménez. Hospital San Juan de la Cruz, Úbeda, Jaén. A. Bartolomé, MM. Sánchez, C. Colmenero. Hospital Comarcal, Antequera, Málaga. A. Varela, G. Quesada, M. Zaheri, A. Vázquez, A. Vallejo. Hospital Regional Universitario Carlos Haya, Málaga. JM. Álvarez, JC. Escudero, JA. Ferriz, T. García, JJ. Rodríguez, F. Sánchez, A. Vera. Hospital Universitario Virgen de la Victoria, Málaga. MV. de la Torre, A. Soler, J. Merino, C. Reina, L. Ruiz, A. Hernández, A. García, MM. Luque, D. Briones. Hospital Costa del Sol, Marbella, Málaga. JA. Arboleda, R. Siendones, J. Prieto, Y. Fernández, B. Zayas. Hospital de la Serranía, Ronda, Málaga. JI. Mateo, JM. García, A. Poullet, B. Guerra. Hospital de La Axarquía, Vélez-Málaga, Málaga. A. García, F. Castillo. Hospital Comarcal, Melilla. F. Ríos, F. León. Hospital Nuestra Señora de la Merced, Osuna, Sevilla. B. Maza, R. Enamorado. Hospital Vigil de Quiñones, Sevilla. J. Fajardo. Hospital de Valme, Sevilla. A. Lesmes, H. Sancho, M. Guerrero. Hospital Universitario Virgen del Rocío, Sevilla. FJ. Jiménez, A. Maestre, J. Maraví. Clínica Santa Isabel, Sevilla. J. Fajardo, FJ. Saldaña. Hospital Clínico Lozano Blesa, Zaragoza. E. Civeira. Hospital General de Teruel Obispo Polanco, Teruel. I. Gutiérrez, JM. Montón. Hospital Royo Vilanova, Zaragoza. G. Olivar. Hospital de San Agustín, Avilés, Asturias. JM. Vega. Hospital de Cabueñes, Gijón, Asturias. JA. Lapuerta, R. García. Hospital Valle del Nalón, Sama de Langreo, Asturias. J. Megido. Hospital Verge del Toro, Mahó, Illes Balears. R. Fernández-Cid, MA. González. Hospital General de Fuerteventura, Las Palmas, Canarias. C. de la Rubia, F. Cabeza, P. Ventura, L. Fajardo. Hospital Dr. Negrín, Las Palmas de Gran Canaria, Las Palmas, Canarias. N. Jato, O. Reta, B. Hurtado. Hospital Universitario Ntra. Sra. de Candelaria, Santa Cruz de Tenerife, Canarias. C. Sánchez, J. Marín, A. Trujillo. Hospital Santos Reyes, Aranda de Duero, Burgos. P. Cancelo. Hospital General Yagüe, Burgos. A. Montón, M. Arroyo, A. Zabalegui. Hospital Santiago Apóstol, Miranda de Ebro, Burgos. J. Armentia. Hospital del Bierzo, Ponferrada, León. Z. Ferreras, C. Ruiz, F. Cañizares, Ch. Martínez, B. Álvarez, JJ. Sandoval. Hospital Río Carrión, Palencia. JB. López-Messa, C. Berrocal, LC. de San Luis. Hospital General de Segovia, Segovia. JJ. Cortina, P. Ancillo, MA. Taberna. Hospital General de Soria, Soria. P. Medina. Hospital Río Hortega, Valladolid. JJ. Sanz, A. Muriel. Hospital Virgen de la Concha, Zamora. A. Caballero. Hospital Calella y Blanes, Calella, Barcelona. C. Sala. Hospital de Granollers, Granollers, Barcelona. P. Velasco, S. Armengol. Hospital Creu Roja, L'Hospitalet, Barcelona. A. López, L. Oussedick, J. Berrade, A. Rovira, E. Bosch. Centre Hospitalari-U. Coronaria Manresa, Manresa, Barcelona. JM. Alcoberro, P. Laguardia. Hospital de Terrassa, Terrassa, Barcelona. J. Amador, M. Valdés. Hospital General de Catalunya, Sant Cugat, Barcelona. RM. Díez, A. León. Hospital Arnau de Vilanova, Lleida. M. Piqué, B. Balsera, S. Rodríguez. Hospital Santa María, Lleida. J. Falip. Hospital Joan XXIII, Tarragona. S. Alonso, J. Mariné, J. Rello. Hospital Verge de la Cinta, Tortosa, Tarragona. R. Claramonte, I. Forcadell, G. Masdeu. Hospital de Sant Pau i Santa Tecla de Tarragona, Tarragona. Y. del Castillo, P. Espinosa, P. Jubert. Hospital Juan Canalejo, A Coruña. S. Calvo, P. Jiménez, JM. Gulias. Hospital Arquitecto Marcide, Ferrol, A Coruña. J. González, C. Botana. Hospital Xeral-Calde, Lugo. ML. Martínez, M. Ortiz, O. Saornil. Hospital Cristal Piñor, Ourense. A. Díaz, R. Rodríguez. Hospital Nosa Señora Nai, Ourense. E. Rodríguez, MJ. de la Torre. Hospital de Montecelo, Pontevedra. C. Miguez, A. País. Hospital do Meixoeiro, Vigo, Pontevedra. D. Vila. Hospital Xeral-Cies, Vigo, Pontevedra. J. Fandiño. Hospital La Mancha-Centro, Alcázar de San Juan, Ciudad Real. A. Canabal. Hospital General de Cuenca, Cuenca. L. Navarro, JC. Pérez. Hospital Príncipe de Asturias, Alcalá de Henares, Madrid. E. de la Fuente. Fundación Hospital Alcorcón, Alcorcón, Madrid. S. Temprano. Hospital Severo Ochoa, Leganés, Madrid. F. del Nogal, J. Rebollo, J. López. Clínica Moncloa, Madrid. JJ. Oñoro, V. Gómez, JL. Moreno. Hospital de la Princesa, Madrid. E. Cereijo. Hospital del Aire, Madrid. JD. García. Hospital La Paz, Madrid. P. López. Hospital Militar Gómez Ulla, Madrid. JL. Soria. Hospital Universitario San Carlos, Madrid. J. Miquel. Sanatorio Nuestra Señora del Rosario, Madrid. A. García, S. García, V. Barrio. Hospital de Móstoles, Mostoles, Madrid. FJ. Goizueta. Hospital Nuestra Señora del Prado, Talavera de la Reina, Toledo. M. Quintana, A. Simón, J. González, P. López. Hospital Virgen de la Salud, Toledo. M. Rodríguez, L. Marina. Hospital Virgen del Rosell, Cartagena, Murcia. J. A. Melgarejo, FJ. Gil. Hospital Rafael Méndez, Lorca, Murcia. S. Nicolás, J. Rodríguez. Hospital La Arrixaca, Murcia. A. Sánchez, G. Torres, FA. Jaime. Hospital General Universitario, Murcia. F. Felices, C. Palazón, EL. Palazón, JC. Pardo, E. Mira, C. Sánchez, J. Segura, PJ. Saturno. Hospital Morales Meseguer, Murcia. A. Carrillo, P. Jara. Hospital García Orcoyen, Estella, Navarra. F. Sos. Hospital Virgen del Camino, Pamplona, Navarra. A. Manrique. Hospital Santiago Apostol, Vitoria-Gasteiz. JA. Urturi. Hospital de Galdakao, Vizcaya. G. Hernando. Hospital San Pedro de Alcántara, Cáceres. E. Corchero, P. Rivas, C. Sánchez, M. Montans. Hospital San Millán, Logroño, La Rioja. FJ. Ochoa. Hospital Virgen de los Lirios, Alcoy, Alicante. P. Garcés, F. Guardiola, A. Roche. Clínica Benidorm, Benidorm, Alicante. L. Gómez, A. Pérez. Clínica Vistahermosa, Alicante. MJ. Serralta, F. Ballenilla, R. Nogueira. Hospital General Universitario, Alicante. J. Cánovas, C. García-Romeu, M. Díaz, C. Ruipérez. Hospital Marina Alta, Denia, Alicante. C. Ortega, J. Cardona, P. Marzal. Hospital Universitario de Elche, Elche, Alicante. J. Latour, FJ. Coves, A. Mota, JA. Martín. Hospital Comarcal de Elda, Elda, Alicante. E. de Miguel, JA. Martín. Hospital Comarcal Vega Baja, Orihuela, Alicante. MD. Martínez, D. Olivares. Hospital Universitario de San Juan, San Juan, Alicante. G. Pérez. Hospital San Jaime, Torrevieja, Alicante. A. Alcalá, JL. Espinosa, E. Herrero. Hospital Comarcal de Villajoyosa-Benidorm, Villajoyosa, Alicante. F. Criado, JM. Carrasco. Hospital General de Castellón, Castellón. J. Madero, A. Ferrandiz, A. Belenguer. Hospital Comarcal de Vinaròs, Vinaròs, Castellón. M. Pérez. Hospital de la Rivera, Alcira, Valencia. C. Antón. Hospital Francesc Borja, Gandía, Valencia. J. Miñana. Hospital General de Requena, Requena, Valencia. C. Folgado, V. Paricio Talayero. Hospital Comarcal de Sagunto, Valencia. R. Calvo. Hospital 9 de Octubre, Valencia. M. Simó. Hospital Clínico Universitario, Valencia. R. Oltra. Hospital General Arnau de Vilanova, Valencia. M. García, M. Francés. Hospital General Dr. Peset, Valencia. Ll. Miralles. Hospital Militar, Valencia. M. Rico, M. Roig. Hospital Universitario La Fe, Valencia. R. Clemente, J. Cuñat, MP. Fuset. Hospital Lluis Alcanys, Xátiva, Valencia. JL. Martín, V. Borillo, S. Ferrandis.
Conflicto de intereses. Los autores no hemos recibido ayuda económica alguna para la realización de este trabajo. Tampoco hemos firmado ningún acuerdo por el que vayamos a recibir beneficios u honorarios por parte de alguna entidad comercial. Por otra parte, ninguna entidad comercial ha pagado a fundaciones, instituciones educativas u otras organizaciones sin ánimo de lucro a las que estemos afiliados.