080 SÍNDROME DE DISTRÉS RESPIRATORIO AGUDO. PACIENTES TRAUMÁTICOS VERSUS NO TRAUMÁTICOS
M. Álvarez, J. Martínez Pérez, I. Cherta, F. Jara y J. Nava
Servicio de Medicina Intensiva. Hospital Mútua de Terrassa. Barcelona.
Objetivo:1) Analizar los pacientes con síndrome de distrés respiratorio agudo (SDRA). 2) Comparar las características y evolución en función de si se trata de pacientes traumáticos (grupo A) o no (grupo B).
Métodos: Estudio prospectivo 2000-01 sobre las características de los pacientes con SDRA: epidemiología, etiopatogenia, patología de base, tratamiento, complicaciones, estancia media en UCI y mortalidad. Comparación entre grupos mediante las pruebas de χ2y U de Mann-Whitney. Resultados en media ± SD (rango); p < 0,05.
Resultados: Se estudiaron 21 pacientes (18 hombres), edad 57 ± 15 (24-80) años, APACHE II 22 ± 11 (4-39), SAPS II 45 ± 15 (19-69) e índice de lesión pulmonar 2,7 ± 0,4 (2-3,6). El 43% ingresó en UCI tras un traumatismo. El 62% presentó SDRA de origen pulmonar. La PaO2/FIO2 fue inferior a 200 mmHg durante 10 ± 6 (3-25) días. La PaO2/FIO2 mínima fue de 80 ± 37 (39-198). En 5 casos (24%) se aplicó óxido nítrico, sin respuesta. En 8 casos (38%) se aplicó decúbito prono, respondiendo 5. El 62% presentaron síndrome de disfunción multiorgánica (SDMO) con 4 ± 1 órganos afectados. La estancia fue de 21 ± 14 (4-54) días. La mortalidad global fue del 48%. La causa del éxitus fue por SDMO en el 80%.
En el Grupo A los pacientes eran más jóvenes (49 vs 63 a; p = 0,04); presentaron mayor frecuencia de SDRA de origen intrapulmonar (100 vs 33%; p =0 ,005), aunque sin diferencias en las características respiratorias (oxigenación o días de hipoxemia); menor incidencia de SDMO (44 vs 75%; p = NS); menor duración de SDMO (4 vs 11 d; p = 0,04) y menor mortalidad (33 vs 58%; p = NS).
Conclusiones: En nuestro servicio los pacientes con SDRA presentan una gravedad alta con una mortalidad similar a otras series. Los pacientes traumáticos con SDRA parecen tener un pronóstico mejor que los no traumáticos por ser más jóvenes y tener menor afectación extrapulmonar.
081 VENTILACIÓN MECÁNICA EN EL SDRA SEVERO CON HIPOXEMIA REFRACTARIA
L. Picazo, J.M. Jiménez, A. Gordillo, A. Guerrero, A. Sánchez Heredia y J. Cózar
Servicio de Cuidados Intensivos. Hospital Universitario Puerta del Mar. Cádiz.
Objetivo: Comparar el tratamiento de la hipoxemia en el SDRA severo con Ventilación Mecánica Convencional con PEEP de 12 cm H2O (VMC+PEEP) versus Ventilación por Jet continuo Extratraqueal con Presión control (VJC + VPC). Además comparamos parámetros gasométricos, metabólicos y hemodinámicos con ambos métodos ventilatorios.
Pacientes y método: La VJC+VPC consiste en aplicar un flujo continuo de O2 a 150-200 ml/s mediante un jet colocado a la entrada del tubo orotraqueal, en un paciente ventilado con presión control de 20 cm H2O. Estudiamos 21 pacientes sedados y paralizados con SDRA severo (LIS de 3,6 ± 0,2) y Apache II de 27,3 ± 4,8 puntos. La instauración de la VJC+VPC se realizó cuando la SaO2 no llegaba al 80% con la VMC+PEEP de 12 cm H2O y FiO2 de 1 (Respirador Servo 900-C). Los parámetros se midieron antes y a los 30 min del cambio de ventilación. El tiempo medio de colocación de la VJC+VPC fue de 44 ± 21 horas desde la intubación inicial.
Resultados: La VJC+VPC fue aplicada durante 897 horas en total. Fallecieron en total 9 pacientes (42,8%). No hubo barotraumas con esta técnica ventilatoria, mientras que con VMC+PEEP hubo 5 neumotórax. Los principales datos gasométricos, hemodinámicos y metabólicos son los siguientes: (*p < 0,005, test T de Wilcoxon para datos emparejados).
Conclusiones: La aplicación de VJC+VPC mejoró los parámetros gasométricos y metabólicos respecto a la VMC+PEEP. Mejoró la PaO2 y la SaO2 permitiendo reducir la FiO2. Aumentó el transporte de O2 y la SvO2. No se detectó barotrauma con la VJC+VPC y sí con la VMC+PEEP. Consideramos que estos resultados avalan esta novedosa técnica ventilatoria que deberá ser considerada en otros estudios.
082 INCIDENCIA DEL SÍNDROME DE DISTRÉS RESPIRATORIO DEL ADULTO
F.L. Manzano Manzano, M.E. Yuste Ossorio, A. García Horcajadas, A. Aranda, J. Machado, M. Colmenero y E. Fernández Mondéjar
Servicios de Cuidados Críticos y Reanimación de Granada. Hospital Virgen de las Nieves. Hospital Clínico. Hospital de Baza. Hospital de Motril.
Objetivos: La incidencia del síndrome de distrés respiratorio agudo (SDRA) se consideraba alrededor de 3,5 casos por 100.000 habitantes/año. Nuestro objetivo ha sido determinar la incidencia del SDRA en nuestra provincia.
Métodos: Estudio observacional, multicéntrico, prospectivo de pacientes ≥ 14 años con ventilación mecánica (VM) ≥ 24 horas admitidos en la UCI y Reanimación de los hospitales de Granada durante 5 meses del año 2001 en dos períodos diferentes (enero- marzo y junio- julio). El SDRA fue diagnosticado cuando el paciente cumplía los criterios de la conferencia de consenso Europeo-Americana. Variables estudiadas: edad, sexo, APACHE III, LIS, SOFA score, duración VM, estancia, mortalidad y otras.
Resultados: Se ventilaron 299 pacientes, de los que 252 eran residentes en Granada. De estos, 61 desarrollaron SDRA, con una incidencia de 23,4 casos por 100.000 hab/año. En el primer día se identificaron el 49% de SDRA. El peor LIS en la evolución fue de 3.07 ± 0,47. La indicación más frecuente de inicio de VM fue: neumonía (24,6%), politrauma (9,8%). La duración mediana VM fue de 13 días (rango 1-99) y la mortalidad hospitalaria 65,6%, siendo mayor en enfermos con neumonía (73%).
Conclusiones: La incidencia del SDRA en nuestro estudio es mayor que la previamente comunicada. Uno de cada cuatro pacientes ventilados ≥ 24 cumplen criterios de SDRA lo largo de su evolución.
083 SÍNDROME DE DISTRÉS RESPIRATORIO AGUDO EN PACIENTES NEUMECTOMIZADOS
J. Sacanell, J. Sabater, R. Anglès, M. Deu y J.R. Masclans
Servicios de Medicina Intensiva y Cirugía Torácica*. Hospital General Universitario Vall d'Hebron, Barcelona.
Objetivo: Analizar las posibles diferencias de los pacientes que desarrollan un SDRA en función de si están o no neumectomizados.
Métodos: Revisamos los pacientes con SDRA en 1998-2001, analizando distintos factores: epidemiológicos, de gravedad, respiratórios y morbi-mortalidad, en función de si estaban o no neumectomizados. Los resultados se expresan como media ± DE. Aplicamos los tests de Mann-Whitney y χ2. Asumimos significación con valores de p < 0,05.
Resultados: Estudiamos 156 pacientes que han presentado SDRA: 11 de ellos presentaban una neumectomia (representando el 55% de las neumectomías que ingresaron en la UCI) y 145 sin neumectomía.
En general (n = 156) fueron un 63% hombres; de 57 ± 15 años, presentando un APACHE II 22 ± 7 y lung injury score 3 ± 0,4. Días de relación PaO2/FIO2 < 200 mmHg 9 ± 6 días. Estancia en UCI 28 ± 29 d. Con una mortalidad global del 58%.
La subpoblación de neumectomizados respecto al resto de los SDRA presentaron como características diferenciales: un mayor APACHE II (23 ± 24 vs 11 ± 17; p < 0,007), menos días de ventilación mecánica (12 vs 24; p = 0,007) por menor estancia en UCI (14 vs 30 d; p = 0,008), y una tendencia a una mayor mortalidad (81% vs 57%; p = NS), falleciendo precozmente, y con una menor relación PaO2/FIO2 al éxitus 86 vs 121; p < 0,03). Estos pacientes neumectomizados presentaron como causa de éxitus, más insuficiencia respiratoria que el resto de SDRA (44 vs 13%; p = 0,04), siendo en estos últimos el fracaso multiorgánico la principal causa de muerte.
Conclusiones: Los pacientes neumectomizados que desarrollan un SDRA presentan un peor pronóstico, siendo -a diferencia- del resto de distreses su principal causa de éxitus la insuficiencia respiratoria aguda.
084 SÍNDROME DE DISTRÉS RESPIRATORIO AGUDO POR NEUMONÍA VARICELOSA
J.M. Martínez Segura, J. Escuchuri Aisa, A. Gutiérrez Oliver, J. Ramos Castro e I. Susperregui Insausti
UMI. Hospital Virgen del Camino (Pamplona).
Objetivo: Analizar la incidencia de SDRA causado por neumonía varicelosa en una UMI polivalente, el tratamiento recibido y su evolución.
Métodos: Estudio retrospectivo de los datos epidemiológicos, clínicos y terapéuticos de los pacientes adultos ingresados en UMI con neumonía por varicela que evolucionaron a SDRA en el período comprendido entre enero de 1990 hasta diciembre de 2000.
Resultados: Durante este período de tiempo 8 pacientes ingresaron en UMI con el diagnóstico de neumonía varicelosa de los cuales 3 (38%) evolucionaron a SDRA precisando IOT y conexión a ventilación mecánica en las primeras 24 h de ingreso. De estos 3 pacientes hay que destacar que eran mujeres con edad media de 31 años (rango: 27-32). Una de ellas gestante de 24 semanas y otra con antecedentes de alcoholismo y hepatitis B. Las 3 eran fumadoras. El APACHE medio fue de 17 (rango: 13-20). Precisaron ventilación mecánica durante una media de 15 días (rango: 9-22). La estancia media en UMI fue de 21 días (rango: 13-30). Todas recibieron tratamiento con aciclovir intravenoso a dosis de 10 mg/kg cada 8 h durante 10 días. Una de ellas presentó una coagulación intravascular diseminada precisando amputación quirúrgica de un dedo de la mano. La evolución posterior en los tres casos fue favorable no falleciendo ninguno de ellos.
Conclusiones: La neumonía es la complicación más grave y más frecuente de la varicela en el adulto pudiendo evolucionar a insuficiencia respiratoria aguda grave y SDRA (10%), máxime en pacientes embarazadas donde la mortalidad es elevada (35-45%). El tratamiento se basa en aciclovir intravenoso y medidas de soporte.
085 INSUFICIENCIA RESPIRATORIA EN LA HEMORRAGIA SUBARACNOIDEA
C. Laborda, J.R. Masclans, I. Porta, R. Anglès y F.J. de Latorre
Servicio de Medicina Intensiva, Hospital General Universitario Vall d`Hebron, Barcelona.
Objetivo: Analizar la incidencia de insuficiencia respiratoria (IRA) en pacientes con hemorragia subaracnoidea (HSA), evaluando las características diferenciales entre grupos con /sin IRA.
Método: Se han estudiado los pacientes ingresados en UCI por HSA (1999-2000). Los resultados se expresan como media ± DE (rango). Se han utilizado las pruebas t-Student y χ2 (SPSS-win); Hemos asumido como significación valores de p < 0,05.
Resultados: Se revisan 114 HSA (50,8% H), edad 51 ± 15 a (18-79), APACHE II 10 ± 8 (0-47),GCS al ingreso 12 ± 3 (3-15), escala Hunt y Hess 2 ± 1 (1-5) y estancia en UCI 14 ± 11 (2-53). 46 pacientes presentan IRA (definida por PaO2/FIO2 < 300 mmHg), incluyendo un 46% infección respiratoria, 17% aspiración, 15% shunts neurogénicos, 11% SDRA, 7% EAP y 4% atelectasias. La mortalidad en estos pacientes fue claramente mayor (47 vs 8%; p < 0,005). Este grupo de pacientes con IRA al ingreso presentaba peor APACHE II (13 ± 8 vs 8 ± 7; p > 0,005), GCS al ingreso (11 ± 4 vs 13 ± 3; p = 0,002), Hunt y Hess (2 ± 1 vs 1 ± 1; p < 0,005) y Fisher (3 ± 1 vs 2 ± 1; p = 0,001). A la vez requirieron una estancia en UCI superior (20 ± 14 vs 10 ± 5; p < 0,005) y precisaron más días de ventilación mecánica (12 ± 10 vs 4 ± 3; p = 0,041). Al alta tambien presentaron un GCS más bajo (8 ± 5 vs 13 ± 3; p < 0,005) y escala de GOS (2 ± 1 vs 4 ± 1; p < 0,005).
Conclusiones: Los pacientes con mayor deterioro neurológico presentaron una mayor incidencia de IRA (fundamentalmente de origen infeccioso) y un peor pronóstico ligado a su problema neurológico.
086 SEGURIDAD Y EFICACIA DE LA TRAQUEOTOMÍA PERCUTÁNEA -CIAGLIA- EN CIRUGÍA CARDÍACA CON CIRCULACIÓN EXTRACORPÓREA
M.A. Alcalá Llorente, L.M. Sastre Gallego, C. Pérez Calvo, F. Suárez Sipmann y F. Pérez Picouto
Servicio de Medicina Intensiva. Fundación Jiménez Díaz. Universidad Autónoma de Madrid.
Objetivo: La necesidad de utilizar ventilación mecánica prolongada (VMP) en los pacientes que reciben cirugía cardíaca (CC) mediante circulación extracorpórea (CEC), hace necesario el mantenimiento de una vía aérea artificial (VAE) a medio plazo. En este sentido, la traqueotomía quirúrgica convencional ha estado proscrita durante largo tiempo por la elevada incidencia de infección profunda de herida quirúrgica (osteomielitis esternal versus mediastinitis). El desarrollo reciente de las técnicas de traqueotomía percutánea (TP), uno de cuyos efectos favorables comprobados ha sido la reducción de la infección del ostoma, ha abierto la puerta a dicho procedimiento, que postula un mejor manejo del paciente y la facilitación del destete del respirador. Este estudio se efectuó con el objetivo de establecer la seguridad y eficacia de la TP en pacientes que recibieron CC mediante CEC, precisando de VMP y por tanto, una VAE para administrarla.
Método: Estudio prospectivo, descriptivo y observacional unicéntrico de una serie temporal de pacientes intervenidos de CC mediante CEC que precisaron VMP, correspondientes a los años 1993-2001. Se utilizó la TP por dilatación progresiva según la técnica descrita por Ciaglia (Cook®) de forma programada, bajo anestesia local y general y en régimen de ventilación mecánica. Los datos se expresan como media ± dsviación estándar.
Resultados: El grupo a estudio lo formaron 62 pacientes (56,5% varones) de 69 ± 9 años de edad, con puntuaciones de APACHE II al ingreso en UVI y en el momento de la TP de 23 ± 3 y 16 ± 2 respectivamente. Dieciocho pacientes (29%) recibieron revascularización coronaria, 26 (42%) prótesis valvular, 8 (13%) ambos procedimientos y 10 (16%) reconstrucción aórtica (disección). El día de la TP precisaban inotrópicos 58 (94%) y vasopresores 21 (34%) pacientes, presentando fracaso renal agudo (Cr > 2,5 mg/dL) 17 (27%) casos. Las cifras de plaquetas, INR, Ratio TTPA y Fibrinógeno el día de la TP fueron respectivamente: 263±103x103/mm3; 2.02 ± 0,85; 1.13 ± 0.23 segundos; 486 ± 160 mg/dL. Estaban recibiendo anticoagulación 32 (52%) pacientes. Presentaron hemorragia que precisara algún tipo de tratamiento específico 1 (1,6%) paciente. La caída de la SataO2 y tensión arterial durante el procedimiento fue de 4±3% y 14±6 mmHg. Se realizaron 12 (19%) TP con visión endoscópica. Durante la TP se pinchó el pneumotaponamiento en 4 (6%) casos y 1 (1,6%) paciente se extubó, resolviéndose todos los casos sin consecuencias. En 3 (5%) casos se tuvo que emplear un dilatador para el cambio de cánula de traqueotomía durante el resto del evolutivo. Objetivamos 1 (1,6%) infección superficial del ostoma sin afectar a la herida quirúrgica (Staphylococcus aureus MS) que se resolvió con curas locales y antibioterapia sistémica. Los días de estancia en UCI, hospital y tiempo de canulación fueron: 24 ± 10, 45 ± 20 y 26 ± 13. Precisaron VMP durante 21 ± 9 días. La TP se practicó a los 11 ± 6 días de estancia en UCI y recibieron ventilación mecánica por la TP durante 10 ± 7 días para un total de 627 días. Se diagnosticó neumonía asociada a ventilador (NAV) en paciente traqueotomizado (criterios CDC + microbiología positiva) en 13 (21%) casos. Dado que estos pacientes ya traqueotomizados generaron 794 estancias, la tasa de incidencia de NAV fue del 20,7% y la ratio de utilización de VM en el paciente ya traqueotomizado fue del 0,78. No hubo ninguna muerte asociada a la técnica de TP descrita.
Conclusiones: Teniendo en cuenta la limitación metodológica del estudio en cuanto al nivel de evidencia aportado, podemos concluir que la TP en este estudio se mostró como una técnica eficaz y segura.
087 TRAQUEOSTOMÍAS PERCUTÁNEAS
A. Gordillo, A. Guerrero, O. Lozano, A. Sánchez, J.M. Jiménez y A. Catalán
Unidad Cuidados Intensivos. Hospital Puerta del Mar. Cádiz.
Objetivo: Conocer las características de los pacientes a los que se realiza traqueostomía durante su estancia en UCI, las complicaciones y los detalles de la técnica.
Método: Durante el año 2001 se recogieron los datos de todas las traqueostomías (TRQ) realizadas en una UCI polivalente. Se incluyeron las TRQ realizadas por técnica quirúrgica convencional (QR), hechas por el servicio de ORL y las percutáneas (PC) con método de dilatación con fórceps.
Resultados: 56 pacientes (42 hombres y 14 mujeres) con 50,1 ± 16,8 años de edad y APACHE II de 22,4 ± 7,9. Diagnóstico principal: 16 TCE, 11 hemorragias cerebrales, 9 ictus isquémicos, 6 encefalopatías anóxicas, 5 postoperatorio de cirugía cardíaca, 3 lesionados medulares, 1 insuficiencia respiratoria crónica agudizada, 1 HSA y 4 por otros motivos. 48 TRQ fueron percutáneas y 8 quirúrgicas. Dias intubación: 12,6 ± 6,4 días. Motivo para TRQ: 34 pacientes por coma y 22 por fracaso en la extubación. Duración (sólo en las TRQ PC): 7,4 ± 5 minutos (moda 5 y mediana 6). Días desde la TRQ hasta el destete: 6,8 ± 6,3 días. Complicaciones: 5 hemorragias menores (cuando no provocaron hipotensión o necesidad de transfusión) que se controlaron rápidamente (4 PC y 1 QR), 1 de hemorragia mayor (QR), 1 falsa vía en tejido subcutáneo (PC), 2 enfisema subcutáneo (1 QR y 1 PC), 4 extubaciones accidentales (sólo en PC) y 2 infecciones del estoma (ambas en QR).
Conclusiones: La TRQ percutánea se muestra como una técnica rápida y sencilla de realizar, con pocas complicaciones, siendo estas últimas menores y de rápida solución.
088 INCORPORACIÓN DE LA TRAQUEOSTOMÍA PERCUTÁNEA EN UCI POLIVALENTE. RESULTADOS Y COMPLICACIONES
I. Cherta, J. Martínez Pérez, M.J. Burgueño, M. Álvarez, F. Jara y S. Quintana
Unidad de Cuidados Intensivos. Hospital Mutua de Terrassa. Terrassa. Barcelona.
Objetivo: Revisar nuestra experiencia inicial en la realización de traqueostomía percutánea (TP) mediante la técnica de Griggs, analizando la morbimortalidad hospitalaria.
Métodos: Se recogen de forma prospectiva 29 pacientes en el período de febrero 2000 hasta noviembre 2001 y se analizan los datos demográficos, días de intubación, APACHE III, dificultades técnicas y complicaciones. Se excluyeron aquellos pacientes que por sus características anatómicas no eran candidatos a la realización de una técnica percutánea.
Resultados: 20 hombres y 9 mujeres, con edad media 50,4 ± 20,4, APACHE III 82,5 ± 34,6, días de intubación orotraqueal previa a la TP 18,2 ± 8,9, la estancia media en UCI fue de 30 ± 13,5 días y en el Hospital post-UCI de 39,5 ± 41,2 días. Las causas más frecuentes que indicaron TP fueron coma prolongado en 14 casos y larga intubación en 10. El tiempo medio de intervención fue de 11,6 minutos (rango: 4-40) con tendencia a disminuir con la experiencia del autor. Se registraron incidencias técnicas en 12 pacientes: en 8 de ellos no tuvieron trascendencia clínica (punción dificultosa, perforación del balón, etc.); en los 4 restantes provocaron 2 complicaciones graves (neumotórax y hemorragia local importante que requirió traqueostomía quirúrgica) y 2 leves (celulitis y atelectasia segmentaria). Otro paciente, de los 17 que cursaron sin incidencias, también desarrolló como complicación una celulitis. Todas las complicaciones se resolvieron de forma favorable. La mortalidad global fue del 39%, sin relación con el procedimiento.
Conclusiones: La TP por técnica de Griggs es sencilla, segura, rápida, de fácil aprendizaje y con un bajo índice de complicaciones graves. La larga estancia en UCI y hospitalaria están en relación con la patología de base de estos pacientes.
089 TRAQUEOSTOMÍA PERCUTÁNEA EN UCI: DIEZ AÑOS DE EXPERIENCIA
X. Castella, N. Martínez, S. Benítez, A. Martínez, C.S. García
Servicio de Medicina Intensiva (UCI). Hospital General de Manresa. Manresa. Barcelona.
Objetivo: Revisar la experiencia adquirida en la práctica de la traqueostomía percutánea, realizada en la cabecera del enfermo mediante la técnica de dilataciones progresivas (Ciaglia) durante 10 años.
Métodos: Revisión de la información obtenida durante el procedimiento y el seguimiento posterior del paciente.
Resultados: Desde el año 1992 hasta el 2001 se han realizado 151 traqueostomías percutáneas en la cabecera del paciente mediante la técnica de Ciaglia. La edad media de los pacientes fue de 69,78 a. (62,84% varones, 37,16% mujeres). La estancia media en UCI fue de 32,10 d, el APACHE II medio de los pacientes fue de 25,8 (Riesgo 54,65%). La mortalidad media intra-UCI fue del 30,41%. Los principales grupos diagnósticos fueron: Insuficiencia respiratoria crónica: 30,41%, Peritonitis-Sepsis: 25%, Problemas neurológicos: 16,89%, Neumonía: 14,19%, Problemas locales: 6,08%, Problemas cardiológicos: 5,41%, Politrauma (No neuro): 3,23%. Las únicas complicaciones significativas fueron pneumotórax (2 casos) y enfisema subcutáneo (3 casos). La mortalidad asociada al procedimiento es nula y no se han detectado complicaciones a largo plazo en los supervivientes.
Conclusiones: En nuestra experiencia la traqueostomía percutánea por el método de Ciaglia es un procedimiento seguro y fiable no asociado a complicaciones significativas.
090 EL MANTENIMIENTO DE UNA PRESIÓN CORRECTA DE LOS GLOBOS ENDOTRAQUEALES DE NEUMOTAPONAMIENTO PARA EVITAR COMPLICACIONES EN PACIENTES DE UCI
J. Iturralde, A. Ansotegui, J. Barado, J. Roldán, M. Loinaz y N. Villanueva
Servicio de Medicina Intensiva. Hospital de Navarra. Pamplona.
Objetivos: A raíz de 3 casos en nuestra UCI de estenosis traqueal y fístula traqueoesofágica hace 5 años, quisimos comprobar si se controlaba correctamente la presión de los globos endotraqueales de neumotaponamiento (GEN). Se hicieron 2 estudios que observaron presiones altas en un 17,5 y 18,5% de los pacientes. Se realizó una campaña de concienciación y se establecieron unas normas para el control de dicha presión. Cinco años después volvemos a repetir el estudio para ver el estado actual del problema.
Métodos: Durante 2 meses se midieron las presiones a todos los enfermos que llevaran un tubo endotraqueal (TET) o una cánula de traqueotomía (CT). Se recogieron 200 casos. Tras la medición se les colocaba en la presión correcta (límite de hiperpresión: 20 mmHg).
Resultados: La presión media ± desviación estándar (X ± DE) fue de 11,85 ± 11,44. De los de 1 día de TET, X ± DE: 21,92 ± 16,51. Entre 2-8 días: 11,26 ± 9,16. De 9-15 días: 12,07 ± 12,27. De 16-22 días: 7,70 ± 4,99 y > 22 días: 11,73 ± 12,09. Estadística empleada: ANOVA con la prueba de Bonferroni. Existen diferencias significativas entre 1 día y 2-8 (P < 0,024), 1 día y 16-22 (P < 0,003) y entre1 día y > 22 (p < 0,025). Un 14% de los casos tuvieron presiones > 20 mmHg X ± DE: 34,23 ± 14,18. Se observaron presiones más altas en los que estaban con ventilación mecánica y en las mujeres más que en los hombres, con significación estadística (p < 0,000) y (p < 0,02) respectivamente.
Conclusiones: Se ha notado una disminución en los enfermos con hiperpresión del GEN aunque no hay diferencias. Los pacientes de 1 día de TET tienen presiones más elevadas. La mitad de los que tenían > 20 mmHg eran de más de 22 días de TET o CT aunque solo fueron el 16,8% de su grupo. Sin embargo el 38,4% de los de 1 día tuvieron presiones > 20 mmHg. Se sigue observando alta incidencia de presión elevada en el postoperatorio inmediato (quizá en algunos casos por paso de protóxido al GEN). Se concluye que hay que seguir insistiendo en la importancia de mantener una presión correcta del GEN para evitar complicaciones serias en pacientes de UCI.
091 EL TEST DEL NEUMOTAPONAMIENTO EN UN SERVICIO DE MEDICINA INTENSIVA
J.F. Solsona, M. Artiaga, C. Bone, M. Gasulla, M. Corral y M. Benazzouz
Servicio de Medicina Intensiva. Hospital del Mar. Barcelona.
Objetivo: Determinar la utilidad del test del neumotaponamiento en un Servicio de Medicina Intensiva polivalente.
Métodos: Se evaluaron cincuenta pacientes inmediatamente antes de ser extubados. El test del neumotaponamiento fue evaluado con el ventilador en modo asistido con un volumen tidal de 7 ml/Kg. El test fue considerado positivo, y por lo tanto sugestivo de edema de glotis, cuando la diferencia entre el volumen tidal preestablecido con el neumotaponamiento hinchado, y el promedio de los tres volúmenes tidal más bajos con el neumotaponamiento deshinchado fue inferior a 110 ml. Se realizó estadística descriptiva.
Resultados: Solo un paciente desarrolló edema de glotis y el test del neumotaponamiento mostró una diferencia de 210 ml. Veintisiete pacientes tuvieron un test de neumotaponamiento positivo y sin embargo no presentaron clínica de edema de glotis.
Conclusiones: En nuestra experiencia el test del neumotaponamiento no puede ser recomendado de uso rutinario antes de extubar a los pacientes, como prueba que sugiera que el paciente presentará edema de glotis. En nuestra opinión, el tamaño del tubo relativo a la traquea, la posición de este o su obstrucción pueden jugar un papel en la especificidad de esta prueba.
092 MEJORÍA EN LA OXIGENACIÓN CON EL DECÚBITO PRONO PROLONGADO EN PACIENTES CON HIPOXEMIA REFRACTARIA
C. Pintado, M. Trascasa, C. Marina, J.M. Milicua y R. de Pablo
UCI. Hospital Príncipe de Asturias. Alcalá de Henares. Madrid.
Objetivo: Valorar los efectos del decúbito prono prolongado sobre la oxigenación de pacientes con síndrome de distrés respiratorio agudo refractario al tratamiento convencional.
Material y métodos: 19 pacientes en ventilación mecánica con criterios de SDRA según la Conferencia de Consenso e hipoxemia refractaria, definida por PaO2/FiO2 ¾ 60 mmHg y SaO2 90%. Se mantuvieron en decúbito prono al menos 24 horas, se recogió gasometría arterial antes de la colocación en decúbito prono, y a los 60 minutos, 6, 12 y 24 horas. Los parámetros de la ventilación mecánica fueron: modo presión-control, Vt 10 ml/kg, PEEP de 14 ± 1 cm H2O; 14 enfermos con relación I:E invertida. Los datos se analizaron con la prueba no paramétrica de Mann-Whitney.
Resultados: 18 pacientes mejoraron la oxigenación; 1 falleció a las dos horas. Cinco enfermos fueron dependientes del decúbito prono. La PaO2/FiO2 media inicial en decúbito supino fue de 52,6 ± 6,2 mmHg. En la primera hora de decúbito prono se elevó hasta 67,5 ± 5,5 mmHg (p < 0,001); a las 6 horas era 86,2 ± 12,6 mmHg (p < 0,001 respecto a la basal y p < 0,01 respecto a la primera hora); a las 12 horas era 97,7 ± 14,1 mmHg y a las 24 horas era 97 ± 17,4 mmHg (en ambas p < 0,05 respecto a las seis primeras horas). La mortalidad global fue del 84,2%: 31,2% por insuficiencia respiratoria y 68,7% por hipotensión refractaria y fracaso multiorgánico.
Conclusiones: En decúbito prono se produce una mejoría de la oxigenación progresiva hasta las 12 horas manteniéndose al menos hasta las 24 horas, aunque sin disminución de la mortalidad global.
093 EFECTO POST-SDRA DEL ÓXIDO NÍTRICO VS DECÚBITO PRONO
J. Sabater, J. Muñoz*, E. Pallisa**, J. Sacanell y J.R. Masclans
Servicio de Medicina Intensiva, Neumología* y Radiología**. Hospital General Vall d'Hebron, Barcelona.
Introducción: Diversos estudios no controlados han demostrado el efecto beneficioso de las nuevas estrategias protectoras en pacientes supervivientes post-SDRA. Se ha descrito un potencial efecto antiinflamatorio del uso de óxido nítrico inhalado (NO), por lo que nuestra hipótesis sería que el NO prevendría algunas secuelas post-distrés.
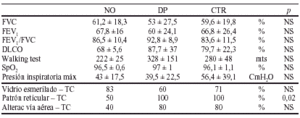
Método: Estudio prospectivo de 18 supervivientes en el primer mes post-SDRA entre 1998-99. Analizamos 6 pacientes tratados de forma randomizada con NO (Air Liquide Med.) y 5 con DP comparandolos con un grupo control prospectivo (CTR) de 7 pacientes que no recibieron ninguno de los tratamientos por criterios clínicos. Les realizamos pruebas funcionales respiratorias completas (PFR) y TC pulmonar de alta resolución. El estudio estadístico se realizó mediante los tests de χ2 y Kruskal-Wallis.
Resultados: 18 pacientes (33% H); edad 46 ± 16 a; APACHE II 17 ± 7; lung injury score 2,9 ± 0,4; relación PaO2/FIO2 (P/F) 103 ± 29 mmHg; días con índice P/F < 200 mmHg de 11 ± 6, días de ventilación mecánica 30 ± 13; estancia en UCI 38 ± 12 d. Los 3 grupos eran de iguales características clínicas. La siguiente tabla presenta los principales resultados en forma de media de las PFR y TC:
Conclusiones: Los pacientes tratados con NO durante el distrés, presentaron menor patrón reticular radiológico en el primer mes post-SDRA, que a largo plazo podría comportar una mejoría en su calidad de vida.
094 MODIFICACIONES EN LOS VOLUMENES CORRIENTES ENTREGADOS POR UN RESPIRADOR MECÁNICO, Y LONGITUD DE LA TUBULADURA EMPLEADA
B. Virgós Señor, J. Cuen Mermejo, A.C. Nebra Puertas, C. López Núñez, P. Luque Gómez y M.A. Navarro Herrando
Unidad de Cuidados Intensivos. H. Clínico Universitario Lozano Blesa. Zaragoza.
Introduccción: El empleo de tubuladuras desechables de longitud variable (TD) en los respiradores mecánicos (RM) es frecuente. La variación en la longitud de las TD, puede suponer un incremento en el espacio muerto con modificaciones en el volumen corriente (VC) entregado por los RM. Por ello proponemos medir los VC realmente existentes al final del circuito del respirador, en función de la longitud de la TD.
Método: Estudio experimental, empleando como RM el modelo Evita-2 de Draggër, conectado a un comprobador de respiradores Bio-Tek VT-2, con una tubuladura desechable de 172 cm de longitud totalmente extendida y de 65 cm totalmente plegada. Se programó el RM para administrar un VC de 400 cc, en unas condiciones del simulador que imitaban un Síndrome de Distress Respiratorio Agudo (SDRA). Se procedió a medir mediante el comprobador el VC entregado al final de la tubuladura con la misma totalmente plegada y totalmente extendida. Se aplicó la "t de Student" como herramienta estadística, exigiendo 95% de intervalo de confianza, para medir la significación de las diferencias del VC entregado en función de la longitud de la TD.
Resultados: La media de los VC observados a lo largo de 1 h de funcionamiento, en los indicadores del comprobador de respiradores fue de 379,8 cc con la TD totalmente plegada y de 343,3 cc con la TD extendida. La diferencia entre ambos VC fue estadísticamente significativa, implicando una diferencia de VC de 36,5 cc, es decir un 9,12% del VC programado.
Conclusiones: Pueden existir diferencias en los VC entregados a los pacientes en función de la longitud aplicada a las TD empleadas en los RM. Si bien en cifras globales, esa diferencia no parece importante, y en nuestro experimento las TD se emplearon totalmente plegadas o totalmente extendidas, habría que valorar adecuadamente el impacto clínico, que podría tener la diferencia en el VC sobre el volumen minuto, en pacientes con escasa reserva funcional como son los pacientes con SDRA.
095 EMPLEO DE LA PEEP COMO INDICADOR PRONÓSTICO EN LOS PACIENTES CON TRAUMATISMO TORÁCICO QUE PRECISAN VENTILACIÓN MECÁNICA
B. Virgós Señor, A.C. Nebra Puertas, J. Escós Orta, C. López Núñez, J.I. Sanchez Miret y A. Millastre Benito
Unidad de Cuidados Intensivos. H. Clínico Universitario Lozano Blesa. Zaragoza.
Introducción: El traumatismo torácico severo (TT) es una entidad clínica grave. Puede observarse de manera aislada, o en el contexto de un paciente politraumatizado (PT). Como indicadores de mal pronóstico, se ha postulado el empleo de la compliance pulmonar, del cociente paO2/FiO2, así como la mala evolución clínica, gasométrica y radiológica. Estudiamos si el estudio de los niveles máximos de presión positiva teleespiratoria (PEEP) que precisan los enfermos con TT, puede ser un indicador pronóstico sencillo y aplicable en este tipo de pacientes, tanto de cara a cuantificar su mortalidad como su estancia media.
Método: Estudio bidireccional, sobre un total de 60 pacientes ingresados en nuestro Servicio, con TT; de ellos 32 fueron pacientes PT. Se estudian la mortalidad y la estancia media en nuestra serie en función del nivel de PEEP máximo que precisaron los pacientes. Como herramientas de análisis estadístico se empleó l coeficiente de correlación de Spearman exigiendo un intervalo de confianza del 95%.
Resultados: De nuestros pacientes 41 fueron varones y 19 mujeres, la edad media de nuestro grupo fue de 42,16 años, produciéndose un total de 26 Exitus (43%), de los cuales 17 fueron en pacientes PT. La estancia media de nuestros enfermos en nuestra Unidad fue de 9,8 días.El coeficiente de correlación entre la estancia media y los niveles de PEEP fue de 0,293 y entre la PEEP y la mortalidad de 0,689 siendo éste últmio estadísitcamente significativo.
Conclusiones: Los niveles de PEEP máxima que requieren los enfermos son un índice pronóstico de la mortalidad, indicando una lesión pulmonar más severa. Por el contrario no se demuestra una correlación estadísticamente signficativa entre los niveles de PEEP y la estancia media, probablemente porque gran parte de los EXITUS producidos en nuestra serie, lo fueron en los primeros días, lo que apoyaría más aún la validez de los niveles de PEEP como indicador pronóstico de mortalidad.
096 ESTUDIO DE LA INTUBACIÓN TRAQUEAL URGENTE EN EL PACIENTE CRÍTICO
J. Manzanares, M.C. Soriano, C. Martínez, E. Florez, R. Herrero, S. Yus y M. Jiménez
Hospital Universitario La Paz. Madrid
Objetivos: Evaluar la incidencia de mortalidad e intubación traqueal (IT) difícil en pacientes que necesitaron asegurar la vía aérea con carácter urgente.
Pacientes y métodos: IT realizadas por los médicos del Servicio de Medicina Intensiva en el período enero -diciembre de 2001. Definimos arbitrariamente IT difícil cuando un residente de último año o un adjunto no lograron asegurar la vía aérea en el primer intento. La técnica estuvo supervisada y/o ejecutada por un adjunto o residente de último año. La medicación utilizada se dejó a la elección del médico. Analizamos: indicación para la IT, alteraciones hemodinámicas (tensión arterial sistólica (TAS) mayor o menor de 90 mmHg) y gasométricas (SaO2 mayor o menor de 90) pre y postintubación y complicaciones asociadas al procedimiento.
Resultados: n = 288. Sexo: H: 190; M: 98, edad media: 56 años (rango: 15-87). Intubación difícil: 31 (10,8%). Indicaciones: paciente combativo: 7,8%; trabajo resp. excesivo: 27%; mal manejo de secreciones: 12,4%; protección vía aérea: 17%; bajo nivel de conciencia: 32%; autoextubación: 2,1%; edema de glotis/laringoespasmo: 1,7%. En 95 pacientes coincidieron 2 o más indicaciones. Complicaciones: deterioro hemodinámico post IT: 73, de los cuales 31 precisaron drogas vasoactivas y 3 fallecieron; hipoxemia: 28; intubación esofágica: 5; intubación bronquial selectiva: 4; broncoaspiración: 4; pacientes fallecidos: 3. Precisaron cricotiroidostomia de urgencia 3 pacientes.
Conclusiones: La intubación difícil se presentó en nuestra serie en un 10,8% de los casos. La mortalidad fue del 1% y se relacionó con el deterioro hemodinámico posterior a la técnica.
097 UTILIDAD DE LA AUTOPSIA PARCIAL PULMONAR TOMADA EN LA UNIDAD DE CUIDADOS INTENSIVOS EN PACIENTES FALLECIDOS CON SDRA REFRACTARIO
M. Trascasa, C. Pintado, C. Marian, J.M. Milicua y M. Daguerre
Unidad de Cuidados Intensivos. Hospital Universitario Príncipe de Asturias. Alcalá de Henares
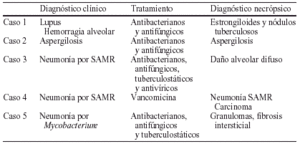
Objetivo: Analizar la rentabilidad diagnóstica de la autopsia parcial pulmonar, realizada en la Unidad de Cuidados Intensivos (UCI), en pacientes fallecidos con Síndrome de Distres Respiratorio del Adulto (SDRA) sin autorización para la realización de autopsia completa.
Material y métodos: Se estudian los pulmones de 5 fallecidos con SDRA en un año. Tras el fallecimiento se extrae en la UCI el pulmón con más afectación radiológica mediante toracotomía postero-lateral a nivel del 5º espacio intercostal. Se remiten muestras en fresco a microbiología y la pieza a anatomía patológica.
Resultados
Conclusiones: En 3 casos la necropsia aclaró la causa de la muerte. En 1 caso el diagnóstico principal fue erróneo. La extracción pulmonar unilateral post-mortem realizada en UCI, es una técnica sencilla, aceptada por los familiares y que contribuye a determinar la etiología del SDRA refractario.