INTRODUCCION
Los marcapasos temporales transvenosos (MTT) pueden causar arritmias ventriculares, habitualmente en el momento del implante, mientras se manipula el electrodo para situarlo en la cavidad ventricular1. Más raramente, los MTT pueden causar arritmias ventriculares tardías secundarias a un funcionamiento defectuoso del generador, especialmente en pacientes con infarto ventricular derecho2,3. Se presenta a dos pacientes con infarto agudo de miocardio inferior y afección ventricular derecha que tuvieron taquicardias ventriculares (TV) polimorfas debidas a un problema de detección (sensado) del MTT. En estas circunstancias, la observación de TV polimorfas no ha sido específicamente mencionada en la literatura.
OBSERVACIONES CLINICAS
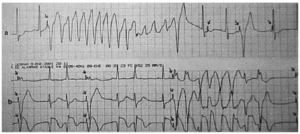
Caso 1. Se trataba de un varón de 77 años que ingresó por dolor precordial de 2 horas de duración. La presión arterial sistólica fue de 80 mmHg. La exploración física puso de manifiesto ingurgitación yugular y ausencia de estertores pulmonares. El ECG mostró un ritmo sinusal a 50 lat/min y ascenso del segmento ST en las derivaciones II, III, aVF, V3R y V4R. El tratamiento consistió en aspirina, reteplasa, heparina, fluidos y dobutamina. A las cinco horas del ingreso, se colocó un MTT por la aparición de una bradicardia sinusal a 30 lat/min resistente a la administración de atropina. A los pocos minutos del implante, sin haber tenido arritmias ventriculares previas, el paciente presentó una salva de TV monomorfa que degeneró en fibrilación ventricular, la cual se revirtió a ritmo sinusal con 4 descargas eléctricas. Se inició tratamiento antiarrítmico con perfusión de lidocaína. A las 36 h del ingreso, se apreciaron en el monitor salvas repetidas de TV monomorfas y polimorfas desencadenadas por las "espigas" del MTT incidiendo en la cúspide de la onda T del latido precedente (fig. 1a). La retirada del marcapasos, ya que el paciente había recuperado ritmo sinusal normal, suprimió las TV. Revisados los ECG postimplante se observó que ya en el primer registro existía un problema de detección del MTT que pudo causar la fibrilación ventricular. El valor máximo de la CPK fue de 2.774 U/l. Una ecografía al alta demostró una dilatación moderada del ventrículo derecho y una hipertrofia concéntrica del ventrículo izquierdo con fracción de eyección conservada. La prueba de esfuerzo fue eléctrica y clínicamente negativa, y alcanzó el 98% de la frecuencia cardíaca máxima prevista para su edad. Fue dado de alta en tratamiento con aspirina, torasemida y bisoprolol.
Figura 1. Registros de ritmo electrocardiográfico, una derivación en el caso 1 (a) y tres derivaciones simultáneas en el caso 2 (b), que muestran ejemplos de taquicardias ventriculares polimorfas autolimitadas desencadenadas por las espigas de un marcapasos incidiendo sobre la cúspide de la onda T. Las flechas señalan las "espigas" del marcapasos.
Caso 2. Se trataba de un varón de 69 años, diabético insulino-dependiente, que ingresó por dolor torácico anterior de 5 h de duración. La presión arterial sistólica fue de 50 mmHg. La exploración física reveló un bajo nivel de conciencia, signos de mala perfusión periférica, ingurgitación yugular y ausencia de estertores pulmonares. El electrocardiograma (ECG) reveló un bloqueo auriculoventricular completo con un ritmo de escape a 40 lat/min y ascenso del segmento ST en las derivaciones II, III, aVF, V5, V6, V3R y V4R. El paciente fue tratado con aspirina, reteplasa, heparina, fluidos, noradrenalina y dobutamina. La aparición de TV motivó la administración de lidocaína y luego, ante la pobre respuesta, amiodarona. Al segundo día de ingreso, el paciente presentó salvas repetidas de TV monomorfas y polimorfas que requirieron maniobras de reanimación cardiopulmonar avanzada, incluidas intubación endotraqueal y 7 desfibrilaciones. La revisión de los registros de ritmo puso de manifiesto que las TV habían sido desencadenadas por las "espigas" del MTT incidiendo sobre la cúspide de la onda T (fig. 1b). El valor máximo de la CPK fue de 9.950 U/l. El paciente fue sometido a cirugía derivativa aortocoronaria por enfermedad de tres vasos y su evolución fue favorable.
COMENTARIOS
Ambos pacientes tuvieron un infarto agudo de miocardio inferior asociado a una afección ventricular derecha grave manifestada por hipotensión arterial, ingurgitación yugular, pulmones sin estertores y elevación del segmento ST en las derivaciones precordiales V3R y V4R4. Tras la colocación de un MTT, por la aparición de un bloqueo auriculoventricular completo, los pacientes tuvieron arritmias ventriculares graves (fibrilación ventricular y TV monomorfas y polimorfas) que necesitaron maniobras repetidas de resucitación cardiopulmonar avanzada. Finalizada la resucitación, el estudio de las tiras de ritmo cardíaco (registradas a distancia en la Central de Arritmias) reveló que las arritmias ventriculares habían sido desencadenadas por una "espiga" del MTT que caía en el período vulnerable del ciclo cardíaco precedente (cúspide de la onda T). La retirada del MTT suprimió la actividad ectópica ventricular en ambos pacientes.
Estas TV originadas por la defectuosa detección de los MTT probablemente se debieron a la afección ventricular derecha que complicaba al infarto agudo de miocardio inferior2,3. En estas circunstancias, la punta del electrodo del MTT puede estar apoyada en una zona miocárdica infartada de la cavidad ventricular derecha. Esto dificulta el sensado del marcapasos, al ser la señal intracardíaca más pequeña alrededor de la zona infartada, e induce la aparición de arritmias ventriculares, al producirse las descargas eléctricas en un área isquémica especialmente arritmogénica. Así, Metha et al5 observaron que el ventrículo derecho parece ser más arritmogénico que el ventrículo izquierdo, con un riesgo aumentado de padecer fibrilación ventricular o taquicardia ventricular sostenida de 2,7 veces. Puesto que la incidencia de bloqueo AV avanzado es del 22,3% en el infarto agudo de miocardio inferior con afección ventricular derecha5, el riesgo de aparición de TV secundarias al funcionamiento defectuoso de un MTT no debe ser despreciado.
El origen de las TV polimorfas se debe a una excesiva dispersión de la repolarización secundaria a un acortamiento desigual del potencial de acción de las diversas zonas miocárdicas6,7. Esto facilita la aparición de arritmias por reentrada durante la fase temprana de la repolarización. Consecuentemente, las "TV polimorfas isquémicas" se desencadenan por extrasístoles (en nuestro caso, las "espigas" del MTT) con intervalo de acoplamiento corto (fenómeno "R sobre T"). Aunque estas TV polimorfas tienen una respuesta variable a los antiarrítmicos del grupo I, pueden ser suprimidas con la administración de amiodarona.
Aunque se han descrito TV polimorfas (auténticas torsade de pointes) en pacientes con infarto agudo de miocardio e intervalo QT largo, con8 o sin9 bloqueo auriculoventricular completo asociado, no creemos que estos casos fueran torsade de pointes, pues las TV fueron desencadenadas por una espiga del MTT cayendo en el período vulnerable de la onda T y, además, no tuvieron alargamiento del intervalo QT, súbito enlentecimiento de la frecuencia cardíaca, o trastorno hidroelectrolítico.
En conclusión, los pacientes con infarto ventricular derecho tienen una especial predisposición a presentar TV secundarias a problemas de detección (sensado) de los MTT. La supresión de la actividad del MTT, la reprogramación de la sensibilidad o la recolocación del electrodo pueden evitar la iniciación o prolongación de maniobras de resucitación cardiopulmonar avanzada.