El objetivo en el tratamiento de la lesión medular aguda traumática es preservar la función neurológica residual, evitar el daño secundario, y restaurar la alineación y la estabilidad de la columna. En esta segunda parte proporcionaremos un enfoque en el tratamiento de la lesión medular en cuestiones relativas al manejo respiratorio a corto plazo, donde es prioritaria la preservación de la función diafragmática, así como la posibilidad de predecir la duración de la ventilación mecánica y la necesidad de traqueostomía. Abordaremos la valoración quirúrgica de las lesiones de columna en función de unos criterios de tratamiento actualizados, teniendo en cuenta que, aunque el tipo de intervención depende del equipo quirúrgico, en el momento actual el tratamiento implica descompresión y estabilización precoz. En el tratamiento integral del paciente con lesión medular es fundamental identificar y tratar adecuadamente el dolor asociado a la lesión medular, así como la ansiedad, al igual que prevenir y diagnosticar precozmente complicaciones secundarias a la afectación que la lesión medular ocasiona en todos los sistemas del organismo (enfermedad tromboembólica, alteraciones gastrointestinales, afectación del sistema urinario, úlceras por presión).
The aim of treatment in acute traumatic spinal cord injury is to preserve residual neurologic function, avoid secondary injury, and restore spinal alignment and stability. In this second part of the review, we describe the management of spinal cord injury focusing on issues related to short-term respiratory management, where the preservation of diaphragmatic function is a priority, with prediction of the duration of mechanical ventilation and the need for tracheostomy. Surgical assessment of spinal injuries based on updated criteria is discussed, taking into account that although the type of intervention depends on the surgical team, nowadays treatment should afford early spinal decompression and stabilization. Within a comprehensive strategy in spinal cord injury, it is essential to identify and properly treat patient anxiety and pain associated to spinal cord injury, as well as to prevent and ensure the early diagnosis of complications secondary to spinal cord injury (thromboembolic disease, gastrointestinal and urinary disorders, pressure ulcers).
La necesidad de soporte respiratorio en la fase aguda del lesionado medular presenta una incidencia variable. Los 2 marcadores más importantes para predecir la necesidad de intubación son el nivel de la lesión y el grado valorado por la clasificación ASIA.
La lesión medular (LM) a nivel cervical o torácico afecta a los nervios espinales que inervan los músculos respiratorios. El diafragma, músculo principal de la inspiración, recibe su inervación del tercer, cuarto y quinto segmentos espinales cervicales. Las lesiones por encima de C5 producen parálisis del diafragma, músculos intercostales y abdominales, por lo que sin soporte respiratorio son incompatibles con la vida, necesitando intubación en prácticamente el 100% de los casos. En lesiones cervicales altas incompletas (C2-C4) o lesiones inferiores (C5-T5) puede ser factible la ventilación espontánea. Sin embargo, la función respiratoria está sustancialmente comprometida y el fracaso en la ventilación puede ocurrir por fatiga1.
La disfunción respiratoria del paciente con LM aguda se relaciona con 3 factores: disminución de la fuerza muscular, retención de las secreciones y disfunción autonómica. Todo ello, tras las primeras 24h de la lesión, predispone al desarrollo de complicaciones (atelectasias, neumonía, tromboembolismo y edema pulmonar), que son la principal causa de morbimortalidad. En el fracaso respiratorio también juegan un papel relevante las lesiones traumáticas asociadas y la situación basal del paciente (edad, comorbilidad y predisposición genética)2,3.
La necesidad del soporte respiratorio ocurre con mayor frecuencia a partir del cuarto día de la lesión por fatiga muscular, por lo que en caso de realizar un manejo conservador será necesario monitorizar estrechamente la función respiratoria. Lo haremos mediante niveles de pCO2 (capnografía/gasometría arterial) y espirometría, con la medición de la capacidad vital (excelente correlación con pruebas de función pulmonar) y la presión inspiratoria máxima (estima la fuerza de la musculatura respiratoria). Son indicadores de fracaso respiratorio: capacidad vital<15ml/kg, presión inspiratoria máxima<−20cmH2O y un incremento en los niveles de dióxido carbónico1,4. Estudios recientes indican que la presencia de lesión o edema a nivel de C3 en la RM predice por sí misma el fracaso respiratorio5.
Los pacientes con lesiones por encima de T5, con lesiones asociadas graves o si requieren monitorización respiratoria, deben ingresar en unidades de críticos para minimizar el daño secundario a la hipoxia. Hay que tener en cuenta que si el paciente presenta necesidad de soporte respiratorio la intubación debe ser realizada de forma programada, ya que la intubación urgente en situación de fracaso respiratorio incrementa el riesgo de daño neurológico3.
A la hora de aplicar ventilación a estos pacientes hay que tener en cuenta las características de la LM. Aunque se dice que los pacientes tienen pulmones «sanos», hasta el 60% tienen asociado un traumatismo torácico. En estos casos, la estrategia a seguir será la ventilación protectora.
La preservación de la función diafragmática debe ser un objetivo primordial, al ser un músculo clave en la función respiratoria. La disfunción diafragmática inducida por el ventilador se produce de forma precoz con la inactividad diafragmática en cualquiera de las modalidades de ventilación controlada. Para evitarla, el objetivo en estos pacientes será mantener el apoyo total del ventilador para evitar la fatiga, permitiendo al paciente iniciar la mayoría de los ciclos (cierto nivel de contracción diafragmática) y ajustando el tiempo de inspiración (evitar autotrigger y auto-PEEP)6.
La programación de parámetros respiratorios, como el volumen corriente y la PEEP, ha evolucionado en los últimos años. Se ha abandonado la práctica de ventilar con volúmenes corrientes altos al demostrarse en diferentes estudios que no existen diferencias entre ventilar con volúmenes de 10-15ml/kg y volúmenes 10ml/kg. Se ha constatado que mantener presiones meseta inferiores a 30cmH2O cambia el pronóstico7. En cuanto a la PEEP, se teorizaba con utilizar 0cmH2O para evitar el atrapamiento de aire en pacientes con deterioro de los músculos espiratorios. Si tenemos en cuenta que la espiración es un fenómeno pasivo, dicho razonamiento no se sustenta. Además, el uso de PEEP aumenta la capacidad residual funcional y evita el colapso cíclico de los alvéolos, evitando la lesión pulmonar asociada a la ventilación mecánica (VM). Por ello, actualmente no se recomienda PEEP cero, al menos en la fase aguda, sino aquel nivel de PEEP que minimice el atelectrauma con una presión meseta adecuada (PEEP≥5cmH2O y presión meseta<30cmH2O)8.
Ventilación mecánica prolongadaA la hora de definir el concepto de VM prolongada existe una gran variabilidad en la literatura. En general, cuando el paciente permanece ventilado más de 21 días durante al menos 6h al día se considera VM prolongada. La posibilidad de predecir la duración de la VM facilita la realización de estrategias de destete, jugando un papel relevante la traqueostomía.
Se sabe que la localización y el grado de la lesión afecta tanto al inicio de la VM como al éxito en el destete del respirador. Dentro de los factores de más riesgo encontramos las lesiones por encima de C5 y un ASIA A. Recientemente se ha comprobado que también son predictores importantes un índice motor<10 y la presencia de complicaciones respiratorias. También influye en la duración de la VM: edad (>45 años), enfermedades pulmonares concomitantes, historia de tabaquismo, bajo nivel de consciencia (GCS<9), comorbilidad e Injury Severity Score≥169–11. En pacientes con LM aguda ingresados en UCI el fracaso renal agudo se asocia con una mayor duración de la VM12.
En el destete del respirador tendremos en cuenta la fisiopatología respiratoria de la LM, el nivel de la lesión y el grado de función respiratoria en el momento en que se inicia. La función respiratoria se evalúa con gasometría arterial/capnografía y espirometría. Uno de los indicadores más importantes es la eficacia de la tos (flujo>2,71s o presión inspiratoria máxima −20cmH2O). Además, valoraremos la función diafragmática mediante ultrasonido, si es posible. Antes del inicio del destete el paciente debe encontrarse con signos vitales estables13.
Los enfoques de destete en el momento actual son la retirada progresiva del respirador mediante tubo-T o la presión de soporte. Al compararlas entre sí se pone de manifiesto que el tubo-T reduce el tiempo de VM, al conseguir un incremento progresivo de la fuerza muscular. Independientemente de la modalidad de destete, la retirada de la VM en pacientes tetrapléjicos es lenta. Se considera exitosa cuando el paciente tolera 48h sin asistencia respiratoria. Aunque la modalidad de destete más utilizada es el tubo-T, se ha propuesto el uso de la VM no invasiva. En estos pacientes la modalidad más ventajosa es la BPAP, ya que evita el colapso de los alvéolos al proporcionar una PEEP mínima. Son necesarios estudios que apoyen su uso en pacientes medulares, pudiendo considerarse en el momento actual en pacientes muy seleccionados14.
Papel de la traqueostomíaLa traqueostomía es un procedimiento común en pacientes con LM aguda traumática. Forma parte de una terapia eficaz de los pacientes en que se prevé una VM prolongada al facilitar el destete. Los principales factores de riesgo de necesidad de traqueostomía son: el nivel medular cervical al ingreso y un índice motor<1011,15. Como factores contribuyentes están la alteración del nivel de consciencia al ingreso (GCS<9), un Injury Severity Score≥16 y lesiones torácicas asociadas16.
En estos pacientes la realización de la traqueostomía debe ser precoz, en los primeros 7 días, ya que ofrece claras ventajas al facilitar el manejo respiratorio y disminuir las complicaciones17. El momento óptimo de realización, en el caso de que el paciente requiera una fijación cervical espinal anterior, está por determinar18.
Hasta hace unos años la traqueostomía quirúrgica era de elección en estos pacientes, contraindicándose la percutánea. En el momento actual queda suficientemente demostrado que la traqueostomía percutánea es una técnica segura en la UCI en pacientes con lesión de columna cervical sin realizar extensión del cuello. Existen diferentes técnicas de traqueostomía percutánea (Ciaglia, Griggs, Fantoni, Frova, mediante balón), y aunque se necesitan estudios en pacientes con LM que comparen las diferentes técnicas en términos de seguridad y eficacia para establecer el método ideal, la de mayor aceptación en el momento actual es la técnica de un único dilatador (Ciaglia Blue Rhino). La técnica mediante dilatación percutánea es más rápida, minimiza las lesiones en las estructuras adyacentes del cuello y se describen menos infecciones tardías de estoma. Esto es una ventaja importante en pacientes a los que se realiza una fijación de la columna vertebral por vía anterior19,20.
Valoración quirúrgicaLas lesiones traumáticas de columna con compromiso neurológico suponen en su mayoría fracturas o luxaciones vertebrales que, teniendo en cuenta la lesión de las estructuras neurales, deben ser consideradas y tratadas como inestables para evitar un mayor daño neurológico. Deben llevarse a cabo las medidas de inmovilización adecuadas para asegurar la alineación de la lesión ósea y reposo absoluto en cama hasta su tratamiento definitivo, en que se seguirán los criterios pertinentes según la región afectada de la columna.
Los criterios en el tratamiento no han sido siempre uniformes, dada la falta de clasificaciones universalmente aceptadas. En dichos criterios van a intervenir varios factores, como el nivel de la fractura, su morfología, la alineación de los segmentos afectados, la afectación neurológica y la estabilidad esperada21. El abordaje de la región occipitoatloaxoidea constituye un capítulo aparte, por su complejidad y las diversas opciones posibles, interviniendo también la experiencia del equipo. Martín-Ferrer22 publicó una revisión con resultados propios, de gran utilidad.
El abordaje de la región occipitoatloaxoidea debe ser considerado por un equipo experimentado, dada la complejidad de la técnica quirúrgica, existiendo criterios de tratamiento específicos para cada tipo de lesión, según afecte a atlas, axis y sus interrelaciones, junto con la articulación occipital. Su descripción excede el objeto de este capítulo, por lo que deben consultarse las revisiones existentes de esta afección22,23.
A nivel de la columna subaxial se han desarrollado clasificaciones según la biomecánica de las lesiones, que a su vez han sido revisadas hasta la actualidad. A partir de las clasificaciones mecanicistas –y publicadas antes de la expansión de las pruebas digitales de imagen actuales– de Holdsworth, Allen et al.24, Harris, y White y Punjabi, los sistemas Subaxial Injury Classification25 y Cervical Spine Injury Severity Score25 proporcionan una guía fiable para valorar la inestabilidad de las fracturas y, por consiguiente, su tratamiento. La Subaxial Injury Classification tiene una importante correlación con la clínica; identifica 3 características mayores a considerar: la morfología de la lesión, el estado del complejo discoligamentoso y la presencia o no de clínica neurológica. A partir de los puntos obtenidos en cuanto a la severidad de las mismas, se recomienda una opción de tratamiento definitivo21,26 (tabla 1). También ha existido controversia sobre la vía de abordaje y la estabilización de las fracturas y las luxaciones cervicales. La vía anterior tiene la ventaja de un menor daño tisular y sangrado, la facilidad de acceso al complejo cuerpo vertebral-disco lesionado, con posibilidad de descompresión del canal27, y la fijación intersomática fiable en lesiones circunscritas a uno o 2 segmentos vertebrales28. La vía posterior permite la liberación de fragmentos de los arcos neurales, la posibilidad de reducir las apófisis articulares posteriores y la estabilización segura con tornillos pediculares27. Sin embargo, suele tener más riesgo de complicaciones de la herida quirúrgica y, en caso de protrusión o herniación discal, sería obligado realizar una descompresión por vía anterior previa a la reducción. Dependiendo de la experiencia del equipo, los resultados en la actualidad pueden considerarse superponibles.
Subaxial Injury Classification
| Subaxial Injury Classification | Puntuación |
|---|---|
| Morfología | |
| Sin alteración | 0 |
| Compresión | 1 |
| Estallido | +1=2 |
| Distracción (hiperextensión, acabalgamiento de facetas) | 3 |
| Rotación/traslación (luxación facetaria, tear-drop o flexión-compresión) | 4 |
| Complejo discoligamentoso | |
| Intacto | 0 |
| Indeterminado (apertura interespinosa, cambios aislados en RM) | 1 |
| Disrupción (apertura del espacio discal, luxación facetaria) | 2 |
| Estado neurológico | |
| Intacto | 0 |
| Lesión radicular | 1 |
| Lesión medular completa | 2 |
| Lesión medular incompleta | 3 |
| Imagen de compresión medular con déficit neurológico | +1=1 |
Tomada de Vaccaro et al.25.
En el estudio de las lesiones de la columna toracolumbar también se utilizaron clasificaciones basadas en criterios de inestabilidad según la teoría de las 3 columnas de Denis y McAfee29. Así, las clasificaciones más utilizadas provienen de la propuesta de Magerl et al.30, con posteriores revisiones para su aplicación clínica. Aebi29 describe esta clasificación distinguiendo 3 tipos de lesiones según las estructuras afectadas y su mecanismo de producción. En su tratamiento y abordaje también se han producido cambios a lo largo de las diferentes épocas. Hasta la década de los 90, el foco de interés se centraba en las técnicas de estabilización posterior. En las últimas 2 décadas se han desarrollado las técnicas de abordaje anterior y combinadas31,32. Una revisión de 733 pacientes realizada por un grupo multicéntrico alemán33 describe los resultados y las complicaciones de las distintas técnicas, con resultados de corrección de la deformidad mayor en las vías anteriores, pero sin diferencias en la evolución neurológica, y un porcentaje de complicaciones periquirúrgicas global del 15%. Sin embargo, la compresión del canal per se no es un criterio de tratamiento quirúrgico, tal como se ha discutido en diversas revisiones34.
En síntesis, en la valoración quirúrgica de las lesiones de columna concurren varios factores, deben seguirse unos criterios actualizados, y el tipo de intervención va a depender de la experiencia del equipo quirúrgico. En general, el tratamiento quirúrgico correcto conlleva una combinación de descompresión medular con corrección de la deformidad, reducción de la fractura y fusión, para proporcionar la estabilidad vertebral a largo plazo.
¿Cuándo realizar el tratamiento quirúrgico?El tratamiento quirúrgico actual de la LM traumática implica descompresión y estabilización. Sin embargo, no existe acuerdo respecto al momento en el que se debe realizar el tratamiento quirúrgico. Así, mientras algunos propugnan la descompresión quirúrgica precoz para minimizar el tiempo de compresión de la médula espinal, todavía no se ha establecido el momento óptimo de la descompresión, al menos de forma prospectiva y aleatorizada.
La evidencia de estudios experimentales indica que la compresión medular prolongada después de una LM traumática exacerba la lesión secundaria y se relaciona inversamente con la recuperación neurológica35. Esto apoyaría la teoría de que la cirugía descompresiva después de una LM traumática atenúa los mecanismos de lesión secundaria y mejora los resultados neurológicos35.
Las tesis repetidas a favor de la descompresión precoz podrían incluir la disminución de las lesiones secundarias, la disminución de la estancia hospitalaria y en la UCI, además de una disminución de las complicaciones médicas y de la comorbilidad. Los argumentos en contra de la descompresión precoz serían el riesgo de deterioro neurológico y las complicaciones relacionadas con la intervención quirúrgica urgente36.
En una revisión sistemática reciente, El Tecle et al. analizaron la literatura con el fin de determinar el momento ideal para el tratamiento quirúrgico. Tanto en estudios experimentales como clínicos encontraron una gran variabilidad en la definición de descompresión precoz frente a tardía (un minuto y 8h en los experimentales y menos de 24 y 72h en los clínicos). Los datos de estudios experimentales están a favor de la descompresión precoz, pero desde el punto de vista clínico hay poca evidencia que demuestre la viabilidad y seguridad de esta. Además, no hay evidencia definitiva de mejores resultados en alguno de los 2 grupos. Los resultados de los estudios clínicos fueron variables. Así, algunos demostraron mejoría en los pacientes sometidos a descompresión precoz (estos habitualmente definieron la descompresión precoz la realizada en<24h) y otros comprobaron que la cirugía precoz aumenta la mortalidad y el deterioro neurológico36. Todos los estudios clínicos fueron retrospectivos, excepto el Surgical Timing in Acute Spinal Cord Injury Study37 en 2012 y el de Jug et al. en 2015. En este último, los resultados neurológicos de 22 pacientes con LM traumática cervical sometidos a descompresión precoz y fusión instrumentada antes de las 8h fueron superiores a los de 20 pacientes intervenidos entre 8-24h38. El Surgical Timing in Acute Spinal Cord Injury Study es un ensayo clínico de cohorte multicéntrico, prospectivo, realizado en 6 centros de Norteamérica en personas con LMT cervical con una edad entre 16 y 80 años, GCS>13, grado ASIA inicial A-D, compresión medular cervical confirmada por RM o mielo-TAC, nivel neurológico de lesión entre C2 y T1 y capaces de dar su consentimiento informado. Se excluyeron los pacientes con deterioro cognitivo, lesiones cervicales penetrantes, enfermedades neurológicas previas, lesiones vitales que impidiesen la descompresión precoz, llegada al centro>24h y cirugía>7 días después de la LM. De 470 pacientes, 313 cumplieron los criterios del estudio; de ellos, 182 fueron operados en<24h y constituyeron la cohorte de cirugía precoz y 131 fueron operados con>24h de evolución y constituyeron la cohorte de cirugía tardía. Ambos grupos fueron seguidos prospectivamente durante 6 meses poslesión. Las medidas de resultados fueron un cambio ordinal en el grado ASIA, tasa de complicaciones y mortalidad. La conclusión fue que la descompresión precoz (<24h) en la LM traumática cervical puede realizarse de forma segura y está asociada con mejores resultados neurológicos (el 19,8% de los pacientes intervenidos precozmente mejoró al menos 2 grados en la escala ASIA frente al 8,8% de los intervenidos más tardíamente)37.
En definitiva, aunque no hay evidencia suficiente de que la descompresión precoz conlleve mejores resultados neurológicos tras una LM traumática, sí que parece demostrado que puede ser viable y clínicamente segura. Dado que en la LM traumática es una prioridad maximizar las posibilidades y el grado de recuperación39, actualmente se debería abogar por realizar tratamiento quirúrgico precoz (descompresión y fusión instrumentada) en función de la viabilidad y la disponibilidad de equipos quirúrgicos expertos en cada centro hospitalario.
Dolor y ansiedadEl paciente con LM aguda tiene requerimientos de analgesia y sedación durante su asistencia en la UCI o el centro de trauma, que se pueden considerar comunes a otros pacientes politraumatizados, pero con consideraciones particulares en su evolución y tratamiento.
El dolor que puede presentar el paciente con LM aguda tiene diversos orígenes y características, y dependiendo de estos, evolución y pronóstico. Su incidencia es muy variable según las series, pudiendo oscilar entre el 26 y el 96%40.
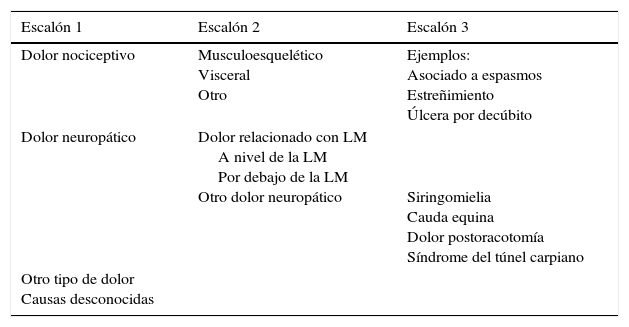
La International Association for the Study of Pain propone en su revisión más reciente 3 tipos principales de dolor asociado a la LM: nociceptivo, neuropático y un grupo como cajón de sastre41,42 (tabla 2). El dolor nociceptivo suele describirse como sordo, fijo y continuo, que empeora con el movimiento, mejora con el reposo y se localiza en zonas con sensibilidad conservada. El dolor neuropático se divide con respecto a la localización en «por arriba» (actualmente este tipo no se considera propio de la LM), «a la misma altura» o «por debajo» del nivel de lesión neurológica. Se describe como quemazón, presión, pinchazos, picor o corriente eléctrica, puede tener asociadas alodinia o hiperalgesia y se localiza en regiones con sensibilidad alterada43.
Clasificación del dolor relacionado con la lesión medular (International Spinal Cord Injury Pain)
| Escalón 1 | Escalón 2 | Escalón 3 |
|---|---|---|
| Dolor nociceptivo | Musculoesquelético Visceral Otro | Ejemplos: Asociado a espasmos Estreñimiento Úlcera por decúbito |
| Dolor neuropático | Dolor relacionado con LM A nivel de la LM Por debajo de la LM Otro dolor neuropático | Siringomielia Cauda equina Dolor postoracotomía Síndrome del túnel carpiano |
| Otro tipo de dolor Causas desconocidas |
Adaptada y traducida de Finnerup41, 2013.
El dolor agudo proveniente de las estructuras osteoarticulares lesionadas puede considerarse como nociceptivo en la clasificación International Association for the Study of Pain, y va a tener unas características comunes al de otros pacientes traumatizados; como tal va a aumentar con la movilización y será dependiente de los vectores de fuerzas aplicadas sobre el foco de la fractura.
Las estructuras neurales lesionadas son origen del llamado dolor neuropático. En su fisiopatología se implican cambios anatómicos en las estructuras nerviosas, procesos inflamatorios, hiperexcitabilidad neuronal –que activa la transmisión en las vías dolorosas– y activación simpática44. Este tipo de dolor puede clasificarse en 2 categorías: a la altura de la lesión y por debajo de la lesión. En el primero, cambios localizados en las neuronas del asta posterior de la médula generan impulsos transmitidos hacia las vías del dolor. Asimismo, la lesión o compresión de raíces también puede generar dolor lancinante, de distribución radicular o metamérica. En la fase aguda se encuentra con mayor frecuencia este dolor –a nivel de la lesión–, que puede persistir en el tiempo y cronificarse, siendo característica su aparición en las primeras semanas44,45. Por ello es importante su diagnóstico, asegurar la estabilización precoz de la fractura y valorar la necesidad de descompresión radicular.
Finalmente, el dolor neuropático infralesional es de aparición más tardía, pero puede generarse en cualquier momento durante el primer año de la LM40.
Así, en la estrategia de tratamiento del dolor de la fase aguda de LM, debe realizarse una valoración del tipo de dolor que presenta el paciente durante su evolución desde el ingreso.
El dolor nociceptivo debe responder a protocolos habituales: paracetamol, opioides y antiinflamatorios46.
En el tratamiento del dolor neuropático, si bien existen pocas referencias sobre su inicio en la fase aguda, se han empleado dentro del arsenal farmacológico anticonvulsivantes, antidepresivos tricíclicos, bloqueantes de los canales de sodio y opioides, entre otros47. Según las recomendaciones de la International Association for the Study of Pain y revisiones relacionadas, la pregabalina48 se sitúa como primera línea –siendo el único fármaco reconocido para el tratamiento del dolor neuropático de la LM40–, asociándose a tramadol49, antidepresivos tricíclicos e inhibidores de la recaptación de serotonina –duloxetina50 como estrategia a largo plazo–, y los opioides51 como analgesia mayor en fase aguda, con la recomendación de intentar limitar en el tiempo la administración de estos.
Así, es frecuente en la práctica clínica habitual encontrar la asociación de paracetamol, opioides –morfina– y gabapentina52, recomendándose actualmente en lugar de esta la pregabalina, llegando a precisar dosis altas (>300mg al día) al cabo de varias semanas de tratamiento.
La ansiedad en el paciente politraumatizado es un factor conocido que puede requerir sedación para asegurar el bienestar y la seguridad del paciente, a la vez que posibilita una evaluación neurológica frecuente. La situación del paciente con LMA supone una crisis en que se solapan el dolor, la privación sensorial, la confusión, la ansiedad y el rechazo53. Así, es necesario un apoyo psicológico, la comunicación con el paciente y el tratamiento de los síntomas agudos.
Para la sedación inicial se recomienda la administración de opiáceos, que aseguran una analgesia potente, junto con benzodiazepinas –midazolam, lorazepam – y el anestésico propofol52. En el paciente que no precisa intubación se intentará disminuir su nivel de ansiedad por medio de una estrategia de sedación cooperativa, con propofol, midazolam, fentanilo. Sin embargo, en pacientes que precisan VM prolongada la sedación profunda va a ser necesaria en los primeros días, procurando utilizar fármacos de vida media corta en caso de precisar evaluaciones neurológicas frecuentes. La dexmedetomidina no debería utilizarse en LM cervicales y torácicas por su efecto simpaticolítico.
La prevalencia de dolor, ansiedad y depresión en la fase aguda de la LM es elevada. El primero puede representar cifras del 77%, y puede existir confluencia con depresión en un 22 a un 35%54. La alta prevalencia de dolor interfiere en el tratamiento inicial de rehabilitación, y hasta un 47% de los pacientes presentan dolor en varias localizaciones45, que en un 30 a un 42% es calificado como moderado-severo. Sin embargo, la intensidad del dolor no es por sí misma un factor determinante en la concurrencia de depresión en la evolución del lesionado medular.
La evaluación y el tratamiento del dolor crónico en la LM es uno de los puntos clave en el abordaje integral del lesionado medular, y que va a afectar de forma importante a su calidad de vida futura55.
Prevención secundariaTras la LM, la función respiratoria y cardíaca requiere especial atención. Sin embargo, todos los sistemas del organismo se ven afectados y la prevención y el diagnóstico precoz de las complicaciones derivadas forman parte del tratamiento integral de estos pacientes.
Enfermedad tromboembólica venosaLos pacientes con LM aguda tienen un mayor riesgo de enfermedad tromboembólica venosa comparado con otros pacientes con trauma severo56. Esto se debe a la presencia simultánea de estasis venosa, un estado transitorio de hipercoagulabilidad y lesión de la íntima. Utilizando test de cribado la trombosis venosa profunda silente se podría detectar en hasta un 62% de los pacientes57. La generalización en el uso de tromboprofilaxis se postula como la responsable de la disminución de las muertes por tromboembolismo pulmonar (de un 8,5% en los años 1983-1985 a un 3,3% en 2014)58.
La enfermedad tromboembólica venosa es más frecuente en pacientes con paraplejía, lesiones completas ASIA A, fractura concomitante en las extremidades inferiores, fase aguda de la lesión (más frecuente en los 3 primeros meses), sin profilaxis o retraso en su inicio, tromboembolismo previo y trombofilia56,58.
La ecografía doppler, la pletismografía por impedancia y la flebografía son los métodos diagnósticos recomendados59,60. El diagnóstico clínico es poco fiable; el 65% de las trombosis venosas profundas pueden no presentar signos clínicos evidentes61. De forma similar, la determinación de dímeros-D en la fase aguda de la LM no es útil y no se recomienda; puede tener un papel de cribado en la fase de rehabilitación, ya que su valor predictivo negativo es alto62. La flebografía ha sido considerada el mejor test diagnóstico, pero es un método invasivo y no exento de complicaciones. La ecografía doppler se puede realizar a pie de cama, es menos invasiva y más barata que la flebografía, por lo que es el método más recomendado actualmente para el diagnóstico de trombosis venosa profunda en pacientes con LM. Si la ecografía doppler es negativa y la sospecha clínica alta, se realizará flebografía.
La profilaxis es obligatoria y debe iniciarse, si no está contraindicada, en las primeras 72h tras la LM58,60,63. Se recomienda la utilización de heparinas de bajo peso molecular durante 8-12 semanas58–60,63. Movilizaciones de los miembros inferiores y métodos mecánicos como dispositivos de compresión secuencial o medias elásticas se pueden utilizar junto con las heparinas de bajo peso molecular58,61,63,64. Los filtros en la vena cava inferior no se recomiendan como medida profiláctica rutinaria58,59.
Alteración gastrointestinalLa disfunción del sistema gastrointestinal es una consecuencia común de la LM. La gastroparesia y el íleo paralítico desarrollados en las primeras 24-48h se deben a la pérdida de la actividad simpática y parasimpática durante la fase de shock espinal, y generalmente se resuelve en 2-3 días. Cursa con distensión abdominal que puede empeorar la función respiratoria en pacientes con LM cervical o torácica alta. El tratamiento consiste en mantener al paciente en dieta absoluta y en la colocación de una sonda nasogástrica abierta hasta que retorne la actividad intestinal63. La utilización de metoclopramida, neostigmina o eritromicina puede ser efectiva.
La disfagia, con el consiguiente riesgo de aspiración, está presente en el 16-41% de los pacientes con tetraplejía65. Son factores de riesgo la presencia de traqueostomía, ortesis cervicales, cirugía cervical anterior y TCE concomitante, entre otros. Se debe realizar una evaluación de la deglución antes del inicio de la alimentación oral.
El abdomen agudo, aunque poco frecuente, es difícil de detectar en los pacientes con LM. Signos como dolor, rigidez o defensa abdominal suelen estar ausentes, fundamentalmente en LM altas. La hemorragia y la perforación intestinal, la colecistitis y la pancreatitis son causas frecuentes66–68. La LM, en particular la cervical, confiere un alto riesgo de úlceras de estrés69. Se recomienda inicio precoz de soporte nutricional y profilaxis con bloqueantes H2 o inhibidores de la bomba de protones durante 4 semanas63,68. Su uso prolongado puede incrementar el riesgo de infección intestinal por Clostridium difficile. La colelitiasis es más frecuente en pacientes con LM que en la población general70; se postula que la alteración de la inervación simpática ocasiona un deterioro de la motilidad de la vesícula, llevando a estasis de la bilis y formación de cálculos. La pancreatitis pude ser una condición infradiagnosticada en los pacientes con LM aguda. En un estudio de Pirolla et al. de 78 pacientes con LM aguda, la pancreatitis fue diagnosticada en el 11,5%, y una elevación en sangre de enzimas pancreáticas se detectó en el 37,1%, en más de dos tercios se acompaña de íleo adinámico67. La colecistitis y la pancreatitis deben incluirse en el diagnóstico diferencial del abdomen agudo en pacientes con LM.
El síndrome de la arteria mesentérica superior es poco frecuente, pero característico de la LM. Se manifiesta por distensión abdominal, dolor y vómitos recurrentes tras las comidas71.
Tan pronto como el paciente inicie alimentación enteral, se debe establecer un programa intestinal para conseguir evacuaciones periódicas. Generalmente incluye una combinación de laxantes orales y rectales.
Sistema urinarioEn el período inmediato después de la LM se pierde la actividad refleja del tracto urinario. Se produce retención urinaria, incluso en pacientes incompletos. La oliguria, posiblemente como resultado de la formación del tercer espacio, es frecuente en la fase precoz. La colocación de una sonda transuretral desde el inicio permite evitar la sobredistensión vesical y monitorizar la diuresis. Si el sondaje transuretral está contraindicado (trauma uretral), se colocará un catéter suprapúbico.
Puede aparecer priapismo inmediatamente o de forma precoz tras la LM y es indicativo de LM completa. Se caracteriza por ser de alto flujo(no isquémico) y se resuelve en pocas horas sin tratamiento específico; raramente requiere consulta urológica72.
En nuestra experiencia se desarrolla rabdomiolisis (CPK>500UI/L) en el 51,5% de los pacientes con LM aguda que requieren ingreso en la UCI en las primeras 48h tras la lesión. Aunque su pronóstico es bueno y no influye directamente en la mortalidad y la estancia media, es una variable a tener en cuenta para establecer un tratamiento correcto73.
El programa de reeducación vesical también se debe iniciar durante la fase aguda, aunque no tiene la misma urgencia que el programa intestinal. El vaciado vesical mediante sondajes intermitentes (inicialmente cada 4-6h) se asocia con menos complicaciones que la sonda permanente. Requiere ajuste de líquidos para mantener una diuresis inferior a 100ml/h, para que el volumen de los sondajes se mantenga en torno a 400ml y evitar la distensión vesical74. Es necesario que el paciente esté hemodinámicamente estable, con adecuada fluidificación de las secreciones respiratorias y, en general, que no precise aporte de líquidos intravenosos.
NutriciónTras la LM se produce una pérdida acelerada de nitrógeno con balance de nitrógeno negativo que se relaciona con la parálisis flácida y atrofia muscular por denervación por debajo de la lesión75. Esta pérdida es mayor cuanto más grave es la LM (tetraplejía, paraplejía alta y lesiones ASIA A) y se prolonga durante 2-4 semanas a pesar de soporte nutricional. El gasto energético en reposo es más bajo que el estimado, e intentar corregir la pérdida de nitrógeno incrementando el aporte calórico puede llevar a una sobrealimentación. La calorimetría indirecta es el método más fiable para medir el gasto energético y calcular las necesidades calóricas del paciente con LM63,76. Los niveles séricos bajos de proteínas y la malnutrición se asocian con una mayor mortalidad77.
La recomendación es iniciar la alimentación en las primeras 72h, aunque en un estudio piloto de Dvorak et al. en 2004 no se encontraron diferencias en el estado nutricional, la incidencia de infección, el tiempo de VM y la estancia media entre pacientes con inicio de alimentación precoz (<72h) frente a tardía (>120h)78.
No hay estudios en humanos sobre la influencia de las cifras de glucosa en el pronóstico de pacientes con LM aguda. Su influencia en otras poblaciones neurocríticas está actualmente en debate. En una revisión sistemática, Kramer et al. concluyen que el control estricto de la glucemia no parece influir en la mortalidad de los pacientes neurocríticos; incluso niveles en rango muy bajo se asociaron con un peor pronóstico neurológico, siendo más apropiado cifras intermedias79.
Úlceras por presiónLas úlceras por presión son prevenibles y las estrategias de prevención deben iniciarse en el momento del ingreso y continuar a lo largo de toda la hospitalización. Se desarrollan en zonas de prominencias óseas como resultado de la presión por las superficies de soporte. Factores que contribuyen a su desarrollo en los primeros días son la pérdida de sensibilidad, la inmovilidad, el traumatismo craneal y los dispositivos de inmovilización de columna, como compás de tracción craneal, collarines y tablas; también los yesos y férulas en caso de lesiones asociadas en las extremidades. Cualquier zona de prominencia ósea está en riesgo, especialmente occipucio, escápulas, sacro y cóccix, tobillos y talones; también el mentón, las orejas y las clavículas en los pacientes con collarines.
El paciente debe ser liberado de los dispositivos de inmovilización espinal a su llegada al Servicio de Urgencias. En ocasiones se mantienen en la tabla durante largos períodos de tiempo, hasta completar los estudios radiológicos, con el consiguiente riesgo de desarrollo de lesiones subdérmicas que pueden aparecer a partir de la primera hora de presión mantenida80.
La presencia de lesiones traumáticas en la columna obliga a la inmovilización en cama y la utilización de compás o collarín hasta que se realiza un tratamiento quirúrgico definitivo. La colocación de bloques de almohadas para la liberación de las zonas de riesgo (talones, sacro, escápulas) y los cambios de posición del paciente cada 2-3h son medidas preventivas esenciales. Si se dispone de camas especiales que permiten cambios de posición sin mover al paciente, facilitan la tarea y proporcionan menos movilidad a la columna. En cada reposición se debe inspeccionar la piel para detectar precozmente el desarrollo de lesiones. Igualmente, se debe realizar revisión y limpieza diaria de las zonas de inserción de los pines (tracción craneal, halo) y de la piel debajo de los collarines. Se recomienda también la valoración periódica del estado nutricional63.
Conflicto de interesesNo hay conflicto de intereses por parte de ninguno de los autores.