En los pacientes con meningitis aguda bacteriana, el empleo precoz de dexametasona como coadyuvante del tratamiento antibiótico disminuye la muerte o discapacidad en un 10%, sin aumentar el riesgo de efectos adversos.
Artículo: De Gans J, van de Beek D, for the European Dexamethasone in Adulthood Bacterial Meningitis Study Investigators. Dexamethasone in adults with bacterial meningitis. N Engl J Med 2002;347:1549-56.
Antecedentes: la mortalidad y la discapacidad de los enfermos con meningitis bacteriana tratados adecuadamente con antibióticos continúa siendo elevada. Estudios experimentales han demostrado que la lisis bacteriana induce una inflamación del espacio subaracnoideo que puede contribuir a un desenlace desfavorable. Esta inflamación puede reducirse con la administración de dexametasona.
Un metaanálisisis sobre los ensayos clínicos que han evaluado la eficacia de la dexametasona en niños con meningitis bacteriana1 mostró que la mortalidad global se reducía (OR = 0,60; IC del 95%, 0,36-1,00) y que la pérdida de audición sólo disminuía en los enfermos con meningitis causadas por Haemophilus influenzae tipo b (OR = 0,44; IC del 95%, 0,21-0,94) y no en los enfermos con meningitis causadas por Streptococcus pneumoniae (OR = 0,80; IC del 95%, 0,33-1,95).
Otro metaanálisis con un objetivo similar pero sin limitar la edad de los enfermos2 concluyó sin poder establecer ninguna recomendación, dada la limitada calidad de la mayor parte de los estudios.
Objetivo: establecer la eficacia y seguridad del tratamiento con dexametasona, administrado de forma precoz, asociado al tratamiento antibiótico en la meningitis bacteriana aguda en adultos.
Diseño: ensayo clínico con asignación aleatoria, controlado con placebo.
Lugar: centros en Europa (Holanda, Alemania, Dinamarca y Austria).
Período de estudio: junio de 1993 a diciembre de 2001.
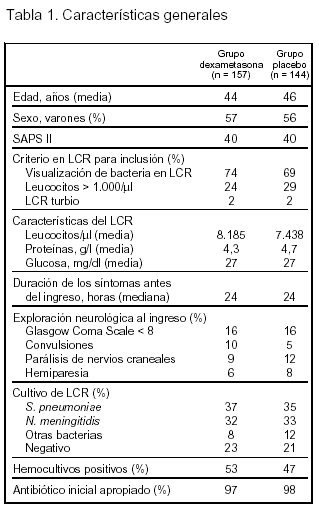
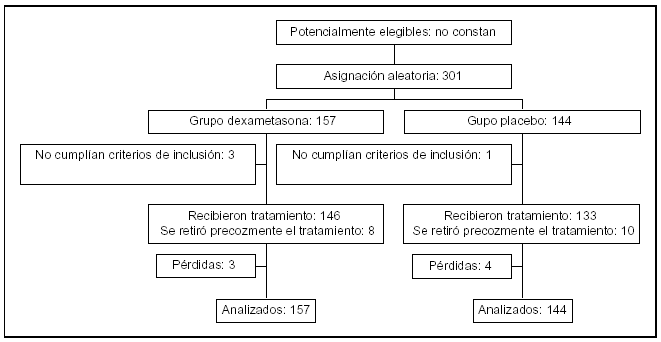
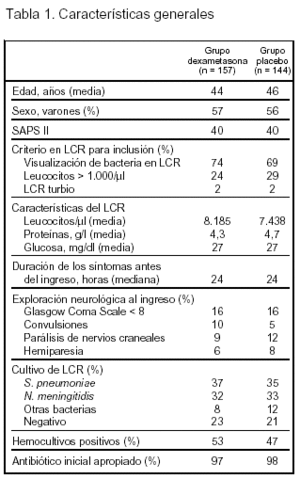
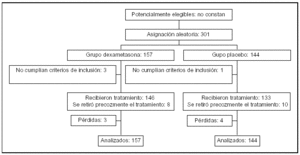
Pacientes (tabla 1 y fig. 1)
Figura 1.
Criterios de inclusión: 1. Edad > 16 años. 2. Sospecha clínica de meningitis. 3. Líquido cefalorraquídeo de aspecto turbio y/o con presencia de bacterias en la tinción de Gram y/o con recuento leucocitario > 1.000/μl.
Criterios de exclusión: 1. Historia de hipersensibilidad a antibióticos betalactámicos o corticoides. 2. Embarazo. 3. Shunt de líquido cefalorraquídeo. 4. tratamiento sistémico con antibióticos en las 48 h previas. 5. Historia de tuberculosis o infección fúngica activas. 6. Historia reciente de traumatismo craneal, neurocirugía o úlcera péptica. 7. Inclusión en otro ensayo clínico.
Intervenciones que se comparan:
Grupo dexametasona: 10 mg de dexametasona cada 6 h durante 4 días.
Grupo placebo: indistinguible de la dexametasona.
La medicación de estudio se administró 15-20 min antes de la administración parenteral de antibióticos. Tras un análisis intermedio con 150 enfermos se modificó el protocolo, de modo que se permitió la administración conjunta del tratamiento antibiótico con la medicación de estudio.
El tratamiento antibiótico inicial fue amoxicilina (2 g/4 h) durante 7-10 días. Este tratamiento inicial se modificaba de acuerdo con los resultados de la tinción de Gram y del cultivo del LCR. Tras el análisis intermedio también se realizó un cambio en el protocolo que permitía sustituir la amoxicilina por otro antibiótico, según las recomendaciones de cada UCI.
Asignación aleatoria: sí, oculta. Estratificada para cada centro.
Enmascaramiento: sí.
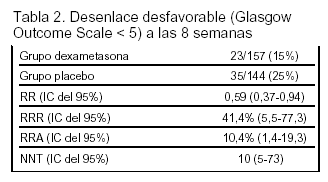
Desenlaces principales: desenlace desfavorable estimado por una puntuación de la Glasgow Outcome Scale < 5 a las 8 semanas.
Los valores de la Glasgow Outcome Scale son: 1, muerte; 2, estado vegetativo persistente; 3, discapacidad grave (dependencia para las actividades diarias); 4, discapacidad moderada (capacidad para la vida independiente, pero no para volver al trabajo o a la escuela); 5, normalidad o leve discapacidad (capacidad para volver al trabajo o a la escuela).
Análisis por intención de tratar: sí.
Resultados principales: los resultados del desenlace principal se exponen en la tabla 2.
La mortalidad a las 8 semanas fue del 7% en el grupo dexametasona frente al 15% en el grupo control (RR = 0,48; IC del 95%, 0,24-0,96).
En un análisis por subrupos de acuerdo con el microorganismo causal, el desenlace desfavorable fue:
S. pneumoniae: 26% del grupo dexametasona y 52% del grupo control (RR = 0,50; IC del 95%, 0,30-0,83).
No S. pneumoniae: 8% del grupo dexametasona y 11% del grupo control (RR = 0,76; IC del 95%, 0,31-1,84).
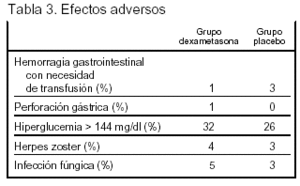
Los efectos adversos están expresados en la tabla 3.
Información sobre costes: no consta.
Financiación del estudio: beca de NV Organon, que también aportó la medicación del estudio.
Se refiere en el estudio que éste fue diseñado, realizado y analizado de forma independiente.