El control estricto de la glucemia en enfermos críticos con patología médica no disminuye significativamente la mortalidad excepto en el grupo tratado ≥ 3 días.
In medical critically ill patients the intensive insulin therapy compared with conventional control of glycemia does not reduce mortality except for the subgroup of patients treated for ≥3 days.
Artículo: Van den Berghe G, Wilmer A, Hermans G, Meersseman W, Wouters PJ, Milants I, et al. Intensive insulin therapy in the medical ICU. N Engl J Med. 2006; 354:449- 61.
Antecedentes: el control estricto de la glucemia en enfermos críticos con patología quirúrgica se asoció, en un ensayo clínico1, con una reducción de la mortalidad de 11% a 7%. En el análisis de los subgrupos la reducción fue más significativa en los enfermos con una estancia mayor de 3 días (de 21 a 14%) y en los de estancia mayor de cinco días (26 a 17%). Estos hallazgos supusieron la inmediata incorporación de esta estrategia en la práctica clínica diaria a pesar de algunas limitaciones del estudio: mortalidad relativamente alta en relación a la gravedad en el grupo control, un porcentaje elevado de enfermos con nutrición parenteral y una preponderancia de enfermos en el postoperatorio de una cirugía cardíaca y haber sido realizado en un solo centro.
Objetivo: evaluar el efecto del control estricto de la glucemia sobre la mortalidad en enfermos críticos con patología médica y una estancia esperada ≥ 3 días.
Diseño: ensayo clínico con asignación aleatoria.
Lugar: una unidad de cuidados intensivos médica de Bélgica.
Período de estudio: marzo de 2002 a mayo de 2005.
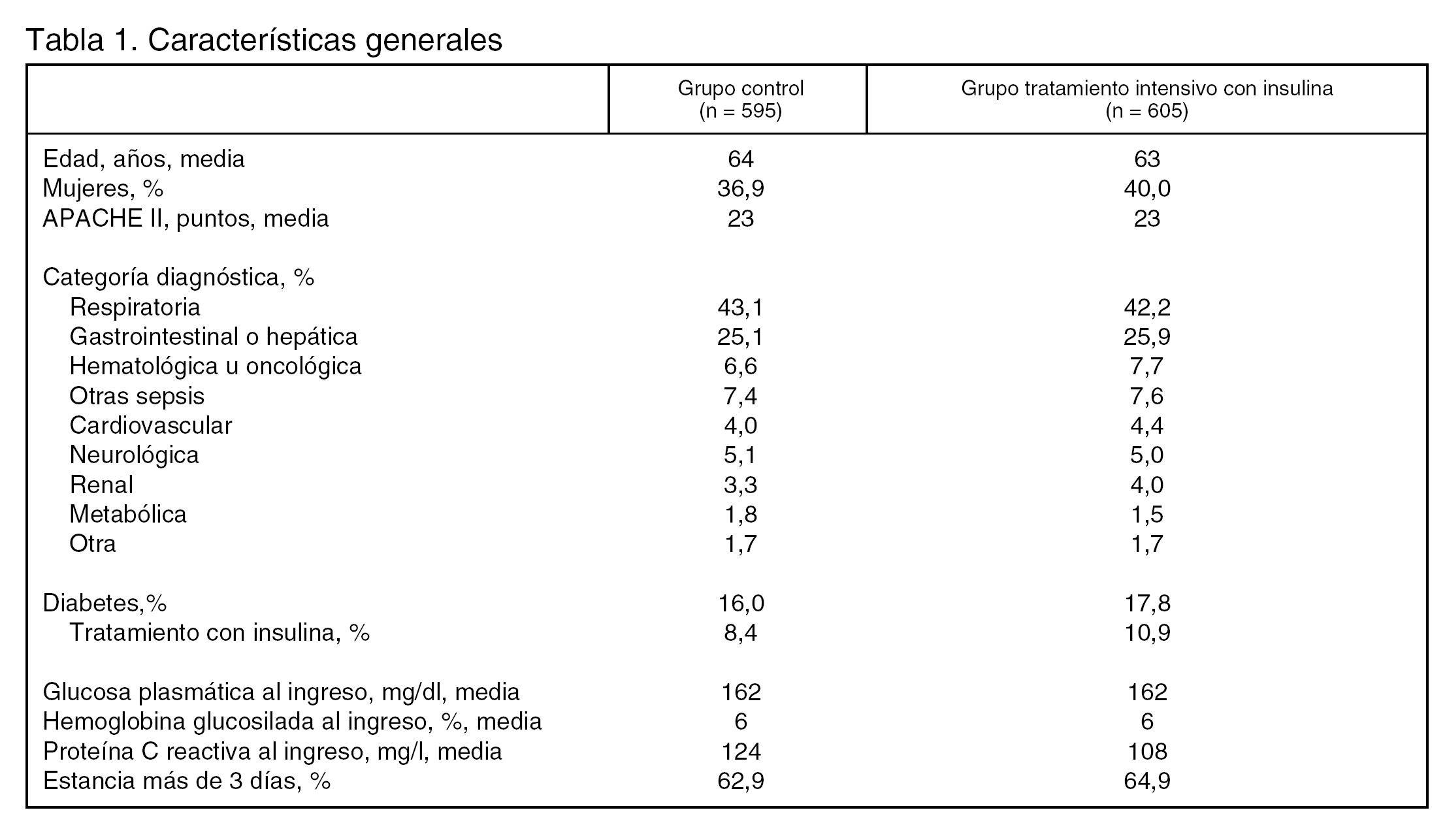
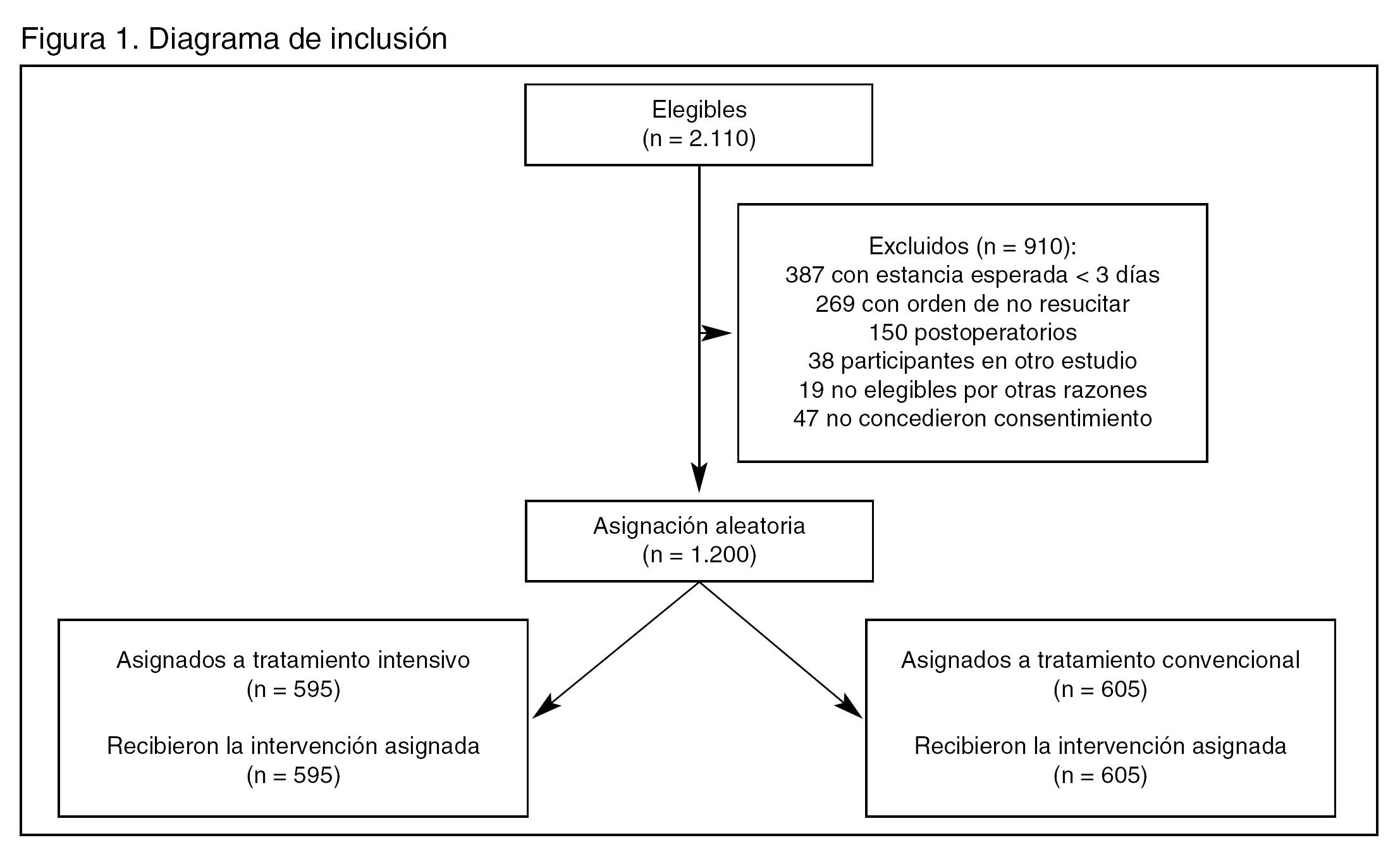
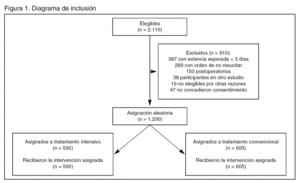
Pacientes (tabla 1 y figura 1):
Figura 1. Diagrama de inclusión
Criterios de inclusión: pacientes adultos con patología médica y con una estancia esperada mayor de 3 días.
Criterios de exclusión:1. Pacientes quirúrgicos; 2. Pacientes médicos que estuvieran con dieta oral ya que se supone que estos enfermos van a estar menos de 3 días; 3. Pacientes con orden de no resucitación.
Intervenciones que se comparan:
Grupo tratamiento intensivo: cuando la glucemia fue mayor de 110 mg/dl se inició una perfusión de insulina para mantener una glucemia entre 80 y 110 mg/dl. La dosis máxima de insulina por hora permitida fue 50 UI/h.
Grupo control: cuando la glucemia fue mayor de 215 mg/dl se inició una perfusión
de insulina para mantener una glucemia entre 180 y 200 mg/dl.
La dosis de insulina en los dos grupos se ajustó según los niveles de glucosa en sangre total medidos, en intervalos de 1 a 4 horas, en muestras arteriales o capilares mediante un glucómetro.
La nutrición enteral se ajustó con el objetivo de aportar un total de 22 a 30 kcal/kg en 24 horas.
Asignación aleatoria: sí, estratificada por
9 categorías diagnósticas.
Enmascaramiento: no.
Fueron ciegos a la asignación aleatoria los investigadores encargados de interpretar los hemocultivos y la causa clínica de la muerte en la UCI y los médicos de las salas de hospitalización donde se traslada a los enfermos.
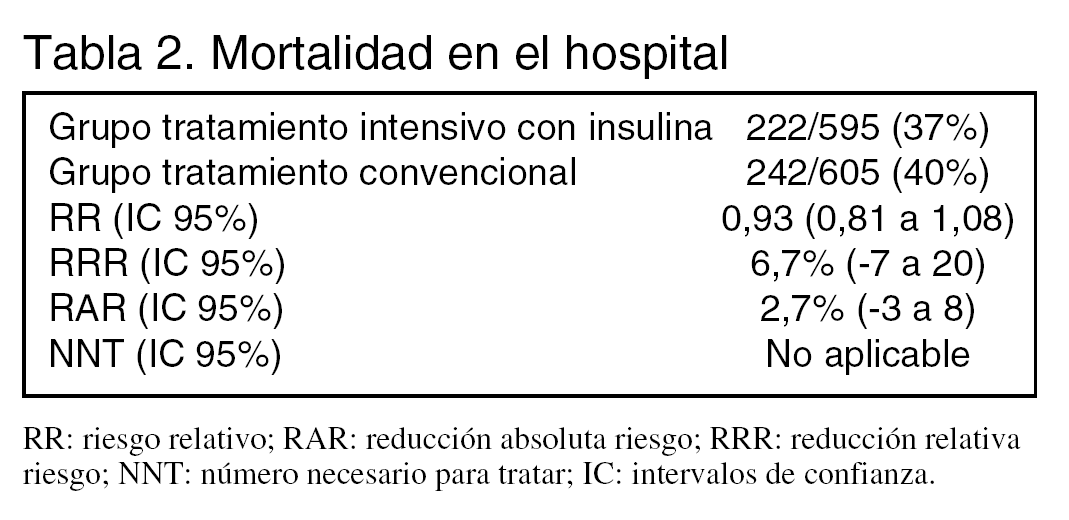
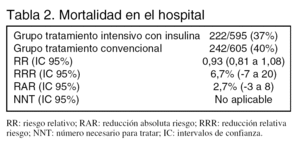
Desenlaces principales: mortalidad en el hospital.
Análisis por intención de tratar: sí.
Resultados principales (tabla 2):
El tamaño muestral calculado fue 1.200 pacientes con estancia ≥ 3 días. Al final se reclutaron 1.200 enfermos, de los que sólo 787 (64%) tuvieron una estancia ≥ 3 días.
La mortalidad hospitalaria en el subgrupo con una estancia ≥ 3 días fue significativamente menor en el grupo de tratamiento intensivo: 43% frente a 52,5% (RR: 0,78; IC: 95%: 0,67 a 0,90). Por el contrario en el grupo con estancia < 3 días la mortalidad en el grupo con tratamiento intensivo fue 26,8% frente a 18,8% en el grupo control (RR: 1,43; IC 95%: 1,00 a 2,03).
La incidencia de hipoglucemia (glucemia ≤ 40 mg/dl) fue 19% en el grupo con tratamiento intensivo y 3% en el grupo control.
Información sobre costes: no consta.
Financiación del estudio: becas de la fundación belga para la investigación científica, del consejo de investigación de la Universidad de Leuven y de la fundación belga para la investigación en cardiopatías congénitas.
Conflicto de intereses: dos de los autores reciben becas de investigación de la industria farmacéutica (Novo Nordisk y Servier).
Conclusiones de los autores: el tratamiento intensivo con insulina no disminuye significativamente la mortalidad de los pacientes críticos con patología médica. La mortalidad disminuye en pacientes que son tratados durante tres o más días, pero esta población no puede identificarse antes de iniciar el tratamiento.
Conclusiones de los revisores: la reducción de la mortalidad encontrada en este estudio sólo se expresa, al igual que en el estudio previo realizado por los mismos autores en pacientes quirúrgicos1, en los enfermos con estancia en UCI ≥ 3 días en los enfermos médicos. Pero a diferencia del estudioen los enfermos quirúrgicos en los que la mortalidad era similar en ambos grupos cuando la estancia en UCI fue < 3 días, en este ensayo clínico se ha encontrado una tendencia al aumento de la mortalidad en los enfermos con estancias menores de 3 días. Este hecho, además de no tener una explicación biológica consistente, plantea dudas sobre la estrategia que se debe seguir para el control de la glucemia durante los primeros días de estancia en UCI, ya que no existen criterios que permitan predecir qué enfermos tendrán estancias mayores o menores de 3 días. Algunos autores han sugerido que durante los primeros 3 primeros días de tratamiento insulínico el objetivo terapéutico debe ser mantener glucemia en 150 mg/dl2. Pero esta estrategia precisa ser evaluada. Estos resultados no han sido replicados en otros ensayos. En un ensayo clínico multicéntrico sobre 488 enfermos con sepsis grave o shock séptico3 la estrategia de control estricto de la normoglucemia se asoció a una alta tasa de hipoglucemia, 12,1% frente al 2,1% en el grupo control. Esta incidencia fue considerada inaceptablemente alta y motivó la suspensión del estudio. En él tampoco se mostró ningún beneficio sobre la mortalidad a los 28 días (21,9 frente al 21,6%), ni a los 90 días (32,8 frente al 29,5%). Los resultados de los estudios realizados por estos autores han abierto un debate sobre la eficacia y aplicabilidad del control de la glucemia en límites normales en los enfermos críticos. Varios ensayos clínicos multicéntricos, como el NICE-SUGAR4 o el Glucontrol5, que se están realizando en la actualidad, contribuirán a clarificar el debate. En ellos se comparan en enfermos críticos una estrategia de normoglucemia (60 a 110 mg/dl) frente a otra de control de glucemia en valores entre 140 y 180 mg/dl.