El «National Coordinating Council for Medication Error reporting and Prevention» (https://www.nccmerp.org/about-medication-errors[actualizado el 16 de noviembre de 2022]) define como error de medicación «cualquier incidente prevenible que pueda causar daño al paciente o dé lugar a una utilización inapropiada de los medicamentos, cuando éstos están bajo el control de los profesionales sanitarios o del paciente o consumidor».
Las Unidades de Cuidados Intensivos (UCI) son unidades especialmente vulnerables a los errores de medicación debido al elevado número de fármacos que reciben los pacientes (sobre todo, medicamentos de alto riesgo), los cuales se administran mayoritariamente de manera intravenosa, precisando el cálculo de velocidades de infusión. Además, los pacientes ingresados en estas unidades presentan con frecuencia fallos orgánicos asociados (sobre todo, renal y hepático) y/o alteraciones de la fármacocinética y de la fármacodinámica debidos a la gravedad de la enfermedad de base; y la mayoría de ellos no pueden colaborar en su detección y/o prevención al estar sedados1.
Únicamente existen 3 estudios que describan los errores de medicación en las UCI en España2–4. Por ello nos planteamos estudiar retrospectivamente todos los errores de medicación ocurridos en pacientes ingresados en la UCI notificados al sistema CISEMadrid (ver material suplementario), durante 37 meses en una UCI médico-quirúrgica de 18 camas de adultos en un hospital universitario de nivel 2 en España; recogiéndose el fármaco implicado, el tipo de error de medicación, las consecuencias para el paciente y el turno en el que ocurrió. El estudio fue aprobado por el Comité de Etica de la Investigación del hospital el 30 de mayo de 2023 (código interno OE 41/2023).
Se notificaron 276 errores de medicación en la UCI. De ellos, 6 habían ocurrido previo al ingreso en UCI por lo que no se incluyeron en el estudio, 1 no era realmente un error y en 23 se comunicaron 2 tipos de error. Así, finalmente se incluyeron 294 errores.
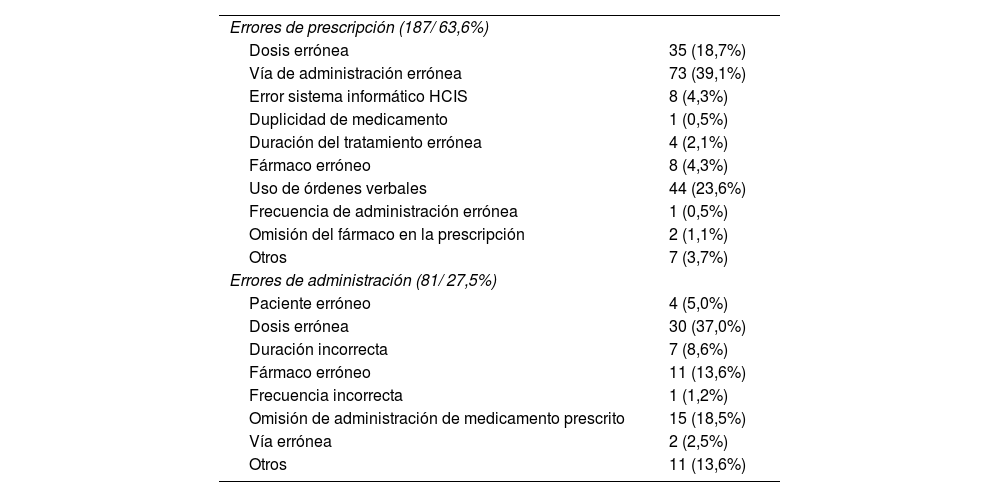
Los errores de prescripción (63,6%) fueron los más frecuentes, seguidos de los de administración (27,5%) (tabla 1). Datos similares a los reportados por otros autores2,3,5–7. En hospitales que no disponen de un programa informatizado de prescripción, los errores de transcripción son los más frecuentemente observados7,8.
Errores de prescripción y administración notificados
| Errores de prescripción (187/ 63,6%) | |
| Dosis errónea | 35 (18,7%) |
| Vía de administración errónea | 73 (39,1%) |
| Error sistema informático HCIS | 8 (4,3%) |
| Duplicidad de medicamento | 1 (0,5%) |
| Duración del tratamiento errónea | 4 (2,1%) |
| Fármaco erróneo | 8 (4,3%) |
| Uso de órdenes verbales | 44 (23,6%) |
| Frecuencia de administración errónea | 1 (0,5%) |
| Omisión del fármaco en la prescripción | 2 (1,1%) |
| Otros | 7 (3,7%) |
| Errores de administración (81/ 27,5%) | |
| Paciente erróneo | 4 (5,0%) |
| Dosis errónea | 30 (37,0%) |
| Duración incorrecta | 7 (8,6%) |
| Fármaco erróneo | 11 (13,6%) |
| Frecuencia incorrecta | 1 (1,2%) |
| Omisión de administración de medicamento prescrito | 15 (18,5%) |
| Vía errónea | 2 (2,5%) |
| Otros | 11 (13,6%) |
A diferencia de otros autores donde el error de prescripción más frecuente estaba relacionado con la falta de una orden de prescripción completa escrita3,4,7, con errores en la dosis6 o con la omisión de fármacos9; encontramos que la selección errónea de la vía de administración (39,1%) era el error de prescripción más frecuente (por ejemplo, prescripción de administración por vía oral a pacientes intubados de manera oro-traqueal). Probablemente debidos al uso de un programa de prescripción electrónico no específico de UCI que impide prescribir si no se han completado todos los campos de la prescripción, pero con prescripciones predefinidas para todo el hospital que no se revisaban ni ajustaban al paciente crítico.
Los errores relacionados con el uso de órdenes verbales (23,6%), fueron debidos a prescripciones mal definidas o confusas o a la no prescripción posterior de la orden verbal tal y como indica el protocolo de órdenes verbales de nuestro hospital.
Como en estudios previos6,7, encontramos que los errores de administración más frecuentes tenían relación con administración de dosis erróneas (37,0%), seguidos de los errores relacionados con omisión de administración de medicamentos prescritos (18,5%) (tabla 1). La mayoría de ellos se relacionaron con la falta de formación en el programa de prescripción electrónico del hospital.
Una revisión sistemática publicada recientemente10, que analiza los errores de prescripción en relación al uso de sistemas de prescripción electrónicos, refieren una tasa de error mediana del 26,1%, sobre todo relacionada con errores en la selección del fármaco y de la dosis; planteando la posibilidad de que estos programas, a pesar de que en estudios iniciales parecían mejorar la seguridad del paciente en relación a errores de prescripción pueden generar otros nuevos (por falta de formación en su uso, complejidad, fallos del sistema en sí, etc.), teniendo que separar y analizar los errores de medicación relacionados con la prescripción electrónica en errores debidos al programa y errores a pesar del programa.
En la tabla 2 se describen el resto de errores notificados.
Otros errores notificados
| Dispensación (11/3,7%) |
| Problemas con la dispensación de fármacos desde el Servicio de Farmacia: 4* |
| Errores en almacenaje de fármacos en la UCI (Omnicell): 4 |
| Medicación caducada en almacenaje de fármacos en la UCI: 2 |
| Desabastecimiento de fármacos: 1 |
| Registro de medicación administrada (7/2,4%) |
| Registro de administración duplicado y que no coincide: 5 |
| Error del programa informático que no permite el registro de administración: 2 |
| Preparación (2 / 0,7%) |
| Error etiquetado de medicación: 1 |
| Menor dosis por pérdida de medicación por purgado repetido del sistema de infusión: 1 |
| Monitorización (2/0,7%) |
| Error del programa informático que no cuenta bien los días de administración: 1 |
| No realización de controles de glucemia para ajuste de dosis de insulina: 1 |
| Otros (4 / 1,4%) |
| Envase similar: 1 |
| Administración de medicamento no prescrito: 1 |
| Fallo bomba de infusión: 1 |
| Acceso imposible a fármaco en almacén: 1 |
Los fármacos implicados con mayor frecuencia fueron la sueroterapia y aportes de iones (12,6%), los antiinfecciosos (12,2%), los fármacos sedantes (11,5%) y la insulina (7,5%) (tabla 1, material suplementario). En otros estudios los fármacos implicados con mayor frecuencia han sido los antibióticos4,7–10, los opiáceos5 o los fármacos cardiovasculares9.
De ellos, en 108 casos (36,7%) estaban relacionados con medicamentos de alto riesgo para hospitales según el Instituto para el Uso Seguro de los Medicamentos (https://www.ismp-espana.org/ficheros/Medicamentos%20alto%20riesgo%20-ISMP.pdf).
La mayoría de los errores notificados (79,6%) no tuvieron consecuencias en el paciente, similar a lo descrito en estudios previos, con tasas de incidentes sin daño descritas entre el 100% y el 68,5% de los incidentes notificados2,4,5,7,8.
Encontramos que la mayoría de los errores sucedieron durante el turno de mañana (43,2%), seguidos del turno de noche/guardia (22,4%). Si bien en la mañana es cuando se realizan mayor número de prescripciones, no existe ni la sobrecarga de trabajo ni el cansancio de la guardia.
Entre las limitaciones de nuestro estudio está el hecho de que solo analizamos los errores de medicación notificados al sistema CISEMadrid, lo cual no implica que sean todos los que realmente hayan ocurrido, ya que la infranotificación es un problema asociado a los sistemas de notificación debido a numerosas causas o barreras (como el aumento de la carga de trabajo, preocupación por la pérdida de reputación o posibles litigios, falta de conocimiento, no percepción del beneficio o miedo a medidas disciplinarias, entre otros)11. No conocemos la tasa de prevalencia, puesto que no medimos el número de prescripciones realizadas. Al estar realizado en un solo centro con unas determinadas características y un programa electrónico de prescripción específico, nuestras conclusiones pueden no ser generalizables a otros hospitales. Por el contrario, es de destacar que, a diferencia de estudios previos, los errores notificados que analizamos incluyen todos los tipos de error.
En conclusión, encontramos que los errores de medicación son frecuentes en nuestra UCI. Predominando los errores de prescripción; los cuales son, a priori, los más fáciles de corregir. En su mayoría no alcanzan o no producen daño al paciente, aunque no debemos menospreciarlos, de cara a mejorar la seguridad de nuestros pacientes.
FinanciaciónEste estudio no ha recibido financiación alguna para su realización.
Contribución de los autoresTodos los autores han contribuido de forma sustancial a la concepción y el diseño del estudio, a la adquisición de datos, análisis e interpretación de los mismos, a la elaboración del borrador del artículo y han aprobado la versión definitiva que se presenta.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A todas las personas implicadas en la seguridad del paciente, que han notificado los errores de medicación que analizamos.