INTRODUCCIÓN
La fibrilación auricular (FA) es la arritmia más frecuente en la práctica clínica. Su prevalencia se estima entre el 0,4 y el 1% de la población general y se incrementa proporcionalmente a la edad hasta presentarse en aproximadamente un 8% de los pacientes mayores de 80 años. La presencia de FA incrementa de dos a siete veces la probabilidad de presentar un accidente cerebro-vascular y duplica la tasa de mortalidad de los pacientes en ritmo sinusal1.
A pesar del tratamiento farmacológico disponible, la tasa de recurrencias de la FA persistente tras cardioversión eléctrica (CVE) o farmacológica continúa siendo muy elevada. La mayoría de las recurrencias acontecen en los primeros tres meses después de la cardioversión, con independencia del tratamiento antiarrítmico administrado2 y alcanzan valores en torno al 40% al año, y más del 60% a los 2 años3,4. Ante estos limitados resultados, se ha intensificado en los últimos años la investigación de nuevas estrategias diagnósticas y terapéuticas encaminadas a mejorar el manejo que inciden en otros aspectos relacionados con la fisiopatología de la FA.
Desde los primeros estudios realizados en pacientes sometidos a cirugía cardíaca5 la relación entre inflamación y FA ha suscitado un interés creciente. Los datos publicados en estudios recientes han demostrado que existe una elevación de marcadores inflamatorios como la proteína C reactiva (PCR) y la interleucina-6 (IL-6) en los pacientes con FA6,7, y una asociación significativa entre los niveles de PCR y el éxito de la CVE en los pacientes con FA paroxística8. Sin embargo, la utilidad de los marcadores inflamatorios como predictor de recurrencia precoz o tardía resulta todavía incierta9-11 y variable en función del tipo de FA y el período de seguimiento realizado.
Nuestro objetivo con este estudio fue estudiar el estado inflamatorio en pacientes con FA persistente mediante la determinación de citocinas pro-inflamatorias (IL1-ß, IL-6 y factor de necrosis tumoral [FNT-α]) y PCR-ultrasensible (PCRu), analizar su relación con el éxito de la cardioversión y, por último, evaluar la influencia de dichos marcadores en la recurrencia de la FA a los 30 días de la CVE.
MATERIAL Y MÉTODOS
Se trata de un estudio observacional, prospectivo, no intervencionista, en el que se incluyeron de manera consecutiva 49 pacientes con FA en el periodo comprendido entre el 1 de mayo de 2002 hasta el 31 de enero de 200412,13. Los pacientes habían sido remitidos a la Unidad Coronaria desde la Sala o la consulta de Cardiología para ser sometidos a CVE electiva.
Los criterios de exclusión incluían la existencia de un proceso infeccioso activo, neoplasia, patología tiroidea, patología sistémica crónica, antecedente de síndrome coronario agudo en los tres meses previos y todas las circunstancias clínicas que contraindicaran la CVE. Respecto a las características de la FA, sólo se incluyeron pacientes con FA de duración superior a 7 días, en los que la cardioversión no había sido intentada con anterioridad y que corresponderían al grupo de FA persistente, atendiendo a los criterios de la AHA/ACC/ESC1. En el momento del procedimiento, los pacientes se encontraban en una condición clínica estable, en una clase funcional I-II de la NYHA, y correctamente anticoagulados (INR 2-3).
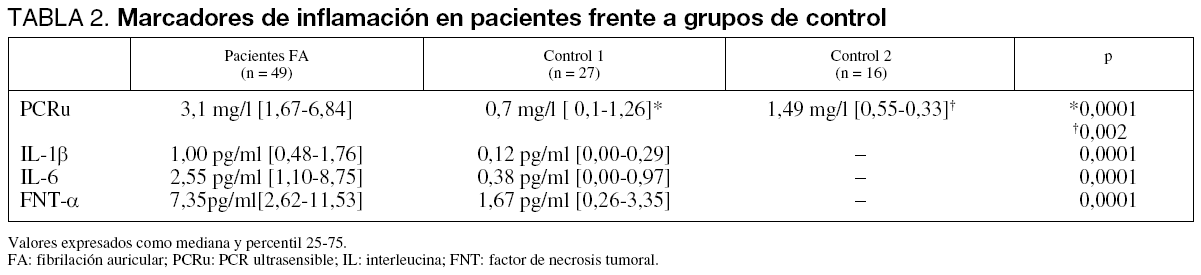
Las variables clínicas analizadas se recogieron de la historia clínica y las ecocardiográficas de estudios obtenidos en el mes previo. Inmediatamente antes de la CVE, se realizó un electrocardiograma (ECG) de 12 derivaciones, determinación de tensión arterial, canalización de vía periférica y extracción de muestras sanguíneas para la determinación del hemograma, estudio básico de coagulación y hormonas tiroideas. Asimismo se analizaron los siguientes marcadores inflamatorios: PCRu, IL-1ß, IL-6 y FNT-α.
Tras sedoanalgesia, se procedió a la CVE sincronizada, según nuestro protocolo habitual, con una energía monofásica inicial de 100 Julios con electrodos autoadhesivos en posición antero-apical, hasta un número máximo de 3 choques (energía máxima 360 Julios). El tratamiento antiarrítmico previo a la CVE se mantuvo en todos los pacientes después de la misma si no existían contraindicaciones. Los datos relativos a la CVE fueron registrados inicialmente y posteriormente reevaluados al mes con la realización de ECG y nueva extracción sanguínea para determinación de marcadores inflamatorios.
El consentimiento informado fue obtenido en todos los casos previamente a la CVE y el protocolo fue aprobado por el Comité ético hospitalario.
Se establecieron dos grupos de control. El grupo de control 1 estaba formado por 27 voluntarios sanos sin factores de riesgo cardiovascular conocidos. El grupo de control 2 lo integraban 16 pacientes en los que estaba programada una intervención oftalmológica y que, previamente a la misma, fueron emparejados por edad y sexo con los correspondientes a la FA en una relación 1:3. En el grupo 1 se determinaron los mismos marcadores inflamatorios que en los casos de fibrilación auricular, mientras que en el grupo 2, debido a razones técnicas, sólo pudo ser analizada la PCRu.
Marcadores inflamatorios
Las muestras de sangre se obtuvieron tras un ayuno de 12 horas en tubos secos, sin ningún tipo de anticoagulante. Antes de un periodo de media hora, las muestras se centrifugaron a 2.500 rpm durante 15 minutos.
Las determinaciones bioquímicas, incluyendo la PCRu, se realizaron en las primeras 24 horas. Para el resto de las determinaciones, es decir, para las IL (IL-1ß, IL-6 y FNT-α) se guardaron alícuotas congeladas a 80 ºC hasta el momento de su determinación.
La PCRu se midió por inmunonefelometría con anticuerpos monoclonales específicos de PCR humana por un método ultrasensible en un nefelómetro BNII de Dade Behring®. La sensibilidad de la prueba es de 0,16 mg/l, y los rangos de normalidad como reactante de fase aguda varían de 0 a 1,69 mg/l.
Las interleucinas 6 y 1ß y el FNT-α fueron determinadas por inmunoquimioluminiscencia en un Inmulite-1 de DPC. La sensibilidad para la detección de IL-6 es de 0,7 pg/ml, y los límites de la normalidad se sitúan entre 0-3,3 pg/ml (al 95% del intervalo de confianza).
Estadística
Se verificó si las variables analizadas seguían una distribución normal mediante la prueba de Kolmogorov-Smirnov. Aquellas variables que siguieron una distribución normal se describen como media ± desviación estándar, mientras que las que no se ajustaron a la misma se expresan como mediana y percentil 25-75. Para comparar las variables cualitativas se empleó la prueba de Chi cuadrado, mientras que las variables cuantitativas fueron cotejadas mediante pruebas no paramétricas (U de Mann-Whitney y prueba de Fisher para datos no apareados, y prueba de Wilcoxon para datos apareados). Se realizó un análisis multivariante mediante regresión logística según el método paso a paso hacia delante en las que se incluyeron las variables relacionadas en la literatura con el fracaso de la reversión y/o la recurrencia de la arritmia (edad, sexo, hipertensión arterial, tratamiento antiarrítmico previo, duración estimada de la FA, fracción de eyección, tamaño de aurícula izquierda), variables relacionadas con la CVE (signos vitales, número de choques utilizado) y aquellos marcadores inflamatorios que mostraron significación estadística en el análisis univariante.
La significación estadística se consideró para valores de p < 0,05.
RESULTADOS
Datos basales
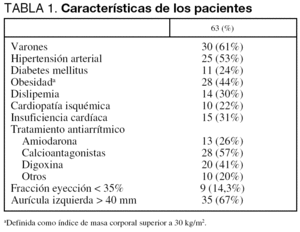
La edad media de los 49 pacientes incluidos en el estudio fue de 66 ± 10 años. Las características demográficas, clínicas y ecocardiográficas se muestran en la tabla 1.
La edad media del grupo control 1 fue de 44 ± 10 años, y 18 (66,7%) eran mujeres. En el grupo control 2, las características demográficas de los individuos reclutados no diferían significativamente de los pacientes con FA dado su emparejamiento en edad y sexo, ni tampoco los factores de riesgo cardiovascular (dato no reflejado en tabla).
Todos los marcadores inflamatorios analizados (PCRu, IL-1ß, IL6, FNT-α) estaban significativamente más elevados en los pacientes con FA que en el grupo de control 1. De igual modo, los valores de PCRu fueron estadísticamente superiores en los pacientes respecto a los controles emparejados en edad y sexo (tabla 2). La diferencia entre los niveles de PCRu entre ambos grupos de control no fue estadísticamente significativa.
Datos relacionados con la cardioversión
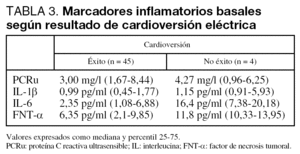
La CVE fue efectiva en la restauración del ritmo sinusal en 45 pacientes (92%). Los valores de los marcadores inflamatorios analizados en función del resultado de la CVE se muestran en la tabla 3.
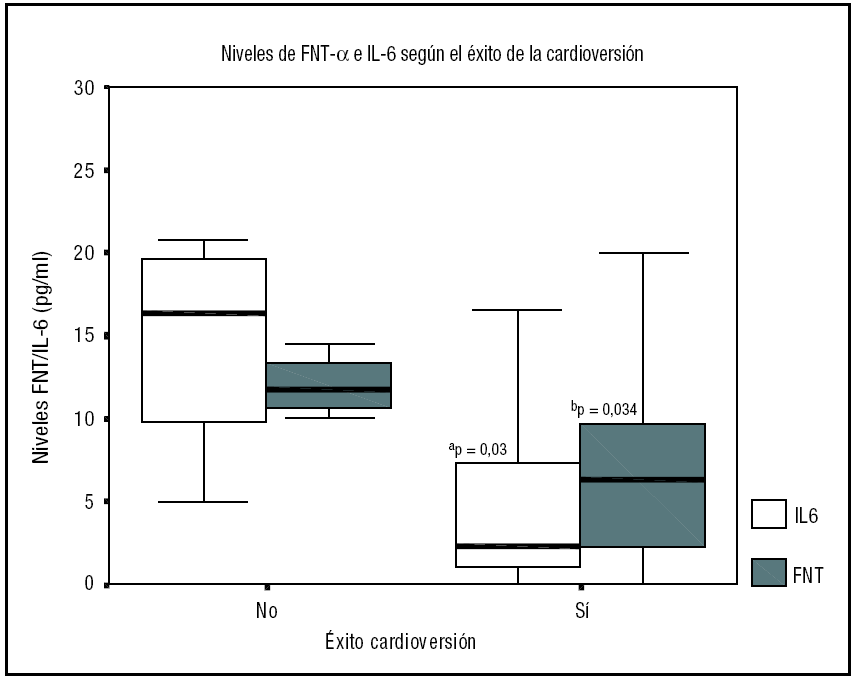
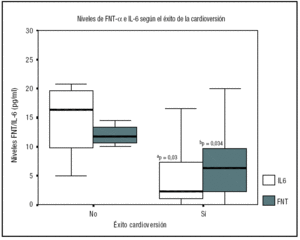
En aquellos pacientes en los que la CVE no fue efectiva, los niveles basales de IL-6 y FNT-α estaban significativamente más elevados respecto a los pacientes en los que fue posible la restauración del ritmo sinusal (fig. 1). Sin embargo, en el análisis multivariante tan sólo el tamaño aumentado de la aurícula izquierda se asoció significativamente al fallo de la CVE (p = 0,033). La incidencia de insuficiencia cardíaca, disfunción ventricular izquierda o cardiopatía isquémica no difería en ambos grupos ni tampoco el resto de variables clínicas y biomarcadores.
Figura 1. Niveles de IL-6 y FNT-αsegún el resultado de la cardioversión. La diferencia fue significativa entre ambos grupos para la IL-6 (ap = 0,03) y para el FNT-α(bp = 0,034). Valores expresados como mediana y percentil 25-75. CVE: cardioversión eléctrica; FA: fibrilación auricular; FNT-α: factor de necrosis tumoral alfa; IL: interleucina.
Marcadores inflamatorios a los 30 días después de la CVE
En el seguimiento al mes, solamente 16 pacientes (33%) permanecían en ritmo sinusal. Entre los pacientes que permanecieron en ritmo sinusal existía una tendencia, aunque en ningún caso significativa, al descenso de los marcadores de inflamación. Por el contrario, en los pacientes que volvieron a presentar FA se evidenció un incremento de los mismos, que sólo fue significativo en el caso del FNT-α (tabla 4).
En los pacientes que permanecieron en FA tras la CVE, no se apreciaron diferencias significativas entre los niveles basales de marcadores inflamatorios y los del seguimiento al mes (dato no reflejado en las tablas).
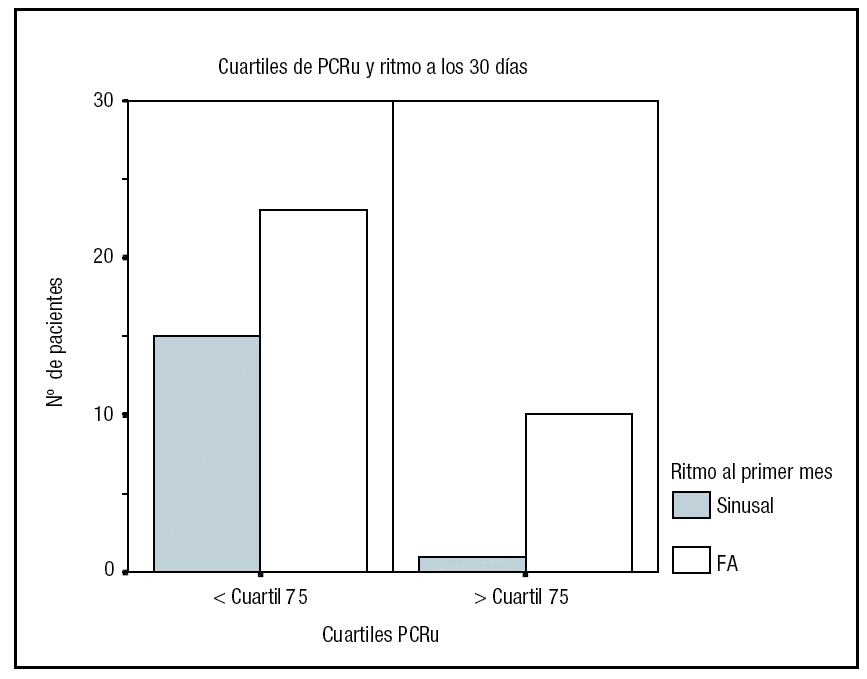
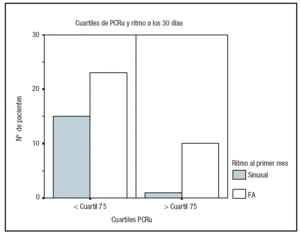
Ninguna de las variables clínicas, ecocardiográficas, o tratamiento antiarrítmico tras la CVE demostró tener influencia sobre la recidiva de FA a los 30 días. Sin embargo, los pacientes con niveles de PCRu situados por debajo del cuartil 75 tendían a estar preferentemente en ritmo sinusal (p = 0,06) (fig. 2). Esta tendencia no fue observada en el resto de los marcadores de inflamación.
Figura 2. Distribución de pacientes según el ritmo al mes y los cuartiles de PCR ultrasensible. Los pacientes con valores de PCR ultrasensible por encima del percentil 75 (6,84 mg/l) tendían a presentar fibrilación auricular al mes después de la cardioversión eléctrica (p = 0,06) al ser comparados con los pacientes con valores situados en percentiles inferiores. PCRu: PCR ultrasensible; FA: fibrilación auricular.
DISCUSIÓN
En los últimos años se ha demostrado una asociación entre FA e inflamación, pero todavía no existe una clara evidencia sobre los posibles mecanismos implicados, la contribución de la inflamación en la génesis o mantenimiento de la arritmia, y el papel de la misma como herramienta útil en la práctica diaria. Desde los primeros resultados de Chung et al6, el hecho de que los pacientes con mayor «carga arritmogénica» (duración de la FA) presentaran niveles más elevados de PCR sugería que la inflamación pudiera ser, en lugar de una causa determinante, una consecuencia de la arritmia. Según los resultados de Conway et al, cuanto mayor es la elevación de los marcadores inflamatorios, peor parece ser el pronóstico de las complicaciones cardiovasculares de la FA14, como reflejo de un mayor efecto de la inflamación sobre la activación endotelial15. Sin embargo, la elevación de la PCR también se aprecia en pacientes con «FA aislada», de corta duración y sin alteraciones cardíacas estructurales, donde la inflamación no se podría relacionar directamente con el efecto de la arritmia sobre el remodelado auricular. En consonancia con lo dicho se encuentran los resultados de un estudio epidemiológico16 que ha demostrado que los sujetos sanos con niveles más elevados de PCR tienen mayor probabilidad de desarrollar FA, independientemente de su edad y comorbilidad, lo que apoyaría el efecto pro-arritmogénico de la inflamación. Con estos resultados resulta difícil establecer si la elevación de PCR en pacientes con FA es una causa o una consecuencia de la arritmia.
Los resultados de nuestro estudio confirman que los pacientes con FA presentan un estado inflamatorio incrementado, reflejado en la elevación de PCRu, pero también de citoquinas pro-inflamatorias como son la IL-1ß, la IL6 y el FNT-α. Dicha elevación se aprecia tras haberlos comparado con voluntarios sanos, en primer término, y con un segundo grupo control con antecedentes de riesgo cardiovascular semejantes al grupo con FA, emparejados en edad y sexo. Dada la conocida elevación de marcadores inflamatorios como PCR e IL-6 en entidades cardiovasculares bien definidas (hipertensión17, cardiopatía isquémica crónica18) también presentes con frecuencia en pacientes con FA, el emparejamiento realizado nos parece de especial relevancia.
En un primer paso dentro de la secuencia de activación de la inflamación, estímulos vasculares y extravasculares inducen una elevación de FNT-αy IL-1ß, los cuales estimulan las células endoteliales entre otras para generar moléculas de adhesión, procoagulantes y otros mediadores celulares. Las citoquinas pro-inflamatorias estimulan la IL-6 para incrementar la producción hepática de otros reactantes de fase aguda, como la PCR que, en último término, produce la activación de la vía clásica del complemento y podría tener un papel directo como mediador inflamatorio sobre las células endoteliales19. La elevación de todos los componentes de la cadena de la inflamación en los pacientes con FA reflejaría la respuesta integrada del sistema desde su inicio ante un desencadenante, pero no permite interpretar la naturaleza del mismo. De entre todos los marcadores inflamatorios analizados, la PCR, cuantificada por métodos convencionales o ultrasensibles, ha sido ampliamente utilizada como marcador pronóstico en patología cardiovascular y es el más disponible en la práctica diaria, por lo que, en términos prácticos, podría ser el más útil en el estudio de los pacientes con FA.
La FA integra un conjunto heterogéneo de pacientes en los que la persistencia de la arritmia y los cambios estructurales secundarios al remodelado eléctrico pueden ser diferentes. La mayoría de los trabajos realizados con anterioridad se habían centrado en analizar pacientes con FA paroxística, y son pocos los que analizan la relación entre la inflamación y la FA de mayor duración. Conway et al9 presentan datos procedentes de pacientes con FA persistente, definida por una duración mayor de 6 semanas, con la limitación de no disponer de un estudio ecocardiográfico que permita evaluar anatomía y función cardíaca. En sus conclusiones, la PCR fue el único predictor independiente del éxito en la CVE, si bien es cierto que fue efectiva en la restauración del ritmo sinusal en un porcentaje significativamente inferior al nuestro (65% frente a 92%) y estaba en relación con una baja utilización de tratamiento antiarrítmico previo a la CVE. En nuestro trabajo, se constató una elevación significativa de los niveles basales de FNT-α e IL-6 en los pacientes en los que la CVE no fue efectiva respecto a los que sí lograron restaurar el ritmo sinusal, pero en el análisis multivariante sólo el tamaño aumentado de la aurícula izquierda se relacionaba con el éxito de la CVE. De cualquier modo, la escasa proporción de fracaso de la CVE en nuestro estudio, similar a la de otros registros españoles20,21, limitaría la interpretación de estos resultados.
Por otra parte, la utilidad de los biomarcadores en la predicción de la recidiva de la FA plantea todavía varios interrogantes abiertos a discusión. Watanabe et al8 analizan niveles de PCR en 106 pacientes con FA de duración superior a 1 día, previo a CVE o farmacológica, y concluye que los valores de PCR se relacionan con el mantenimiento en ritmo sinusal a los 70 días. En otro estudio realizado en 15 pacientes con FA paroxística tras cardioversión farmacológica22 los niveles elevados de PCRu, IL-6 y FNT-α tampoco demostraron tener valor predictivo en la recurrencia de la FA a las 2 semanas. Los trabajos publicados en pacientes con FA persistente muestran resultados dispares: mientras que en el mencionado trabajo de Conway et al9, la PCR no mostró significación en la predicción de la recidiva de la FA a los 2 meses, en el de Zarauza et al11 y Wazni et al23 se asocian valores de PCR por encima de 3 mg/dl o del percentil 50, respectivamente, con la recurrencia de la FA a los 30 ó 76 días. Sin embargo, en todos ellos el limitado poder de la muestra impide extraer conclusiones definitivas.
Los resultados obtenidos en nuestro estudio sugieren que parece existir una tendencia que correlaciona niveles más elevados de PCRu con la recidiva de la FA o, más bien, que hay poca probabilidad de permanecer en ritmo sinusal con niveles muy elevados de PCRu (cuartil superior). El interés práctico de disponer de un biomarcador que discerniera entre pacientes con alta probabilidad de recurrencia de la arritmia es innegable, y la estratificación de riesgo sería importante para encauzar la terapia y los recursos hacia los grupos con mayor beneficio24.
Se ha abierto una puerta al estudio de nuevas herramientas diagnósticas y terapéuticas que ayuden a mejorar el manejo de los pacientes con FA, en aspectos tales como la decisión de una actitud agresiva de la FA frente a una opción más conservadora. De igual modo, la investigación de estrategias y fármacos diferentes de los antiarrítmicos, como glucocorticoides25, estatinas26,27, inihibidores de la angiotensina28 o, incluso, vitaminas29 parece alentadora a la vista de los resultados y lógica, dada la múltiple implicación de diferentes mecanismos en la génesis y mantenimiento de la FA.
Limitaciones
Los resultados obtenidos en nuestro estudio están sujetos a ciertas limitaciones relativas al propio diseño del estudio. Los diferentes grupos de control utilizados podrían parecer, en un primer momento, una muestra heterogénea analizada por separado. Sin embargo, ya numerosos trabajos habían demostrado la diferencia significativa entre pacientes con FA y voluntarios sanos y nos pareció interesante el emparejamiento con pacientes en edad, sexo y, más importante, factores de riesgo cardiovascular. Hubiera sido más adecuado disponer en ellos de un estudio ecocardiográfico que podría haber evidenciado alteraciones estructurales ligadas a incrementos de PCR. A pesar de ello, nuestros resultados están en consonacia con los obtenidos en estudios epidemiológicos a largo plazo, en los que la inflamación se mostró un factor independiente predictor de desarrollo de FA.
Por otra parte, no pudo determinarse con exactitud el tamaño de la muestra necesario para valorar la influencia de los marcadores de inflamación en la recidiva de la FA, debido a la ausencia de referentes previos que la permitieran calcular. Los primeros estudios realizados6-9 utilizaron una muestra de población similar o ligeramente superior a la nuestra. A todo ello debe añadirse la alta frecuencia de recidiva al mes en nuestra muestra, superior a otros estudios11, que dificulta todavía más la valoración de un posible valor predictivo. El periodo de inclusión de los pacientes fue arbitrario, e influenciado por motivos técnicos en relación con los reactivos. Cabe la posibilidad de que al incrementar el número de casos, los resultados pudieran ser más concluyentes.
La falta de monitorización electrocardiográfica continua tras el periodo inmediato a la CVE limita la información referida a la recidiva precoz. A pesar de ello, resultaba muy interesante la reevaluación al mes dado que se incluirían con probabilidad el mayor número de recidivas y podría evaluarse la evolución en el tiempo de los biomarcadores con mayor fiabilidad.
Finalmente, y a pesar de que el mayor número de recidivas de la FA se produzca en un periodo similar al establecido en nuestro estudio, el seguimiento a los 6 meses de estos pacientes podría añadir nuevos datos acerca del valor predictivo de los marcadores de inflamación en la recurrencia de la FA.
CONCLUSIONES
Los pacientes con FA presentan un estado inflamatorio incrementado respecto a voluntarios sanos y a controles emparejados en edad, sexo y comorbilidad. En nuestro estudio, ningún biomarcador mostró influencia sobre el resultado de la CVE en el conjunto de los pacientes. Los niveles elevados de PCR ultrasensible tienden a asociarse con la recidiva de la FA persistente. A la vista de estos y otros resultados, debería analizarse con especial interés la utilidad de los marcadores inflamatorios como herramienta de ayuda en el mejor abordaje y manejo de la FA.
Declaración de conflicto de intereses
Los autores han declarado no tener ningún conflicto de intereses.
Correspondencia: Dra. E. Gómez Martínez / Dr. V. Valentín Segura
Unidad Coronaria.
Servicio de Medicina Intensiva.
Hospital Dr. Peset.
Avda. Gaspar Aguilar, 90.
46017 Valencia. España.
Correo electrónico: gomez_eva@gva.es
Manuscrito aceptado el 24-XI-2006.