EVOLUCION DE LA PARADA CARDIORRESPIRATORIA
Se considera "muerte súbita", lo que se conoce como parada cardiorrespiratoria (PCR), aquellas muertes inesperadas que ocurren de manera aguda, en un período breve, generalmente en minutos desde el inicio de los síntomas.
La supervivencia de una PCR extrahospitalaria puede oscilar entre 1,4% en Nueva York1 y un 38%2. En nuestro país, en la reciente tesis de Álvarez3 que revisa los resultados de 3.642 PCR en las que se inició reanimación cardiopulmonar (RCP) recogidas en publicaciones entre 1987 y 1999, la supervivencia al alta hospitalaria fue del 10,1% en PCR extrahospitalarias. Respecto a las PCR intrahospitalarias también hay una gran dispersión de los resultados, que oscilan entre el 0%4 y el 35%5 de supervivencia. Las causas de estas variaciones no se deben sólo a diferencias en el tratamiento de estos pacientes, sino a que se comparan poblaciones diferentes, PCR que ocurren en unidades muy distintas del hospital, etc., por lo que los resultados globales, sin estratificar, no nos permiten sacar conclusiones en muchas ocasiones. Ballew y Philbrick6 realizaron una excelente revisión de 68 publicaciones sobre las diferencias que existían en la forma de recoger las PCR intrahospitalarias y la inutilidad de comparar los datos globales. La única forma de comparar casuísticas es mediante un registro uniforme que permita homogeneizar las posibles variables que pueden darse en la RCP de las PCR, como los propuestos en los consensos de Utstein7,8.
Otra dificultad que se presenta al comparar estudios es la variable (end-point) a considerar para determinar que una determinada medida es beneficiosa o no; se han recomendado actuaciones terapéuticas sólo por conseguir que más pacientes con PCR ingresen con vida en el hospital aunque no haya diferencias en la supervivencia al alta hospitalaria9,10.
Pocos estudios analizan la recuperación funcional neurológica tras una PCR en los pacientes que son dados de alta del hospital, a pesar de que la recuperación de una buena función neurológica al alta se considera el patrón oro a conseguir con las maniobras de RCP11,12. En las Recomendaciones 2000, se analizaron 20 publicaciones valorables encontradas en una búsqueda en MEDLINE (1989-1999) que midieran la proporción de pacientes con PCR extrahospitalarias que eran dados de alta del hospital con buena o sólo moderada alteración de la función neurológica; en total fueron 25.805 pacientes con PCR, y se encontró que eran sólo el 5,5% de los pacientes12. De los pacientes que sobreviven a una PCR extrahospitalaria y son dados de alta del hospital, entre el 4 y el 12% quedan con afección neurológica grave o coma13,14. Publicaciones más antiguas refieren resultados peores con un 18% de pacientes en coma15 y un 24% de los pacientes en coma, estado vegetativo persistente (EVP) o alteraciones neurológicas importantes16. En un hospital español, el 7,8% de los pacientes (10/128 pacientes) que pudieron ser dados de alta del hospital quedó con deficiencias neurológicas muy invalidantes, entre ellas en EVP17.
Por último, incluso los estudios que analizan la función neurológica al alta no suelen citar la proporción de pacientes con EVP; la mayoría de estos pacientes se engloban entre los que fallecen sin ser dados de alta del hospital o han quedado con afección neurológica grave. Para la presente revisión se ha efectuado una búsqueda de publicaciones desde 1980 hasta la actualidad en MEDLINE mediante los términos cardiopulmonary resuscitation OR cardiac arrest AND vegetative state, en adultos. Sólo 3 de las 43 publicaciones encontradas eran series de enfermos con PCR en las que se indicaba expresamente el porcentaje de pacientes que quedaba en estado vegetativo18-20. En estas series (una de las publicaciones es un metaanálisis de 98 series previas18) la incidencia de EVP es inferior al 14%19,20.
MÉTODO
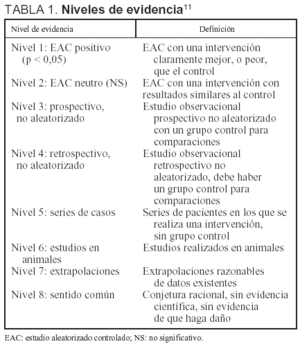
En la presente revisión se analizan los aspectos de la RCP de los que hay evidencia científica en cuanto a que mejoran la supervivencia de la PCR. Para ello se ha utilizado la bibliografía analizada en las Recomendaciones 2000 para RCP y cuidados cardiovasculares de urgencia, publicadas simultáneamente en Circulation y Resuscitation en agosto 200011. Estas recomendaciones son el resultado de una revisión exhaustiva de toda la evidencia científica en reanimación publicada en los últimos años mediante una rigurosa metodología, con valoración del grado de evidencia tras un análisis de la calidad de cada publicación de acuerdo con unos criterios previamente consensuados11 (tablas 1 y 2) y que son los mismos que se han utilizado en esta revisión, tanto en el análisis de los estudios revisados en las Recomendaciones 2000 como en la revisión de los estudios publicados con posterioridad, con el fin de mantener una uniformidad.
Al no existir prácticamente estudios que analicen la utilidad de las maniobras de RCP en relación con la repercusión neurológica, para la revisión de los estudios analizados se consideró que las maniobras de RCP de las que hay evidencia que salvan más vida tienen también más posibilidades de recuperar más enfermos con buena función neurológica, como han demostrado algunos estudios que muestran que la capacidad funcional de los enfermos recuperados tras la RCP se relaciona con la calidad de la RCP, posiblemente por reducir la isquemia cerebral durante la PRC (menos tiempo de isquemia y mejor perfusión cerebral durante la RCP y los primeros momentos de recuperación de la circulación espontánea [ROSC], etc.)2,21-23.
FACTORES PREDICTIVOS DE SUPERVIVENCIA
Hay evidencia acerca de que la PCR presenciada tiene más posibilidades de supervivencia que la que ocurre sin que haya algún testigo presencial13,24-28, al tener más posibilidades de recibir antes asistencia especializada el testigo avisa a un sistema de emergencias médicas (SEM) y de que el testigo inicie maniobras de RCP (lo que consigue retrasar el deterioro miocárdico y cerebral) (nivel evidencia 4: clase IIb).
Inicio de las maniobras de reanimación cardiopulmonar por parte de los testigos de la parada cardiorrespiratoria
Se dispone de evidencia de que si los testigos de la PCR inician maniobras de RCP mientras llega el SME, la supervivencia es mayor por que se mantiene más tiempo a la víctima con perfusión miocárdica y cerebral mientras se espera la realización del tratamiento resolutivo de la PRC13,25,26,29-32.
Las diferencias observadas en la supervivencia en estudios de regresión logística pueden variar entre un 6 y un 10% con unas odds ratio que oscilan entre el 1,5 y el 3,7, dependiendo de si los testigos realizan la RCP o no29-31,33,34 (nivel de evidencia 4: clase IIb). En alguna serie no se han observado, sin embargo, diferencias significativas en la función neurológica final de los enfermos que sobreviven, hicieran o no RCP los testigos de la PCR16.
El tiempo entre el colapso y el inicio de la RCP es un factor determinante en la supervivencia lograda en la PCR35. Un inicio de la RCP pasados 2 min del colapso puede condicionar una reducción de la supervivencia a la mitad32 (nivel de evidencia 4: clase IIb).
La calidad de la RCP también es un factor importante de supervivencia. Algunos estudios encuentran que sólo la RCP efectiva aumenta la supervivencia36-38 (nivel de evidencia 4: clase IIb). Sin embargo, no parece que necesariamente tenga que ser una RCP "estándar". La RCP con sólo compresión torácica parece ser tan efectiva como la RCP con compresión torácica y ventilación boca-boca, al menos en la RCP guiada por teléfono39 (nivel de evidencia 2: clase IIa).
Tipo de ritmo cardíaco encontrado
Hay evidencia de que si el ritmo encontrado, cuando éste se monitoriza por primera vez, es una fibrilación ventricular (FV), las víctimas de una PCR tienen más posibilidades de supervivencia13,24-26,28,30,32,40 (nivel de evidencia 4: clase IIb). La FV incluso se relaciona con una mejor recuperación neurológica entre los pacientes que sobreviven23 (nivel de evidencia 4: clase IIb).
En los casos en que el primer ritmo monitorizado no es una FV (asistolia o actividad eléctrica sin pulso), los factores que se asocian con una mayor supervivencia son el intervalo entre el colapso y la llegada del equipo de soporte vital avanzado (SVA)34,41 y la realización de RCP por los testigos de la PCR34,42.
Desfibrilación temprana
La desfibrilación se considera el procedimiento que, considerado de madera aislada, salva más vidas de las personas que presentan una PCR. Cuanto menos tiempo transcurra entre el colapso y la desfibrilación, más posibilidades de recuperación tendrá la víctima en FV2,24,32,40,43 (nivel de evidencia 3-4: clase IIa). Un análisis gráfico de datos integrados mostró que por cada minuto que se retrase la desfibrilación tras el colapso de la víctima, las posibilidades de sobrevivir disminuyen un 10%44. El estudio más demostrativo de la utilidad de la desfibrilación temprana es el de Valenzuela et al2. Este estudio prospectivo no aleatorizado mostró una supervivencia del 59% (53/90) en las PCR presenciadas cuyo ritmo inicial fue una FV, y en las que se administró la primera descarga a los 4,4 (2,9) min del colapso. La supervivencia fue del 79% (26/35) si la primera descarga de desfibrilación se efectuó en los primeros 3 min del colapso y del 49% (27/55) si la primera descarga se realizaba pasados los 3 min (p = 0,02). Ninguno de los supervivientes eran dependientes de otras personas para desarrollar su vida diaria al final del estudio2.
La evidencia disponible respecto a la importancia de la desfibrilación temprana ha hecho que las Recomendaciones 2000 consideren la desfibrilación temprana en la FV, antes de 3 min del colapso en los hospitales y centros de salud, como una recomendación clase I11,45. Sin embargo, la realización de la desfibrilación por personal no sanitario (primeros actuantes) con desfibriladores externos automáticos no ha demostrado todavía mejores resultados que la desfibrilación por el personal de los SEM, salvo que la administración de la primera descarga sea muy temprana, en los primeros 5 min46-55 (nivel de evidencia 2-4: clase IIa).
Entre los pocos estudios que encuentran diferencias en la recuperación neurológica relacionada con una intervención terapéutica está el que analiza el empleo de desfibriladores que realizan descargas con ondas bifásicas de baja energía comparados con los que usan la tradicional onda monofásica de alta energía: el 87% de los pacientes con buena función neurológica entre los que sobreviven al alta (onda bifásica) comparados con el 53% (onda monofásica) (p = 0,04, intervalo de confianza [IC] del 95%, 6-62%), aunque en este estudio no hubo diferencias en la supervivencia al alta del hospital14 (nivel de evidencia 1: clase IIa).
Soporte vital avanzado
El soporte vital avanzado (SVA) tiene un papel menos importante en la supervivencia del PCR que el soporte vital básico (SVB) y la desfibrilación temprana, ahora considerada parte del SVB al ser posible la desfibrilación con DEA por parte del personal no sanitario11.
En las PCR intrahospitalarias, donde el SVA puede ser realizado más fácilmente, la supervivencia de la PCR también está ligada a la rapidez con que se realice la desfibrilación o se inicie el resto de la medidas de SVA cuando ésta no está indicada, al tipo de ritmo encontrado y a que el personal que presencia la PCR inicie maniobras de RCP mientras llega el equipo de paro, al igual que sucede con la PCR extrahospitalaria56,57.
La intubación orotraqueal se considera el método de elección para asegurar la permeabilidad de la tráquea durante las maniobras de SVA; sin embargo, no hay estudios prospectivos que estudian la influencia de la intubación orotraqueal en la supervivencia de las PCR58. Ante la posibilidad de mala colocación o desplazamiento del tubo durante la RCP o al trasladar al paciente59, se ha propuesto la necesidad de exigir al personal que intuba durante el SVA un mínimo de horas de formación y práctica anual, y recomendar el uso de sistemas para comprobar la correcta colocación del tubo traqueal11,58 (nivel de evidencia 4: clases IIa y IIb). En población pediátrica se ha llegado recomendar la ventilación con bolsa y mascarilla con oxígeno como procedimiento de elección inicial en SVA, especialmente si el tiempo de traslado es breve, teniendo en cuenta la alta incidencia de tubos traqueales mal colocados en esta población60 (nivel de evidencia 2: clase IIa).
La medicación empleada durante el SVA fue sometida a una revisión crítica en los últimos años61,62, aunque algunos ensayos clínicos recientes han permitido una valoración de la utilidad de algún fármaco durante el SVA.
Un análisis de regresión logística multivariable encontró una asociación significativa entre el uso durante el SVA de adrenalina, atropina, bicarbonato, calcio y lidocaína, y la RCP sin éxito61, aunque el diseño del estudio no permitía obtener conclusiones valorables (nivel de evidencia 4: clase indeterminada).
Sobre el empleo de adrenalina, a pesar de ser el medicamento más universalmente indicado en las recomendaciones11,63, no se dispone de una evidencia clara para su utilización por lo que fue considerada clase indeterminada en las últimas recomendaciones11,64. Se dispone de más evidencia con respecto al empleo de dosis altas de adrenalina (superiores a 1 mg), que actualmente se considera no están indicadas basándose en los resultados de 8 ensayos clínicos controlados valorables publicados los últimos años, que acumulan 9.462 casos de PCR que muestran que no hay diferencias ni en el alta hospitalaria respecto a la dosis altas o estándar (2,9 frente a 3,0%) ni en la recuperación con buena función neurológica (2,2 frente a 2,3%)64 (nivel de evidencia 1-2: clase III), teniendo en cuenta, además, que hay evidencia de que el uso de dosis acumulativas de adrenalina se asocia con una función neurológica alterada, tras la recuperación de una PCR por FV65 y que en una revisión del Registro Sueco de Paro Cardíaco el empleo de adrenalina se asocia con una mayor mortalidad32 (nivel de evidencia 4: clase indeterminada).
Actualmente hay evidencia de que la amiodarona es el antiarrítmico de elección en la PCR con FV refractaria a la administración de 3 descargas con el desfibrilador y tras la administración de 1 mg de adrenalina10,66 (nivel de evidencia 1-2: clase IIa).
Respecto a otras medidas recomendadas en el SVA, como el uso de la vasopresina como alternativa a la adrenalina9,67 y el empleo de ayudas a la compresión torácica68-70, los resultados de los estudios realizados no son concluyentes, no encuentran beneficio o están pendientes de ser refrendados con estudios controlados.