Los síndromes pericárdicos agudos incluyen básicamente la pericarditis aguda y el taponamiento cardiaco1. Dentro de ellos, ingresan en la unidad de cuidados intensivos (UCI) los pacientes que presentan derrame pericárdico severo con o sin taponamiento. Estos síndromes suelen estar asociados a otros procesos o a procedimientos quirúrgicos o percutáneos, se manifiestan por alteraciones hemodinámicas, y requieren pericardiocentesis (PC) y monitorización.
El objetivo del estudio es describir la frecuencia y el perfil que tienen estos síndromes pericárdicos agudos ingresados en un hospital comarcal.
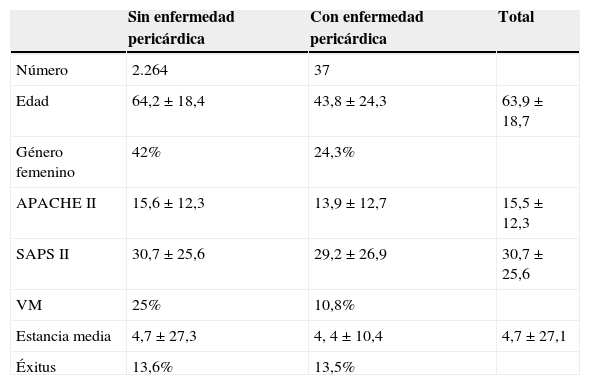
El hospital de Puertollano, de 186 camas, consta de una UCI polivalente y coronaria de 6 camas. Desde 2005 hasta 2012 han ingresado en nuestra UCI 2.301 pacientes (42% de ellos coronarios). El 1,6% de los cuales presentaron enfermedad pericárdica. En la tabla 1 describimos sus características demográficas y clínicas. De ellas cabe destacar una edad media de 44 años, predominio del género masculino, una estancia media de 4,4 días, y una mortalidad hospitalaria del 13%. Ninguno de los parámetros considerado fue significativamente diferente del resto de los pacientes críticos.
Características generales de los pacientes ingresados en la UCI entre los años 2005 y 2012
| Sin enfermedad pericárdica | Con enfermedad pericárdica | Total | |
|---|---|---|---|
| Número | 2.264 | 37 | |
| Edad | 64,2±18,4 | 43,8±24,3 | 63,9±18,7 |
| Género femenino | 42% | 24,3% | |
| APACHE II | 15,6±12,3 | 13,9±12,7 | 15,5±12,3 |
| SAPS II | 30,7±25,6 | 29,2±26,9 | 30,7±25,6 |
| VM | 25% | 10,8% | |
| Estancia media | 4,7±27,3 | 4, 4±10,4 | 4,7±27,1 |
| Éxitus | 13,6% | 13,5% |
APACHE y SAPS II: datos de 1.324 pacientes no coronarios.
UCI: unidad de cuidados intensivos; VM: ventilación mecánica.
El 13% de los pacientes con enfermedad pericárdica presentaban alguna enfermedad sistémica crónica y el 27% algún antecedente de cardiopatía (pericarditis antigua 3, cardiopatía isquémica 3, miocardiopatía 3 y cirugía cardiaca un caso).
Clínicamente, el 43% de los casos estaban hemodinámicamente inestables, con hipotensión o necesidad de vasoactivos en 13 casos y parada cardiorrespiratoria (PCR) en 3 casos.
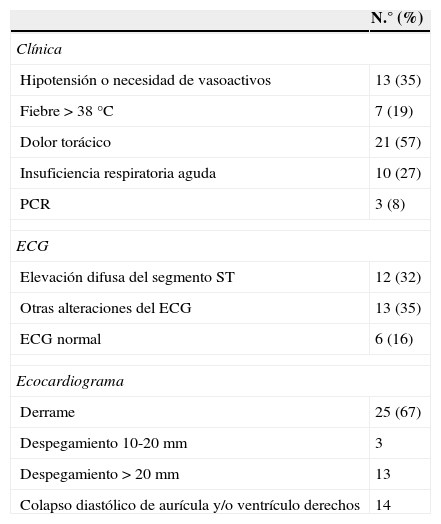
En la ecocardiografía, la prevalencia de derrame fue del 67% (25/37), de hecho fue el motivo de ingreso en la UCI. En 13 casos el derrame fue mayor de 20mm, con colapso de cavidades derechas (tabla 2).
Características clínicas, eléctricas y ecocardiográficas de los pacientes ingresados en la UCI con síndromes pericárdicos agudos
| N.° (%) | |
|---|---|
| Clínica | |
| Hipotensión o necesidad de vasoactivos | 13 (35) |
| Fiebre >38°C | 7 (19) |
| Dolor torácico | 21 (57) |
| Insuficiencia respiratoria aguda | 10 (27) |
| PCR | 3 (8) |
| ECG | |
| Elevación difusa del segmento ST | 12 (32) |
| Otras alteraciones del ECG | 13 (35) |
| ECG normal | 6 (16) |
| Ecocardiograma | |
| Derrame | 25 (67) |
| Despegamiento 10-20mm | 3 |
| Despegamiento >20mm | 13 |
| Colapso diastólico de aurícula y/o ventrículo derechos | 14 |
ECG: electrocardiograma; PCR: parada cardiorrespiratoria; UCI: unidad de cuidados intensivos.
Etiopatogénicamente, el 68% de los casos fueron infecciosos-idiopáticos (dentro de ellos hubo 14 pacientes con derrame, y 5 taponamientos), 3 casos fueron debidos a isquemia miocárdica, 2 a artritis reumatoide, 2 a insuficiencia renal crónica, una pericarditis poscardiotomía, 2 neoplasias y un traumatismo cardiaco penetrante.
Se realizó PC con catéter pigtail de 8 French, por vía subxifoidea en 19 casos (14 de ellos por signos de taponamiento): En 17 casos fue guiada por ecocardiografía, y en 2 pacientes fue quirúrgica. Uno de estos casos requirió intervención quirúrgica urgente por punción fallida y persistencia de signos de taponamiento.
Cinco pacientes fallecieron: 3 de ellos por rotura cardiaca en el transcurso de un infarto, otro por un taponamiento semanas después de la cirugía cardiaca, y otro caso murió por causas no relacionadas con el taponamiento (síndrome de disfunción multiorgánica por enfermedad séptica respiratoria).
Comparando las características de nuestra serie con la literatura, en la serie más larga publicada, de 1.127 PC, el 55% fueron varones, y la edad media de los pacientes fue de 54 años2. Etiológicamente, aunque el taponamiento es más frecuente en las pericarditis secundarias, como las pericarditis idiopáticas suponen la gran mayoría, es en realidad esta etiología la causa más frecuente de taponamiento. De hecho, en nuestra serie, éste fue el diagnóstico en el 52% de los pacientes sometidos a PC. No hemos tenido ningún caso secundario a procedimientos coronarios percutáneos, ni a colocación de electrocatéteres (1.066 cateterismos y electro catéteres), a pesar de que según la literatura, su prevalencia ha ido en aumento en los últimos años2.
Según las recomendaciones de la Sociedad Europea de Cardiología3, el tratamiento del taponamiento cardiaco es la PC, a excepción del hemopericardio secundario a trauma o disección aórtica, en los que el tratamiento es primariamente quirúrgico4. La PC está indicada en el taponamiento clínico y en los derrames mayores de 20mm en diástole (clase I), así como en los derrames menores de 20mm, con indicación diagnóstica (clase IIa). Debe ser realizada bajo monitorización hemodinámica y ecográfica, en la región subxifoidea y con el paciente semisentado, después de evaluar la distancia más corta entre la sonda y el derrame, aunque el uso de la ecocardiografía permite elegir con seguridad otros abordajes en función de cada caso5.
En nuestro caso, se realizó siempre que se observó colapso de cavidades derechas en la ecocardiografía, independientemente de los signos clínicos, práctica habitual según señalan algunas encuestas6. Otros protocolos, en cambio, restringen la PC a pacientes con taponamiento clínico o cuando hay sospecha de derrame purulento, tuberculoso o neoplásico1.
El tratamiento médico simultáneo o previo a la PC es controvertido7: El volumen y los inotrópicos son de escasa eficacia8. Los vasopresores, como la noradrenalina, podrían ser el fármaco de elección, aunque no existe evidencia al respecto9.
En resumen, la enfermedad pericárdica ha supuesto el 1,6% de los ingresos en nuestra UCI. No hemos observado diferencias en cuanto a mortalidad, gravedad, y estancia en la UCI con el resto de los pacientes. El 40% de nuestros casos presentaron alguna enfermedad asociada. Respecto a la etiología, fue muy heterogénea aunque con predominio de las pericarditis idiopáticas (67%). No tuvimos casos secundarios a intervenciones percutáneas. Clínicamente nuestros pacientes presentaron inestabilidad hemodinámica en el 43% de los casos, siendo sometidos a PC el 51%, con buen resultado.
Finalmente, este trabajo pone de manifiesto la importancia capital de la formación del intensivista en ecocardiografía y PC en los hospitales comarcales que, como el nuestro, no disponen de cardiólogo ni cirujano cardiaco, pero sí de una UCI y un intensivista las 24h del dia10.
AutoríasTodos los autores listados han participado en la elaboración de los siguientes conceptos:
- 1
Concepción y diseño del manuscrito.
- 2
Recogida de datos.
- 3
Análisis e interpretación de los datos.
- 4
Redacción, revisión, aprobación del manuscrito remitido.
Los autores manifiestan no tener ningún conflicto de intereses.