INTRODUCCION
Tras la producción de una parada cardiorrespiratoria (PCR) puede producirse una situación de anoxia-isquemia cerebral (AIC). Prueba de ello es que sólo un 20% de los pacientes que sufren una PCR y precisan maniobras de soporte vital, son dados de alta del hospital sin secuelas neurológicas significativas1. Alrededor de un 70% de pacientes que inicialmente sobreviven a la PCR fallecen posteriormente, ya sea por el cuadro que dio origen a la PCR o por la producción de AIC. Parte de los daños neurológicos son causados directamente por la hipoperfusión encefálica que ocurre durante una PCR, o bien por la existencia de una perfusión cerebral inadecuada con la aparición de fenómenos de hiperemia2,3.
Una vez producida la AIC, suceden fenómenos de muerte neuronal y alteración de la autorregulación del flujo cerebral4-6. Por ello, los métodos de medida de flujo cerebral en estas situaciones pueden resultar útiles. El Doppler transcraneal (DTC) fue inicialmente empleado por Aaslid et al7,8 en la década de los ochenta, como herramienta incruenta para medir la velocidad de flujo cerebral. Si tenemos en cuenta que ésta guarda una íntima relación con el flujo sanguíneo cerebral, comprendemos la utilidad del DTC como herramienta para cuantificar la perfusión encefálica. El DTC posee una serie de ventajas respecto a otros métodos de evaluación de la circulación encefálica, como son la no invasividad, su relativa sencillez de realización y la posibilidad de repetir exploraciones en la cabecera del enfermo; como grandes inconvenientes presenta la subjetividad y la variabilidad inter e intraobservador, así como la existencia de un 10-15% de la población con una mala ventana ecográfica9.
Presentamos una serie de 19 pacientes, a los que se realizó una exploración DTC tras superar una situación de PCR mediante maniobras de soporte vital avanzado. El objetivo de nuestro trabajo es explorar las posibilidades del DTC para confirmar, en las primeras horas tras la producción de una PCR, la sospecha clínica de AIC, corroborando su presencia mediante la realización de un electroencefalograma (EEG) y la evolución clínica posterior.
MÉTODO
Estudio realizado con 19 enfermos ingresados en nuestro servicio de medicina intensiva, por situaciones de PCR. En todos los enfermos incluidos la realización de maniobras de soporte vital avanzado duró al menos 5 min, procediéndose a su intubación orotraqueal y conexión a ventilación mecánica. Se empleó como sedación midazolam intravenoso en bolos para lograr la adaptación a la ventilación mecánica, hasta que se estabilizó la situación hemodinámica y respiratoria, continuándose con la perfusión de dicho fármaco en aquellos casos en los que, por su situación clínica, fue considerado oportuno.
Una vez estabilizados los pacientes, se procedió a realizar una evaluación inicial de la posible producción de un daño neurológico mediante la escala de coma de Glasgow (GCS), haciendo especial hincapié en la existencia de movimientos anómalos ante la presencia de estímulos nociceptivos. Posteriormente, se llevó a cabo una exploración DTC empleando un equipo DWL Elektronische Systeme GmbH Multi-Dopx4, con una sonda de Doppler pulsado de 2 MHz de frecuencia. Se exploraron a través de ambas ventanas transtemporales la velocidad de flujo en las arterias cerebrales medias (ACM), registrándose sus velocidades medias (VM) y sus índices de pulsatilidad (IP). Se emplearon las cifras de la ACM con mayor VM y menor IP. Los límites de la normalidad aceptados en nuestro estudio fueron, para la VM de 58 (10) cm/s y para el IP de 0,9 (0,24)9, siendo conocido que los límites de velocidad se modifican con la edad en sentido inverso. Ninguno de los pacientes presentó descensos en su hematocrito, ni alteraciones gasométricas importantes (límites de PO2 aceptados, entre 60 y 110 mmHg; límites de PCO2 aceptados, entre 35 y 45 mmHg), ni elevaciones de su temperatura corporal superiores a 38 oC en el momento de realizar el DTC, exigiéndose una presión arterial media superior a 75 mmHg. El intervalo máximo de tiempo entre la situación de PCR y la realización del DTC fue de 12 h.
Tras realizar el DTC, se procedió a comprobar si había existido AIC, mediante la realización lo más precozmente posible de un EEG a todos los pacientes, clasificándolos en dos grupos, en función de que se hubiera obtenido o no un EEG compatible con el diagnóstico de sospecha de AIC. Como criterios EEG compatibles con la existencia de AIC fueron aceptados aquellos con trazados lentificados de manera difusa o aplanados, y los que presentaban salvas de supresión o estatus eléctrico10,11. En el momento de realizar el EEG ningún paciente estaba en perfusión activa con midazolam, habiéndose retirado la misma al menos 3 h antes.
Como herramienta de análisis estadístico se empleó la t de Student para datos no pareados, a la hora de relacionar las VM y los IP obtenidos en función de los resultados del EEG, de manera que dividimos a los pacientes en dos grupos, uno con EEG compatible con AIC y otro con EEG no compatible, procediendo después a comparar las VM e IP de ambos grupos. Asimismo, realizamos un análisis del coeficiente de correlación entre los datos del GCS con las cifras de VM e IP. Se exigió un intervalo de confianza (IC) mínimo del 95%.
RESULTADOS
La edad media de nuestro grupo fue de 51,1 años (rango, 19-85), con una mediana de 54 años, y unos percentiles de 25 (= 32) y 75 (= 67,62). Catorce de los pacientes fueron varones y 5 mujeres. En ninguno de los pacientes se demostró como causa de la PCR la existencia de una alteración neurológica primaria.
La exploración neurológica reveló unas bajas puntuaciones de la escala GCS en el momento de realizar el DTC, no sobrepasándose en ningún paciente una puntuación de 8 en la citada escala. En ocho de los pacientes se estaba empleando de manera activa la perfusión de midazolam en el momento de realizar la exploración neurológica.
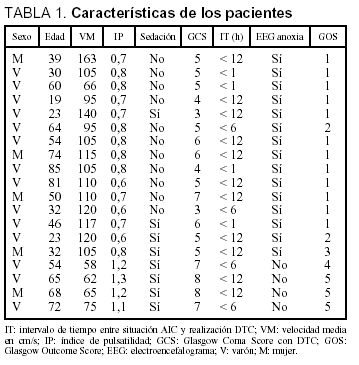
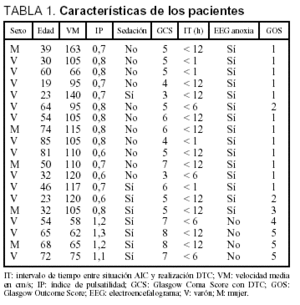
Los resultados obtenidos con la exploración DTC se indican en la tabla 1, junto con la edad y el sexo de los pacientes, su GCS, el empleo de perfusión activa de midazolam, el tiempo transcurrido entre la situación que produjo la AIC y la realización del DTC y, por último, los resultados del EEG y los de la escala de resultados de Glasgow (GOS) al alta de nuestra unidad.
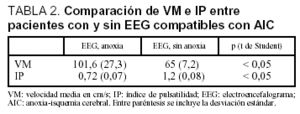
En función de los resultados obtenidos en el EEG, clasificamos a nuestros pacientes en dos grupos. En el primero (n = 15), el EEG fue compatible con el diagnóstico de AIC. En este grupo observamos tanto un IP tendente al límite inferior o bajo, como una tendencia a una alta VM; así, el promedio de la VM en estos pacientes fue de 101,6 cm/s (desviación estándar [DE], 27,3) con un IP promedio de 0,72 (DE, 0,07). En el segundo grupo, compuesto por los 4 pacientes restantes, el EEG no fue diagnóstico de AIC, y el promedio de su VM fue de 65 cm/sg (DE, 7,2) con un IP de 1,2 (DE, 0,08). Tras aplicar la t de Student entre ambos grupos, comprobamos que tanto las diferencias referentes a la VM como al IP fueron estadísticamente significativas (tabla 2).
Si comparamos los resultados del DTC entre los pacientes tratados con midazolam en perfusión en el momento de realizar dicha exploración, observamos que persistieron las diferencias significativas entre los pacientes con EEG compatible con AIC y los que no obtuvieron ese resultado en esta prueba (tabla 3).
El análisis del coeficiente de correlación entre el GCS y el IP indicó un valor de 0,7 (p = 0,0002), y el coeficiente de correlación entre el GCS y la VM demostró un valor de 0,6 (p = 0,007).
La evolución clínica posterior confirmó la existencia de una AIC en los 15 pacientes con EEG y DTC anómalos. De estos 15 pacientes fallecieron 12, permaneciendo los 3 restantes en una mala situación neurológica al alta de nuestra unidad. Por el contrario, los pacientes con DTC y EEG no diagnóstico de AIC presentaron una buena evolución neurológica.
DISCUSION
Los hallazgos de la exploración DTC en nuestra serie demuestran unos resultados interesantes, apoyando su posible utilidad como herramienta para confirmar el diagnóstico de sospecha de AIC, tras una PCR que precise maniobras de soporte vital avanzado. Como exploración valorativa del flujo encefálico, el DTC posee una serie de ventajas, ya comentadas anteriormente, sobre otras herramientas diagnósticas para confirmar las alteraciones en la perfusión cerebral en el caso de producirse una AIC, no olvidando que con el DTC medimos velocidades de flujo.
Una limitación a nuestro estudio es no haber comparado nuestros resultados con otras pruebas que midan directamente el flujo cerebral. No obstante, el EEG es una prueba ampliamente validada para demostrar las secuelas de la hipoxia cerebral. Así, son aceptados como hallazgos EEG compatibles con el diagnóstico de AIC aquellos trazados lentificados de manera difusa o aplanados, y los que presentan salvas de supresión o actividad compatible con estatus eléctrico10,11.
Otra limitación existente en el trabajo presentado es el empleo de midazolam en parte de nuestros pacientes. Es bien conocido que la sedación altera notablemente la exploración neurológica, lo que podría restar validez a nuestro trabajo a la hora de evaluar la situación neurológica desde el punto de vista clínico, puesto que las bajas puntuaciones en el GCS obtenidas en nuestros pacientes podrían estar justificadas por esta circunstancia. No obstante, a nuestro juicio, este hecho tiene menos importancia de lo que a primera vista podría parecer, ya que ante estímulos nociceptivos la respuesta motora obtenida en todos los pacientes en los que se confirmó la existencia de AIC correspondió a situaciones de decorticación o descerebración, siendo ambas respuestas típicas de la lesión cerebral grave12,13. Este hecho implicaría secundariamente la existencia de las más bajas puntuaciones en el GCS. A este respecto, constatamos la existencia de unos coeficientes de correlación significativos entre la valoración del GCS y los resultados de la VM y el IP, de manera que los pacientes con puntuación más baja en el GCS tuvieron un IP más bajo y una VM mayor.
Refiriéndonos a la interferencia ocasionada por la perfusión de midazolam en la exploración DTC, diversos autores14-16 refieren que existen modificaciones inducidas por este fármaco en la hemodinámica cerebral. No obstante, y en relación con esta circunstancia, dos aspectos demuestran que existió poca influencia por la perfusión de midazolam en una proporción de los pacientes de nuestro estudio: por una parte, los pacientes recibían este tipo de tratamiento en forma de perfusión continua y se encontraban con una hemodinámica sistémica estabilizada, con lo que parte de los mecanismos de acción del midazolam por los que se modifica la circulación encefálica estaban ya compensados; por otra parte, el resultado obtenido tras comparar los resultados del DTC solamente en el subgrupo de enfermos bajo sedación, demuestra en este análisis (tabla 3) que las diferencias fueron significativas, de igual manera que entre los pacientes con AIC y los que no la presentaron.
También es aceptada la influencia del midazolam en los resultados EEG17,18. Esta circunstancia se vio minimizada al retirar la perfusión de este fármaco un mínimo de 3 h antes de realizar el EEG, ya que su vida media es de 2-3 h19. Además, ninguno de nuestros pacientes llevaba suficiente tiempo con sedación como para que se hubieran producido fenómenos de impregnación. No obstante, no se puede descartar cierto enmascaramiento en los resultados de los EEG como consecuencia de una acción residual de la benzodiacepina empleada.
El no haber realizado un análisis del cociente interhemisférico podría haber limitado en parte nuestros resultados de las exploraciones DTC practicadas, puesto que esta prueba puede demostrar elevadas velocidades de flujo en diversas situaciones (hiperemia, vasospasmo, estenosis)20. No obstante, a nuestro juicio, esto carece de importancia, dada la exigencia de mantener una presión arterial sistémica media de al menos 75 mmHg, y la ausencia de causas aparentes que justificaran la existencia de un vasospasmo intracraneal en nuestros pacientes, con lo que el riesgo de producirse este fenómeno quedaría minimizado. Tampoco podemos olvidar la precocidad de realización del DTC, lo que permite descartar en gran medida la existencia de vasospasmo, al ser mayor el intervalo de tiempo para la aparición del mismo tras la producción de una hemorragia subaracnoidea21,22.
Respecto a la ausencia de un intervalo de tiempo uniforme entre la aparición de la situación de AIC y la realización de la exploración DTC, no consideramos que tuviera impacto alguno en nuestros resultados. Es aceptado por diversos autores23-25 que el período de tiempo en el que se mantienen y producen las alteraciones de la autorregulación del flujo cerebral desde la agresión inicial, es superior a 12 h. Puesto que fue dentro de ese margen de tiempo cuando realizamos nuestro estudio, dicha pérdida de autorregulación sería perfectamente detectable.
Los resultados DTC encontrados en nuestra serie probablemente corresponderían a alteraciones en la autorregulación cerebral, posiblemente debido a fenómenos de hiperemia generalizados, como reflejo de una incapacidad global de mantener una adecuada regulación del flujo cerebral a causa de una importante alteración metabólica encefálica. La pérdida de dicha regulación del flujo cerebral es frecuente en los casos de TCE, pero no es un fenómeno bien contrastado en los casos de hipoperfusión mantenida tras una PCR. No obstante, si tenemos en cuenta las alteraciones metabólicas cerebrales tras una AIC, y la relación existente entre la demanda de oxígeno y la actividad neuronal26,27, parece perfectamente plausible la existencia de fenómenos de hiperemia como reflejo de una pérdida de los mecanismos de autorregulación del flujo encefálico28,29. Este hecho es aún más probable si, como señalamos anteriormente, no existieron motivos para sospechar la presencia de un vasospasmo, ni por el tiempo de evolución desde la instauración de la PCR hasta la realización del DTC, ni por la existencia de causas aparentes que justificaran la presencia de este fenómeno. Respecto a la posible existencia de estenosis en las ACM, ésta presenta un patrón característico con una variación en las velocidades de flujo (preestenótico, estenótico y postestenótico)9, no encontrado en ninguno de nuestros pacientes.
Podemos concluir que tras sufrir una PCR, el hallazgo de un sonograma con tendencia a altas velocidades de flujo y bajo IP plantea una alta probabilidad de que se haya desarrollado una situación de AIC, con el mal pronóstico que conlleva. El escaso número de pacientes incluidos en nuestro trabajo hace recomendable llevar a cabo estudios con mayores series que confirmen estos resultados.