En enfermos con insuficiencia renal crónica el empleo de dosis altas de N-acetilcisteína por vía intravenosa inmediatamente antes y tras la administración de contraste radiológico reduce en un 16% el riesgo de nefropatía por contraste.
Treatment with high doses of N-acetylcysteine immediately before contrast administration reduces absolutely by 16% the incidence of contrast-induced renal dysfunction in patients with chronic renal failure.
Artículo: Baker CSR, Wragg A, Kumar S, De Palma R, Baker LRI, Knight CJ. A rapid protocol for the prevention of contrast-induced renal dysfunction: The RAPPID Study. J Am Coll Cardiol 2003;41:2114-8.
Antecedentes: los protocolos evaluados de administración de N-acetilcisteína para la prevención de la nefropatía inducida por contraste requieren comenzar el tratamiento el día anterior a la realización del procedimiento radiológico. Sin embargo, frecuentemente la administración de contraste se realiza de modo urgente, tanto para la realización de cateterismo coronario como de tomografía computarizada en los enfermos críticos.
En un estudio previo1 la administración de N-acetilcisteína 1 h antes de realizar la coronariografía no mostró ningún efecto en la prevención de la nefropatía inducida por contraste (RR = 1,2).
Objetivo: establecer la eficacia y seguridad del tratamiento con un protocolo rápido de administración de N-acetilcisteína por vía intravenosa en pacientes con alto riesgo de presentar insuficiencia renal asociada al contraste.
Diseño: ensayo clínico con asignación aleatoria.
Lugar: tres centros en Londres.
Período de estudio: octubre de 2001 a agosto de 2002.
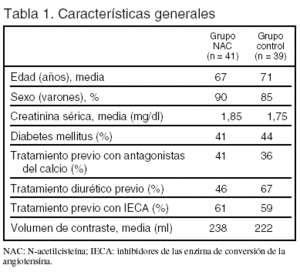
Pacientes (tabla 1 y fig. 1)
Figura 1.
Criterios de inclusión: 1. Pacientes en los que se va a realizar una angiografía coronaria. 2. Creatinina sérica > 1,36 mg/dl, o aclaramiento de creatinina calculado < 50 ml/min.
Criterios de exclusión: 1. Insuficiencia renal aguda. 2. Insuficiencia renal terminal en diálisis. 3. Haber recibido un antiinflamatorio no esteroideo en las 24 h previas a la realización del procedimiento (excepto aspirina, en dosis entre 75 y 150 mg). 4. Presión arterial sistólica < 90 mmHg. 5. Valvulopatía cardíaca previa significativa. 6. Signos clínicos de insuficiencia cardíaca en el momento de la asignación aleatoria o durante el ingreso.
Aclaramiento de creatinina calculado = ([140 edad en años] x peso en kg)/ (creatinina x 72).
Intervenciones que se comparan:
Grupo N-acetilcisteína: 150 mg/kg de N-acetilcisteína por vía intravenosa en 500 ml de solución salina (0,9%) 30 min antes de la administración del contraste y posteriormente 50 mg/kg de N-acetilcisteína en 500 ml de solución salina en las siguientes 4 h.
Grupo control: administración de solución salina isotónica a ritmo de 1 ml/kg/h en las 12 h previas y posteriores al procedimiento.
En todos los casos se empleó un agente de contraste isotónico no iónico (iodixanol).
En todos los casos se suspendió la medicación previa con diuréticos e inhibidores de la enzima de conversión de la angiotensina en las 24 h previas a la exposición al contraste y se reinició el tratamiento únicamente tras comprobar una función renal estable tras el procedimiento.
Ningún paciente recibió nitratos, teofilina, dopamina, furosemida o manitol.
Asignación aleatoria: sí. No consta si se mantuvo oculta.
Enmascaramiento: no se hace mención de enmascaramiento.
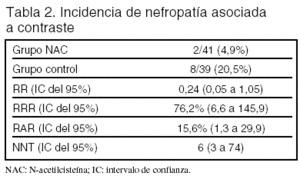
Desenlaces principales: aparición de nefropatía asociada a la administración de contraste, definida como incremento de la creatinina sérica ≥ 25% de los valores basales a los 2 o 4 días posteriores a la administración del contraste.
Análisis por intención de tratar: sí.
Resultados principales (tablas 2 y 3): el estudio se interrumpió en el primer análisis intermedio, tras reclutar a la mitad de los enfermos previstos, por considerar que se había alcanzado una reducción significativa de la incidencia de nefropatía. Esta apreciación, sin embargo, debe valorarse con precaución, ya que el nivel de significación estadística alcanzado en el análisis intermedio (p = 0,046) no permite concluir que el nivel de significación estadística final habría sido el previamente definido (p ≤ 0,05) si se hubiera alcanzado el tamaño muestral calculado.
Información sobre costes: no consta.
Financiación del estudio: no consta.
Conclusiones de los autores: la administración por vía intravenosa de N-acetilcisteína inmediatamente antes de la administración de contraste para la realización de una angiografía coronaria, asociada a hidratación con solución salina isotónica, previene la disfunción renal secundaria a la administración del contraste.
Conclusiones de los revisores: la nefropatía por contraste, definida como un incremento de la creatinina sérica de 0,5 mg/dl o del 25% sobre los valores basales, en enfermos con insuficiencia renal moderada se asocia en los estudios observacionales a un incremento de la necesidad de diálisis, de la estancia hospitalaria y de la mortalidad. No obstante, en los ensayos clínicos que muestran una reducción en la incidencia de la nefropatía por contraste, los grupos tratados y los grupos control rara vez muestran diferencias en la necesidad de técnicas dialíticas (1%), en la estancia hospitalaria (< 1 día) o en la mortalidad. Una de las explicaciones posibles de esta discrepancia es que la nefropatía por contraste no es un factor asociado a un peor desenlace, sino un marcador de la gravedad de los enfermos.
Los tratamientos que no han mostrado beneficio para prevenir la nefropatía por contraste son, entre otros, la dopamina, el agonista específico de los receptores 1 dopaminérgicos (mesilato de fenoldopam)2, la furosemida, el manitol, los bloqueadores del calcio, la L-arginina3 o la hemodiálisis profiláctica4.
La hidratación con solución salina isotónica o hipotónica antes del procedimiento radiológico ha sido considerada como el tratamiento estándar, aunque no fue adecuadamente evaluada. Un reciente ensayo clínico5 con 1.620 enfermos (insuficiencia renal crónica no terminal, 20%; diabetes mellitus, 16%) a los que se practicó coronariografía ha comparado el efecto de la hidratación previa con solución salina isotónica frente a la hipotónica (0,45%). La incidencia de nefropatía fue de un 0,7% en el grupo tratado con solución salina isotónica y del 2% en el grupo tratado con solución salina hipotónica. El efecto se observó en los subgrupos en los que se comenzó el tratamiento 12 h antes del procedimiento, mujeres, diabéticos y tratados con ≥ 250 ml de contraste.
El tipo de contraste, isoosmolar o hipoosmolar, ha sido evaluado con resultados inconsistentes. Un ensayo clínico reciente en 129 enfermos con creatinina sérica basal entre 1,5 y 2,5 mg/dl mostró que el uso de iodixenol (contraste isoosmolar) indujo menos nefropatía por contraste que el iohexol (contraste hipoosmolar): el 3 frente al 26%6.
La N-aceltilcisteína se ha mostrado eficaz en la prevención de la nefropatía por contraste en enfermos con insuficiencia renal crónica no terminal, sin efecto significativo sobre desenlaces clínicos de mayor interés (necesidad de diálisis, mortalidad, prolongación de la estancia hospitalaria), que además han sido excepcionalmente evaluados.
La administración de teofilina no ha mostrado ser más eficaz que la hidratación estándar. Sin embargo, cuando ha sido comparada con placebo, la administración de 300 mg de teofilina 30 min antes del procedimiento radiológico redujo la incidencia de nefropatía por contraste del 20 al 4% en enfermos con insuficiencia renal crónica7,8.
La hemofiltración profiláctica ha sido evaluada en un ensayo clínico9. Ciento catorce enfermos de un solo centro con insuficiencia renal crónica no terminal (creatinina sérica > 2 mg/dl) fueron asignados aleatoriamente a hemofiltración en una unidad de cuidados intensivos (1.000 ml/h sin pérdida de peso) o a hidratación fuera de la unidad (1 ml/kg/h de solución salina hipotónica). Ambos tratamientos comenzaron de 4 a 8 h antes de una coronariografía y se continuaron de 18 a 24 h después de ella (contraste hipoosmolar; iopentol). La incidencia de nefropatía por contraste fue del 52% en el grupo tratado con hidratación y el 3% en el tratado con hemofiltración, y la mortalidad hospitalaria, el 14 y el 2%, respectivamente.
Teniendo en cuenta la información disponible, abundante y con resultados heterogéneos, es controvertido establecer su aplicabilidad en la práctica clínica. Parece que los enfermos con insuficiencia renal crónica sin riesgo de edema de pulmón significativo pueden beneficiarse de la hidratación previa con solución salina, de la administración de la menor dosis de contraste posible y de la administración de N-acetilcisteína en cualquiera de sus pautas (las dosis elevadas presentan alta incidencia de efectos adversos no graves, eritema y exantema cutáneo). Queda por dilucidar el tipo de contraste que debe emplearse, la eficacia de la teofilina y la eficacia de la hemofiltración profiláctica (estudios multicéntricos y tipo de enfermos que se pueden beneficiar).
La prevención de la nefropatía por contraste en enfermos críticos no coronarios no ha sido todavía evaluada.
Glosario
NNT (número necesario que hay que tratar): es el número de pacientes que hay que tratar para prevenir un efecto adverso (100/RAR) o para que ocurra un efecto beneficioso (100/IAB).
RAR (reducción absoluta del riesgo): es la diferencia entre el riesgo de que ocurra un hecho adverso en el grupo control menos el riesgo en el grupo tratado expresada en porcentaje. Se calcula (Rc Rt) x 100.
RR (riesgo relativo): es el cociente entre el riesgo de que ocurra un suceso en el grupo tratado dividido por el riesgo de que ocurra el suceso en el grupo control (habitualmente placebo).
RRR (reducción relativa del riesgo): es la reducción proporcional en el riesgo de que ocurra un hecho adverso (p. ej., muerte) expresada en porcentaje. Se calcula (1 RR) x 100%.