Analizar qué tipo de profilaxis antifúngica se realiza durante el postoperatorio a los receptores de un trasplante de pulmón, la duración y las complicaciones más frecuentes durante la estancia en las unidades de críticos de España.
Pacientes y métodosSe elaboró una encuesta que incluía datos demográficos de cada centro trasplantador, tipo de profilaxis antifúngica, duración y complicaciones más frecuentes. Se distribuyó a los 7 centros nacionales con programas de trasplante pulmonar y posteriormente fue analizada.
ResultadosLos 7 centros contestaron a la encuesta. Todos ellos realizan profilaxis universal en los trasplantados pulmonares. La monoterapia es la modalidad más utilizada (5/7; 71,4%), siendo la anfotericina B en forma liposomal o convencional el fármaco más utilizado, administrándose por vía inhalatoria. Si se realiza terapia combinada existe una gran diversidad en cuanto a los fármacos utilizados. Si se recurre a un fármaco como segunda elección el más utilizado es la anidulafungina (3/7; 43%), seguido del voriconazol (2/7; 28,5%). El 43% de los centros mantienen la profilaxis antifúngica de forma indefinida.
Al analizar la incidencia de la infección fúngica invasiva (IFI) en el postoperatorio del trasplante durante su estancia en las unidades de críticos se evidenció en un 5-10% como diagnóstico de sospecha pero documentándose en menos de un 5%.
Entre otras complicaciones que presentan estos pacientes en las unidades de críticos se observa que las más frecuentes son las infecciones respiratorias (5/7; 71,5%).
ConclusionesSe realiza profilaxis antifúngica durante el postoperatorio de un trasplante pulmonar de forma universal pero no existe un consenso sobre el fármaco de elección, la vía de administración y la duración de la misma.
To examine the type and duration of antifungal prophylaxis provided during the postoperative period of lung transplant recipients, together with the most frequent complications during admission to Intensive Care Units in Spain.
Patients and methodsA questionnaire was developed including demographic data on each transplant center, the type of antifungal prophylaxis used, its duration, and the most frequent complications. The questionnaire was distributed among the 7 Spanish national lung transplant centers, followed by analysis of the results obtained.
ResultsAll 7 centers completed the questionnaire. All of them provided universal prophylaxis in lung transplant patients. Monotherapy was the most widely used protocol (5/7; 71.4%), with amphotericin B in liposomal or conventional form being the most frequent drug, administered via the inhalatory route. In the case of combination therapy, a great diversity of drugs was observed. The most frequently administered second choice drug was anidulafungin (3/7; 43%), followed by voriconazole (2/7; 28.5%). Antifungal therapy was maintained on an indefinite basis by 43% of the centers.
Invasive fungal infection (IFI) in the postoperative period of transplantation during admission to the Intensive Care Unit was suspected in 5-10% of the cases but was confirmed in less than 5%.
Among other complications registered in these patients in the Intensive Care Unit, the most frequent problems were respiratory infections (5/7; 71.5%).
ConclusionsAntifungal prophylaxis during the postoperative period of lung transplantation is provided on a universal basis, though consensus is lacking as to the drug of choice, the administration route and the duration of such treatment.
Las infecciones respiratorias son una de las complicaciones más frecuentes después de someterse a un trasplante de pulmón. Aproximadamente el 40% de las muertes que se producen tras el trasplante de pulmón se deben a causa infecciosa. Las infecciones fúngicas son menos frecuentes que las bacterianas y víricas pero estas se han asociado a una mayor mortalidad llegando a ser de hasta el 60-80% si se trata de la aspergilosis invasiva1–4. Los receptores de un trasplante pulmonar son más susceptibles a este tipo de infecciones debido a la inmunosupresión que reciben, el uso de antibióticos de amplio espectro y la alteración de los mecanismos de defensa local.
Si se analiza el momento de máxima incidencia de las infecciones fúngicas en el postoperatorio de un trasplante de pulmón se observa que es máximo durante los primeros 6 meses mientras están en un periodo de máxima inmunosupresión. La mayoría de estas infecciones son causadas por Candida spp. y Aspergillus spp., por lo que es razonable pensar que la profilaxis antifúngica en estos pacientes puede tener un papel muy importante5.
Varios estudios han demostrado que la profilaxis antifúngica durante el postoperatorio de un trasplante de pulmón disminuye la incidencia y la mortalidad de las infecciones fúngicas en estos pacientes, por lo que se recomienda su uso6–8. Sin embargo, hacen falta más estudios para poder establecer qué antifúngico es el óptimo, qué vía de administración es la mejor y su duración. Actualmente podemos ver recomendado desde fluconazol9 hasta amfotericina B, por vía sistémica o inhalada10–12, dependiendo del centro trasplantador.
El objetivo de este estudio fue analizar qué tipo de profilaxis antifúngica se administra durante el postoperatorio a los receptores de un trasplante de pulmón, la duración de la misma y las complicaciones más frecuentes durante su estancia en las unidades de críticos dentro del territorio español.
Pacientes y métodosElaboramos una encuesta que incluía datos demográficos de cada centro, como el promedio de trasplantes realizados en los últimos 2 años y la indicación más frecuente para realizarse el trasplante, tipo de profilaxis antifúngica que se realiza junto con su duración, los fármacos de primera y segunda línea que se utilizan y las complicaciones más frecuentes que presentan durante el postoperatorio y su estancia en una Unidad de Críticos.
Dicha encuesta se distribuyó a cada centro y fue recogida en septiembre de 2011, siendo contestada por un miembro del equipo de trasplante pulmonar. Posteriormente fueron recogidas y analizadas por uno de los centros.
Se ha realizado un análisis descriptivo de los datos obtenidos con la encuesta utilizando el programa estadístico SPSS (13.0).
Dado que se trata de una encuesta de actividad sin implicación de pacientes no se requirió aprobación por el Comité Ético de Investigación Clínica (CEIC).
ResultadosExisten 7 centros en España donde se realizan trasplantes de pulmón en adultos (tabla 1); se contactó con ellos y todos contestaron a la encuesta con las siguientes características descritas en la tabla 2.
Lista de centros que han participado en la encuesta
| 1.- Hospital Universitario A Coruña |
| 2.- Hospital Universitario Doce de Octubre |
| 3.- Hospital Universitario La Fe |
| 4.- Hospital Universitario Marqués de Valdecilla |
| 5.- Hospital Universitario Puerta de Hierro |
| 6.- Hospital Universitario Reina Sofía |
| 7.- Hospital Universitario Vall d’Hebron |
Datos demográficos de los centros (n=7)
| Datos demográficos | N (%) |
| N.° de TxP realizados en los últimos 2 años | N.° centros |
| 11-20 | 1 (14,5) |
| 21-30 | 0 |
| 31-40 | 2 (28,5) |
| 41-50 | 2 (28,5) |
| >50 | 2 (28,5) |
| Total trasplantes en España | 454 |
| Indicación más frecuente para TxP en los últimos 2 años | |
| Enfermedad pulmonar obstructiva crónica (EPOC) | 5 |
| Fibrosis pulmonar (FP) | 2 |
| Existencia del protocolo de profilaxis antifúngica | |
| Sí | 7 (100) |
TxP: trasplante pulmonar
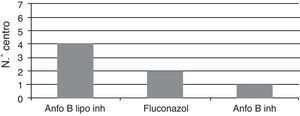
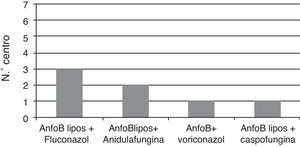
De los 7 centros, todos ellos realizan profilaxis universal en los receptores de un trasplante pulmonar; la monoterapia es la modalidad más utilizada (5/7, 71,5%). La anfotericina B (convencional o liposomal) es el fármaco más utilizado, administrándose por vía inhalada, seguido del fluconazol (Gráfica 1); en cambio, si se ha de realizar profilaxis antifúngica con terapia combinada hay una gran disparidad en cuanto a los fármacos seleccionados, aunque la combinación más frecuente es la anfotericina B liposomal con el fluconazol (Gráfica 2). En caso de tener que recurrir a un antifúngico como segunda opción para la profilaxis antifúngica el más utilizado es la anidulafungina (3/7, 43%), seguido del voriconazol (2/7, 28,5%) e itraconazol (2/7, 28,5%). Al analizar el motivo por el que se recurría al fármaco de segunda elección en el 86% de los casos es por presentar efectos secundarios indeseados como la intolerancia del fármaco por parte del paciente con el antifúngico utilizado.
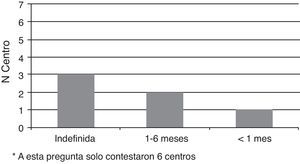
Otros de los puntos que también se preguntaba en la encuesta era la duración de la profilaxis antifúngica durante el postoperatorio de un trasplante de pulmón, observándose también una dispersidad importante desde una duración de menos de un mes hasta realizarse de forma indefinida (Gráfica 3).
Al analizar qué tipo de complicaciones se presentaban más frecuentemente en los pacientes trasplantados de pulmón durante su estancia en la Unidad de Críticos se observó que la infección respiratoria es la complicación más frecuente (5/7, 71,5%) en forma de neumonía o traqueobronquitis, seguida de la gastroparesia (2/7, 28,5%), entidad que enlentece el weaning y prolonga el periodo de ventilación mecánica. Al analizar la segunda complicación más frecuente durante el ingreso en la Unidad de Críticos se observa que vuelve a haber más diversidad según los centros, siendo la más frecuente el desarrollo del rechazo agudo contra el injerto aunque con menos frecuencia (2/7, 28,5%), seguida de la miopatía del paciente crítico y paresia diafragmática.
Se valoró también la incidencia de la infección fúngica invasiva (IFI) en el postoperatorio inmediato tras un trasplante pulmonar y se evidenció la sospecha de IFI durante el ingreso en la Unidad de Críticos entre un 5-10%, pero solo se llegaron a documentar en menos de un 5% de los casos.
DiscusiónCon los resultados de esta encuesta, contestada por todos los centros que realizan trasplantes de pulmón en España, podemos mostrar la práctica clínica habitual sobre la profilaxis antifúngica en este subgrupo de pacientes. Los pacientes trasplantados de pulmón son más susceptibles de presentar complicaciones infecciosas que otros receptores de órganos sólidos, sobre todo antifúngicas5, por lo que a pesar de la falta de estudios controlados sobre ello todos los centros del territorio nacional realizan profilaxis antifúngica, igualando los resultados que podemos observar en varias encuestas publicadas. Dummer et al.8 nos muestran que un 76% de los centros de EE. UU. realizan profilaxis antifúngica y más recientemente en una encuesta mundial se evidencia que el 58% de los centros que realizan trasplante pulmonar realizan profilaxis antifúngica universal13,14.
A pesar de que se realiza profilaxis antifúngica de forma universal, en los centros que realizan trasplantes de pulmón se observa una disparidad en cuanto al fármaco que se utiliza dependiendo del centro, aunque el protocolo clínico de la SEIMC15 apunta que los receptores de un trasplante pulmonar se benefician de recibir profilaxis anti-Aspergillus spp. con anfotericina B nebulizada. En este grupo de pacientes los 2 fármacos más utilizados como primera línea para la profilaxis son la anfotericina B en forma liposomal o convencional por vía inhalada, seguido del fluconazol. Si comparamos nuestros resultados con la encuesta a nivel mundial publicada por Neoh13 observamos una diferencia en cuanto a la elección del fármaco, siendo el voriconazol el de primera elección en un 67,6%. A pesar de estas diferencias podemos justificar el uso de la anfotericina B liposomal inhalada con la publicación de diferentes estudios que muestran la efectividad, buena tolerancia y seguridad de administrar este fármaco como profilaxis antifúngica en pacientes trasplantados pulmonares11,12,16,17.
La terapia más frecuente consistió en el uso de anfotericina B inhalada. La aparición de efectos secundarios como la intolerancia del fármaco por parte del paciente en forma de broncoespasmo es la causa principal para cambiar a un fármaco de segunda línea como el voriconazol o las equinocandinas.
Al analizar los fármacos utilizados como segunda línea en la profilaxis antifúngica observamos todavía una mayor disparidad según los centros, siendo los azoles el grupo más frecuente con un 57% (voriconazol e itraconazol), seguido de una equinocandina con un 43%. Existe un estudio reciente que evalúa la farmacocinética del voriconazol en los receptores de un pulmón18, concluyendo que existe una gran variabilidad en cada paciente y que la dosis de su administración debe ser ajustada según los niveles plasmáticos obtenidos. Cada vez está más extendido el uso de los azoles como antifúngicos por los beneficios que aportan a los pacientes trasplantados de pulmón ya que son fáciles de administrar y probablemente son más eficaces en la prevención de infecciones extrapulmonares, aunque no están exentos de limitaciones como la interacción que presentan con los fármacos inmunosupresores19. Las equinocandinas (micafungina, anidulafungina) presentan una gran eficacia contra Aspergillus spp. y Candida spp. con una buena tolerancia y pocas interacciones con otros fármacos, lo que las convierte en una interesante elección para la profilaxis antifúngica en los trasplantados de pulmón19. Existe un estudio con 20 pacientes trasplantados de pulmón20 en los que se analiza la farmacodinámica y farmacocinética de la micafungina, observando que se consiguen concentraciones de fármaco eficaces a nivel de las células alveolares.
La infección fúngica extrapulmonar tiene una baja incidencia en estos pacientes, aunque no es sorprendente que aparezcan especialmente infecciones por Candida spp. en aquellos pacientes que solo reciben antifúngicos en aerosol. Por eso, podría ser beneficioso realizar terapia combinada con anfotericina B nebulizada más otro antifúngico sistémico19. Es aquí donde volvemos a observar una gran variabilidad según el centro, existiendo diferentes combinaciones y siendo las más frecuente la anfotericina B convencional con fluconazol16 y la anfotericina B liposomal con voriconazol13.
Al analizar la duración de la profilaxis antifúngica en los pacientes trasplantados pulmonares también observamos diferencias según los centros, siendo lo más frecuente el mantenimiento de dicha terapia de forma indefinida o durante los 6 primeros meses tras realizarse el trasplante. Estos datos concuerdan con los resultados publicados en otras encuestas6,8,13.
En resumen, a pesar de realizar profilaxis antifúngica en los pacientes trasplantados pulmonares de forma universal, todavía hay una gran diversidad en cuanto al fármaco y a la vía de administración de elección, siendo deseable poder establecer un consenso para la práctica clínica habitual.
FinanciaciónEste manuscrito ha sido financiado parcialmente a cargo de una beca FIS (IP11/01122).
Conflicto de interesesJR consultor y speakers bureau Astellas.
JS speakers bureau Astellas.
MIR ha participado en consejos asesores para Theravance, Forest Laboratories, Johnson & Johnson, Trius y Novartis. Consultor para Theravance, Trius y Pfizer (Wyeth).
Dr. Restrepo está apoyado a tiempo parcial (Premio Número K23HL096054) del National Heart, Lung, And Blood Institute. El contenido es de exclusiva responsabilidad de sus autores y no representan necesariamente la opinión oficial del National Heart, Lung And Blood Institute ni del National Health Institute.
Hospital Vall d’Hebron de Barcelona: Dr. Jordi Rello (Coordinador del Network), Dr. Joan Ramon Masclans, Dra. Judit Sacanell; Hospital Reina Sofía de Córdoba: Dr. Juan Carlos Robles, Dr. David Argueta; Hospital Universitario A Coruña: Dra. Teresa Rey, Dr. José Duro; Hospital Doce de Octubre de Madrid: Dra. Matilde González, Dra. Eloísa López; Hospital Puerta de Hierro de Madrid: Dra. Reyes Iranzo, Dra. María Victoria Martínez; Hospital Marqués de Valdecilla de Santander: Dra. María Ángeles Ballesteros, Dr. Eduardo Miñambres; Hospital La Fe de Valencia: Dra. Rosario Vicente, Dr. Fernando Ramos.