INTRODUCCION
El European Resuscitation Council publicó recomendaciones para el uso de los desfibriladores externos automáticos (DEA) en 19881. La American Heart Association, junto con representantes del International Liaison Committee on Resuscitation (ILCOR) acometió entonces una serie de evaluaciones basadas en evidencia científica en resucitación2 que culminaron con la publicación de las Recomendaciones 2000 para la Resucitación Cardiopulmonar y Atención Cardiovascular de Emergencia en agosto de 20003,4. El Grupo de Trabajo de Soporte vital básico (SVB) y de Desfibrilación Externa Automática (DEA) ha estudiado este documento y la bibliografía científica que lo apoya y ha recomendado cambios en las Recomendaciones de DEA, que se presentan en este trabajo.
CAMBIOS EN LAS RECOMENDACIONES
Algunos de los cambios reflejan modificaciones en el procedimiento de SVB durante el protocolo de DEA. Se han hecho otros cambios para conseguir uniformidad internacional.
Los cambios más importantes en las técnicas son los siguientes:
1. El suministro de soporte vital básico ha sido revisado para que concuerde con las nuevas recomendaciones de SVB y DEA. Hay dos cambios importantes.
Inmediatamente después de que se identifique la ausencia de respiración normal se aportan 2 respiraciones de resucitación iniciales. En las recomendaciones de 1998 se establecía que las respiraciones iniciales se podían omitir cuando había un desfibrilador inmediatamente disponible. Se ha cambiado esto para alcanzar la uniformidad entre los protocolos de SVB y los de DEA, lo que contribuirá a la retención de la técnica. Más aún, la aportación de las 2 respiraciones iniciales es parte esencial de la comprobación de los signos de que hay circulación (véase más adelante).
La comprobación del pulso de la carótida ya no se incluye en el protocolo para los socorristas. La razón de este cambio es que varios estudios han demostrado que son necesarios bastante más de 10 s para diagnosticar la presencia o ausencia de pulso carotídeo5-9, e incluso con una palpación más prolongada se producen errores importantes de diagnóstico10. Los socorristas ahora tendrán que "buscar signos de que hay circulación" lo que significa mirar, oír y sentir en busca de respiración normal, tos o movimientos durante no más de 10 s. Para la evaluación inicial, este procedimiento se lleva a cabo tras haber aportado 2 respiraciones de resucitación. Si el socorrista no está seguro de que estén presentes uno o más de estos signos de que hay circulación deberá comenzar inmediatamente las compresiones torácicas y seguir con el protocolo de DEA.
El personal sanitario debe proceder a realizar una comprobación del pulso carotídeo, mientras comprueba también otros signos de que hay circulación. Todo ello no debe llevarle más de 10 s.
Un problema potencial de la omisión de la comprobación del pulso carotídeo es que un retorno a la circulación espontánea podría no ser detectada si la víctima no hace ningún movimiento ni comienza a respirar. En estas circunstancias, el socorrista podría continuar con las compresiones torácicas. Por poco deseable que sea esta situación, la evidencia de que los socorristas son incapaces de detectar de forma fiable la presencia o ausencia de pulso carotídeo hace pensar que esto podría suceder incluso si se incluyera una comprobación del pulso. Cuando llegue el personal sanitario comprobará el pulso y confirmará la presencia de circulación.
2. Cuando no está indicado el choque, o inmediatamente después de una serie de tres choques, se debe hacer resucitación cardiopulmonar (RCP) durante un minuto. En las recomendaciones de 1998 la duración de la RCP era de 3 minutos después de "no está indicado el choque", excepto cuando el masaje seguía a una desfibrilación con éxito, en cuyo caso era de un minuto1. Aunque las recomendaciones de 1998 se elaboraron para conseguir una óptima RCP en caso de ritmos en los que no estaba indicado el choque, las nuevas recomendaciones consiguen la uniformidad con los protocolos de DEA. Se espera que con esta simplificación se consiga un mejor aprendizaje y retención de las técnicas.
El algoritmo de las recomendaciones internacionales de DEA recomienda una comprobación de la circulación después de haber completado cada minuto de RCP, seguida de la activación manual de la secuencia de análisis3,4. Muchos DEA no tienen botón de análisis y lo iniciarán automáticamente. Por tanto, esta comprobación adicional de signos de que hay circulación se omite en las recomendaciones actuales del European Resuscitation Council.
3. Si el protocolo de DEA va a ser utilizado por los que suministran soporte vital avanzado (SVA), se debe administrar adrenalina/epinefrina cada 2 o 3 minutos, no durante cada ciclo de RCP, que sólo dura un minuto.
SECUENCIA DE ACCIONES
La secuencia de acciones que se ofrece a continuación son las Recomendaciones 2000 acordadas por el European Resuscitation Council. El algoritmo está pensado para la resucitación de personas a partir de los 8 años de edad. El algoritmo da por supuesto que no hay más de un socorrista presente. Si hubiera más de uno deben distribuirse las tareas. La activación del sistema de emergencias médicas (SEM) y la disponibilidad inmediata de un DEA tienen prioridad. El uso del femenino en el texto al hablar de la víctima incluye también el masculino (fig. 1).
Fig. 1. Desfibrilación externa automática.
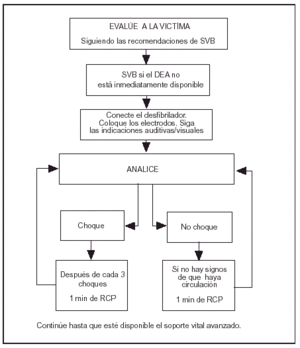
Evaluar a la víctima
Compruebe respuesta: sacúdala suavemente por los hombros y pregunte en voz alta: "¿Estás bien?".
Abra la vía aérea, extienda la cabeza y eleve la barbilla. Compruebe si respira.
En el caso de que no respire, active el SEM, y si no lo ha hecho, consiga un DEA.
Dé dos respiraciones efectivas.
Busque signos de que hay circulación.
Para los socorristas esto significa mirar, oír y sentir si hay respiración normal, tos, o movimiento de la víctima. No emplear en ello más de 10 segundos.
Para el personal sanitario esto incluirá también la comprobación del pulso carotídeo.
Si hay signos de circulación
Si hay respiración coloque a la víctima en la posición lateral de seguridad.
Si no respira, comience a ventilar a la víctima y vuelva a comprobar cada minuto los signos de que hay circulación.
Si no hay signos de circulación
Conecte el DEA.
Coloque los electrodos.
Siga las indicaciones auditivas/visuales.
Asegúrese de que no toque nadie a la víctima mientras el DEA está analizando el ritmo.
Si está indicado el choque
Asegúrese de que todo el mundo se aparta de la víctima.
Pulse el botón de choque como se indique.
Repita el análisis o el choque como se indique.
Si en algún momento apareciera una condición de "choque no indicado" pase al siguiente apartado.
No compruebe signos de que hay circulación entre los tres primeros choques.
Tras los tres choques busque signos de que hay circulación.
Si no hubieran signos de circulación:
Realice una RCP durante un minuto.
No debe haber avisos de voz durante este tiempo. La RCP se cronometrará con el temporizador del DEA.
Después de un minuto detenga la RCP para permitir un análisis del ritmo.
Continúe con el algoritmo de DEA siguiendo las órdenes auditivas y visuales.
Si hay signos de circulación:
Si hay respiración ponga a la víctima en la posición lateral de seguridad.
Si no hay respiración, comience a ventilar a la víctima y vuelva a comprobar cada minuto signos de que hay circulación.
Si el choque no está indicado
Busque signos de que hay circulación.
Si no hubiera signos de circulación, lleve a cabo una RCP durante un minuto.
No debe haber avisos de voz durante este tiempo. La RCP se cronometrará con el temporizador del DEA.
Después de un minuto detenga la RCP para permitir un análisis del ritmo.
Continúe con el algoritmo de DEA siguiendo las órdenes auditivas y visuales.
Seguir las instrucciones del DEA hasta que esté disponible el soporte vital avanzado
*Miembros participantes en el Grupo de Trabajo SVB-DEA: Arntz H-R, Bahr J, Baubin M, Bossaert L, Brucan A, Carneiro A, Cassan P, Chamberlain D, Davies S, De Vos R, Ekstrom L, Evans T, Gwinnutt C, Handley A, Lexow K, Marsden A, Monsieurs K, Petit P, Sopfianos E, Van Dreuth A, Van Rillaer L, Wik L, Wolcke B. Este artículo fue publicado por primera vez en Resuscitation 2001; 48: 207-209 y se reproduce con el permiso del European Resuscitation Council y Elsevier Science