INTRODUCCION
El metaanálisis realizado por Boersma et al1 en 1996 demuestra que la eficacia de la trombólisis en el infarto agudo de miocardio (IAM), definida como reducción de mortalidad, depende del tiempo que transcurre entre la aparición de los síntomas y el inicio del tratamiento. Esta relación tiempo-eficacia es exponencial y decreciente, obteniéndose el máximo beneficio cuando el tratamiento trombolítico se realiza dentro de las dos primeras horas de evolución, de manera que el número de vidas salvadas por cada 1.000 pacientes tratados es de 65 cuando la trombólisis se realiza en la primera hora, de 37 cuando se realiza entre la primera y segunda hora, y disminuye a 29 cuando se realiza entre la tercera y la sexta hora desde el comienzo de los síntomas del infarto de miocardio.
Sin embargo, no siempre se puede realizar el tratamiento trombolítico dentro de estas dos primeras horas de IAM, debido en muchas ocasiones a que el paciente acude demasiado tarde al hospital. Los motivos de esta demora son múltiples, pero destacan: a) el fallo de los sistemas sanitarios; b) el desconocimiento del paciente en reconocer su dolencia y la importancia que tiene el factor tiempo, y c) la distancia existente entre el lugar de inicio del cuadro y el hospital2-11. La primera causa puede y debe ser corregida, la segunda se puede mejorar a través de campañas de formación y educación sanitaria a la población, en especial a aquélla con patología isquémica conocida. La tercera con frecuencia no es modificable y sólo se puede reducir acercando el tratamiento al paciente.
Los ensayos clínicos han demostrado que la realización de trombólisis por médicos no especialistas, incluso paramédicos, fuera del hospital, es segura, fiable y consigue disminuir el tiempo que transcurre entre el inicio del IAM y la realización del tratamiento trombolítico12-16. El metaanálisis realizado por Morrison et al16 demuestra que la trombólisis prehospitalaria disminuye la mortalidad intrahospitalaria cuando se compara con la realizada en el hospital (OR, 0,83; IC 95%, 0,70-0,98).
La Sociedad Española de Cardiología, en sus guías de actuación clínica en el infarto agudo de miocardio, expone que las condiciones que justifican el empleo de fármacos fibrinolíticos antes del ingreso en el hospital serían: cuando el paciente se encuentra dentro de las primeras dos horas de evolución de los síntomas y se estime una ganancia de tiempo (incluido el tiempo puerta-aguja) de 30 minutos, o cuando se encuentra dentro del intervalo de dos a 6 horas de evolución y se estima una ganancia de tiempo (incluido el tiempo puerta-aguja) de 60 minutos (recomendación clase IIa)17. La Sociedad Europea de Cardiología considera la fibrinólisis prehospitalaria como recomendación clase I, si existen las condiciones adecuadas para realizarla. Dicha Sociedad recomienda que debe realizarse el tratamiento fibrinolítico por un equipo médico con experiencia, en ausencia de contraindicación y si no es posible realizar angioplastia, dentro de los primeros 90 minutos después del primer contacto médico (recomendación clase I)18.
El tiempo empleado desde la llegada del paciente al Hospital Costa del Sol de Marbella hasta el inicio de la trombólisis ha oscilado entre 15 y 25 minutos de mediana. Sin embargo, el porcentaje de tratamientos realizados dentro de las dos primeras horas de evolución del IAM era inferior al 20%, debido al retraso con que el paciente llega a nuestro centro, lo que se debe, al menos en parte, a que existen en nuestro distrito sanitario distancias que conllevan más de 30 minutos de desplazamiento. Por tal motivo, se creó en 1996 el Plan de Actuación Conjunta en el Infarto Agudo de Miocardio (PACIAM) con el objetivo de aumentar el número de trombólisis precoces mediante un protocolo de trombólisis extrahospitalaria que garantizase su seguridad y fiabilidad19.
Hemos analizado la efectividad de la implantación del PACIAM en nuestra área sanitaria, así como la fiabilidad y la seguridad del tratamiento trombolítico extrahospitalario. El objetivo secundario del estudio ha sido evaluar los factores que se asocian de manera independiente con la probabilidad de recibir tratamiento trombolítico transcurridas las dos primeras horas desde el inicio de los síntomas del IAM.
PACIENTES Y MÉTODOS
Se ha realizado un estudio de intervención sin asignación aleatoria "antes-después" sin grupo control no equivalente20,21, en el área Sanitaria del Hospital Costa del Sol.
Nuestro hospital cubre una población de 260.000 habitantes censados (a la que hay que añadir una importante población flotante que se estima el doble), distribuida en 4 áreas básicas de salud: Marbella, San Pedro, Estepona y Fuengirola (estas dos últimas son las más alejadas del hospital). Los equipos de Emergencias Sanitarias 061 asisten a la práctica totalidad de esta población, están dotados de personal cualificado en la atención del paciente crítico (un médico, un enfermero y un técnico sanitario) y disponen del material adecuado para la asistencia de estos pacientes. Incluimos en nuestro estudio a todos los pacientes con diagnóstico de IAM que recibieron tratamiento trombolítico, fueron atendidos por los Equipos de Emergencias 061, e ingresados en la Unidad de Cuidados Intensivos (UCI) del Hospital Costa del Sol.
El estudio consta de dos fases. La fase I, anterior a la intervención, llevada a cabo entre enero de 1996 y julio de 1997. Durante la misma todos los pacientes con diagnóstico de IAM recibieron el tratamiento trombolítico en el hospital. Y una fase de implementación de la intervención (fase II) realizada entre agosto de 1997 y febrero de 2000. Durante esta fase los Equipos de Emergencias 061 realizaron trombólisis en aquellos pacientes con indicación según el protocolo establecido.
Se realizó un protocolo que establecía la indicación y forma de administrar la trombólisis prehospitalaria. Dentro de este protocolo y para facilitar la valoración inicial del paciente y la indicación de tratamiento trombolítico se utilizaron las siguientes herramientas:
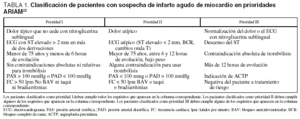
1. La clasificación de pacientes con sospecha de IAM en prioridades según el Grupo ARIAM (tabla 1), que clasifica de forma sencilla a los pacientes con sospecha de IAM en cuanto a la relación riesgo-beneficio derivada del uso del tratamiento trombolítico22 (la prioridad I define a un grupo de pacientes en los que no hay ninguna duda de que deben ser tratados con fibrinolíticos y además presentan bajo riesgo de complicaciones, por lo que no es justificable una demora en el empleo de dichos fármacos, la prioridad II define a los pacientes en los cuales es necesario realizar una valoración de riesgobeneficio antes de iniciar el tratamiento fibrinolítico, lo que puede justificar una cierta demora en su aplicación, y la prioridad III a los pacientes que presentan alguna condición especial por la que probablemente sea necesario utilizar otra alternativa terapéutica al fibrinolítico).
2. Una lista de comprobación de diseño propio (fig. 1) que sirve para identificar de forma rápida, y sencilla a los pacientes que tienen indicación para recibir trombólisis prehospitalaria según el protocolo.
Figura 1. Lista de comprobación del PACIAM. Sirve para identificar a los pacientes que tienen indicación para recibir fibrinólisis extrahospitalaria según el protocolo de actuación pautado. Se compone de una serie de ítems identificados mediante códigos de colores (verde y rojo) y clasificados en tres apartados: 1. Criterios de inclusión, 2. Criterios de exclusión y 3. Factores modificadores. La cumplimentación de todas las casillas de color verde conlleva indicación de trombólisis extrahospitalaria, sin necesidad de la supervisión del médico especialista hospitalario. La inclusión de alguna casilla de color rojo supone la no indicación (si es prioridad III) o la necesidad de supervisar la indicación de trombólisis extrahospitalaria por parte del médico especialista hospitalario a través de la telemedicina (en caso de ser una prioridad II).
3. El envío del electrocardiograma (ECG) a través de telefonía móvil desde el lugar de asistencia prehospitalaria a la UCI del hospital, lo que permitió el asesoramiento por los médicos especialistas en determinados pacientes. Estas características del proyecto se han descrito de manera extensiva en un artículo publicado previamente en Medicina Intensiva19.
Para valorar la efectividad del PACIAM se comparó el porcentaje de trombólisis realizadas dentro de las dos primeras horas de evolución del IAM entre la fase I (todos los tratamientos trombolíticos se realizaron en el hospital) y II (los tratamientos trombolíticos se realizaron dentro y fuera del hospital). La fiabilidad fue medida por el número de tratamientos prehospitalarios realizados y no indicados. Todas las historias clínicas de los enfermos tratados con trombólisis fuera del hospital fueron revisadas a posteriori y de forma ciega por los médicos especialistas de la UCI del hospital, quienes establecieron su criterio de indicación según el protocolo del PACIAM. Posteriormente se estableció la concordancia entre las indicaciones establecidas entre los Equipos de Emergencia del 061 y los especialistas del hospital. Para medir la seguridad se tuvo en cuenta el número de complicaciones acontecidas en aquellos pacientes que recibieron tratamiento trombolítico prehospitalario (hemorragia cerebral, sangrado que requiere transfusión de hemoderivados e inestabilidad hemodinámica que requiere la suspensión del tratamiento trombolítico y/o empleo de tratamiento adicional con aminas vasoactivas).
El tamaño de muestra mínimo se predeterminó en 118 casos para un nivel de significación estadística de 0,05 y una potencia del 80%, considerando una probabilidad teórica de conseguir iniciar un 10% de tratamientos trombolíticos dentro de las dos primeras horas de IAM antes de la intervención y de un 30% después de la misma. En nuestro estudio, con un tamaño de muestra de 117 casos y manteniendo el mismo nivel de significación, con un 8% de tratamientos fibrinolíticos dentro de las dos primeras horas del IAM en la fase I y un 49% en la fase II, el poder estadístico se eleva al 87%23.
En el análisis estadístico de los datos, los tiempos se expresan en minutos y se miden en forma de mediana con objeto de obviar el factor distorsionante de los valores extremos. Se emplea la prueba de la "t" de Student para las variables continuas y del Chi2 para la comparación de porcentajes. Se estableció el nivel de significación en p < 0,05. Se realizó un análisis multivariante mediante regresión logística para evaluar las variables asociadas de manera independiente con la realización o no de la trombólisis en las dos primeras horas de evolución del IAM (variable dependiente). Las variables independientes introducidas en el modelo de regresión logística fueron las siguientes: trombólisis realizada en el hospital en la fase I, trombólisis realizada en el hospital en la fase II, trombólisis extrahospitalaria en la fase II, edad, género, lugar donde se realiza la trombólisis, zona básica sanitaria donde se inicia el IAM, existencia de asistencia médica extrahospitalaria antes de la llegada del 061, prioridad del proyecto ARIAM y retraso pre-061 (tiempo en minutos que transcurre entre el inicio de los primeros síntomas del IAM y la llamada al Centro Coordinador del 061).
RESULTADOS
Durante el período de este estudio, ingresaron en nuestra Unidad 591 pacientes con diagnóstico de infarto de miocardio (186 en la fase I y 405 en la fase II). La mortalidad intra-UCI del IAM en la fase I fue del 9,7%, y del 5,7% en la fase II. El porcentaje de IAM tratados con fibrinolíticos fue del 69% en la fase I, y del 59,5% en la fase II.
El estudio incluye 117 casos, 28 en la fase I, en la que todos los tratamientos trombolíticos se realizaron en el hospital, y 89 en la fase II, en la que en 56 casos se realizó el tratamiento trombolítico en el hospital y en 33 se inició antes de su llegada al mismo.
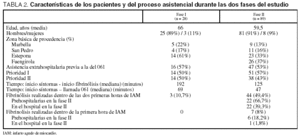
Todas la variables estudiadas son equivalentes en las fases I y II, excepto la edad (tabla 2) que es significativamente mayor (p = 0,007) en el grupo de la fase I (66 años) que en el de la fase II (59,5 años).
El tiempo que transcurrió entre el inicio de los síntomas de IAM y el inicio de la trombólisis fue menor en la fase II (125 minutos) que en la fase I (192 minutos), con una diferencia de 67 minutos. El tiempo que pasó entre el inicio de los síntomas y el momento en que se recibía la llamada telefónica en la central del 061 fue también menor en la fase II (47 minutos) que en la fase I (69 minutos), con una diferencia de 22 minutos (tabla 2).
El porcentaje de tratamientos fibrinolíticos realizados en las dos primeras horas de evolución del IAM fue significativamente mayor en la fase II en comparación con la fase I (49% frente al 11%, p< 0,001). También existe un mayor porcentaje de tratamientos realizados dentro de la primera hora de evolución en la fase II (8%) frente a la fase I (0%), aunque esta diferencia no es estadísticamente significativa (tabla 2).
El 66% de los tratamientos realizados por los Equipos de Emergencias Sanitarias se hicieron dentro de las dos primeras horas de evolución del IAM, y el 18% dentro de la primera hora. Sólo el 30% de los tratamientos trombolíticos realizados en el hospital en el periodo de las dos fases, y el 39% de los tratamientos realizados en la fase II en el hospital, se hizo dentro de las dos primeras horas del infarto. No se consiguió tratar en el hospital a ningún paciente incluido en el estudio dentro de la primera hora del IAM.
En todos los casos en los que el tratamiento trombolítico fue realizado por los Equipos de Emergencias Sanitarias, se confirmó por parte de los médicos especialistas de la UCI del hospital la indicación de tratamiento trombolítico según el protocolo establecido en el PACIAM. De los 33 casos tratados con trombolíticos por los Equipos de Emergencias del 061 con diagnóstico de sospecha inicial de IAM, 32 tuvieron un diagnóstico definitivo de IAM al alta de la UCI. Sólo uno de los pacientes tratados no tuvo aumento de enzimas. En éste el tratamiento se realizó dentro de la primera hora de evolución y se consideró el diagnóstico de alta como posible infarto abortado.
En cuanto a la seguridad del plan, no se objetivó ninguna complicación relacionada con la trombólisis en ninguno de los 33 tratamientos realizados fuera del hospital. En cambio, en los pacientes tratados con trombólisis en el hospital, se registraron un total de 7 complicaciones graves relacionadas con el fármaco. Hubo dos episodios de accidente cerebrovascular (uno en la fase I y otro en la fase II del estudio), un episodio de hemorragia grave que requirió transfusión de concentrados de hematíes (en la fase II), y 4 episodios de inestabilidad hemodinámica que requirieron la suspensión del tratamiento fibrinolítico y/o tratamiento adicional para su control (tres en la fase I y uno en la fase II).
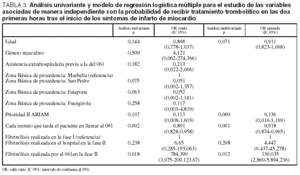
El modelo de regresión logística múltiple mostró que las únicas variables asociadas de manera independiente con la probabilidad de recibir tratamiento trombolítico en las dos primeras horas tras el inicio de los síntomas del infarto de miocardio son la realización de tratamiento trombolítico prehospitalario y el tiempo transcurrido entre el inicio de los síntomas del infarto y la llamada al 061. Cuando la trombólisis la realiza el 061 el paciente tiene 130 veces más posibilidades de recibirla dentro de las dos primeras horas de IAM que cuando se realizaba en el hospital en la fase I del estudio, y cada minuto de retraso en realizar la llamada al 061 disminuye en un 1,1% la probabilidad de recibir tratamiento trombolítico precoz (tabla 3).
DISCUSION
Un estudio realizado en nuestro hospital previamente demostró que el porcentaje de tratamientos trombolíticos realizados en las dos primeras horas de evolución del infarto de miocardio era del 8%, y esto era debido, fundamentalmente, a que un 70% de los pacientes llegaban al hospital transcurridas más de dos horas desde el inicio de los síntomas del infarto. Estos hechos, junto a la incorporación en 1996 de Equipos de Emergencias extrahospitalarios capacitados en el manejo de pacientes críticos, justificaban la realización de la trombólisis fuera del hospital.
Nuestro objetivo no es analizar la eficacia de la trombólisis prehospitalaria, puesto que nuestro estudio no es un ensayo clínico controlado y aleatorizado, sino el análisis de la efectividad de una medida de intervención (implantar la trombólisis prehospitalaria) en condiciones reales y no experimentales. Por eso utilizamos un estudio de intervención con una fase previa, en la que el manejo prehospitalario del paciente no incluye trombólisis, y que se compara con una segunda fase en la que se realiza el tratamiento trombolítico prehospitalario. Revisada la bibliografía encontramos que existen muchos estudios realizados para analizar la eficacia de la trombólisis prehospitalaria, pero pocos diseñados con el fin de analizar su efectividad. Pensamos que para realizar una asistencia sanitaria de calidad, no sólo debemos emplear los tratamientos más eficaces, sino que debemos conseguir en nuestro medio la mayor efectividad de los mismos.
Nuestra intervención es efectiva porque consigue aumentar el número de tratamientos trombolíticos en las dos primeras horas de evolución del infarto de miocardio. Este aumento también es debido a un menor tiempo de retraso en la llamada al 061 y esto último no está directamente relacionado con la intervención en sí misma, sino posiblemente con una mayor educación sanitaria de la población atendida que reconoce con mayor precocidad el problema, dado que el tiempo que transcurre entre el inicio de los síntomas y el momento de la llamada al 061 es más corto en la fase II que en la fase I. Se podría plantear que la educación sanitaria de la población fuera la causa del mayor porcentaje de tratamientos realizados dentro de las dos primeras horas y no el tiempo ahorrado con la intervención. Por este motivo, realizamos un modelo de análisis multivariante, donde se demostró que tanto la realización de la trombólisis prehospitalaria, como el tiempo transcurrido entre el inicio de los síntomas y la llamada al 061 eran variables asociadas de manera independiente con la probabilidad de recibir el tratamiento trombolítico en las dos primeras horas de evolución del IAM.
Pensamos que el empleo de un protocolo y las tres herramientas (la clasificación de pacientes en prioridades del Grupo ARIAM, una lista de comprobación y el envío del ECG a través de telefonía móvil desde las unidades móviles a la UCI del hospital y asesoramiento telefónico de los médicos especialistas)19 han servido para facilitar a los médicos de los equipos de emergencias extrahospitalarios la identificación del paciente con IAM e indicación de trombólisis y el uso adecuado de este tratamiento, contribuyendo en este sentido a la efectividad de la intervención y manteniendo la fiabilidad y la seguridad a la hora de aplicar el tratamiento, como lo demuestran nuestros resultados.
En nuestro protocolo se consideró no indicado el tratamiento trombolítico prehospitalario, entre otros casos, cuando el médico del equipo 061 no consideraba oportuno el tratamiento trombolítico prehospitalario (fig. 1). Creemos que este argumento probablemente se utilizó en exceso y ha podido disminuir la efectividad de nuestra intervención. Solamente el 54% de los pacientes clasificados como prioridad I (pacientes con criterios claros de trombólisis y sin contraindicaciones para la misma) que llamaron en las dos primeras horas de evolución del IAM al servicio de emergencias 061 recibieron trombólisis extrahospitalaria. Pensamos que esto puede deberse al temor que existe cuando se emprende en condiciones reales una técnica con riesgos potenciales. Probablemente la adquisición de experiencia y confianza en el tratamiento trombolítico por parte del personal sanitario del equipo 061 repercutirá en un mayor número de tratamientos prehospitalarios y en una mayor efectividad con el paso del tiempo.
En conclusión, creemos que la trombólisis prehospitalaria realizada a través del PACIAM es efectiva, fiable y segura en nuestro medio. También creemos que nuestro plan PACIAM podría servir de modelo para implantar la trombólisis prehospitalaria en otras áreas sanitarias donde cuenten con equipos de emergencias extrahospitalarios capacitados, sobre todo en aquéllas donde existen poblaciones alejadas del hospital.
AGRADECIMIENTOS
Este trabajo ha sido financiado por la Consejería de Salud de la Junta de Andalucía (96/148). Agradecemos a todos los compañeros del Servicio de Emergencias del 061 de Málaga y del Área de Cuidados Críticos del Hospital Costa del Sol su colaboración en este estudio.