Madrid, 21 y 22 de octubre de 2000
PRIMERA SESION
Postoperatorio de la cirugía cardiovascular
Moderador:
Dr. M. Colmenero
La coronariografía como arma diagnóstica y terapéutica en el postoperatorio de cirugía cardíaca
M. García, M.M. Jiménez y R. de la Chica
Servicio de Medicina Intensiva. Hospital Universitario Virgen de las Nieves. Granada.
La coronariografía constituye la técnica de elección para la valoración de la anatomía de las arterias coronarias. Puede ser de gran utilidad en el postoperatorio complicado de la cirugía de revascularización porque nos informa del estado de los injertos y de las arterias epicárdicas propias. Sin embargo, precisa protocolos específicos y una infraestructura adecuada, por lo que en pocos centros se realiza de forma rutinaria. Presentamos el caso de un paciente que sufre una elevación del segmento ST en el postoperatorio inmediato de cirugía de revascularización coronaria.
Varón de 55 años, con antecedentes personales de HTA, tabaquismo, hipercolesterolemia, estenosis carotídea bilateral y ACV hacía 3 años. Ingreso previo en UCI por angina inestable, habiéndose realizado coronariografía que revelaba enfermedad de tres vasos con buenos lechos distales en DA y en Cx, con función ventricular conservada.
Ingresa en la UCI procedente del quirófano de cirugía cardiovascular, tras procedimiento de revascularización incompleto y mixto: doble injerto arterial, de arteria mamaria interna a DA (sin CEC) y de arteria radial izquierda a obtusa marginal (con CEC). A su llegada se encuentra hemodinámicamente estable (PA 120/70 mmHg), FC 75 lat/min, apoyo vasoactivo con dopamina a 8 µg/kg/min y diltiazem i.v. según protocolo cuando se utiliza injerto radial. No se observan cambios eléctricos en el ECG.
A la media hora del ingreso sufre un episodio brusco de hipotensión que obliga a añadir noradrenalina a bajas dosis al tratamiento. Tras quedar estable, una hora más tarde sufre nueva inestabilización hemodinámica acompañada de elevación del segmento ST en la cara anterior. Se añade nitroglicerina i.v., mejorando la situación sólo unos minutos.
Ante la persistencia del problema, se decide cateterismo cardíaco para revisión de los injertos. Se puede observar durante el procedimiento la presencia de vasospasmo agudo del injerto de la arteria mamaria izquierda, que comienza a ceder con la administración de nitroglicerina local. Se continúa con NTG y diltiazem i.v., y el cuadro desaparece a los pocos minutos del regreso a la UCI. El pico máximo de CPK fue de 712 U/l y de TnI de 2,09 ng/l. No desarrolló onda Q de necrosis. Tras presentar alguna complicación más (fibrilación auricular y bacteriemia) el enfermo fue dado de alta de la UCI al octavo día del postoperatorio.
Trombosis de la válvula tricúspide: fibrinólisis y recambio valvular
E.Muñoz, M.J. Santed y A. Morón
Hospital Universitario Miguel Servet. Zaragoza.
Paciente de 66 años de edad con antecedentes personales de insuficiencia venosa crónica de extremidades inferiores, valvulopatía mitral diagnosticada hace 10 años, AcxFA crónica. Intento de valvuloplastia hace 7 años complicada con perforación de pared libre de ventrículo izquierdo y taponamiento cardíaco, y a las 48 h trombosis de arteria ilíaca derecha que requirió trombectomía.
En octubre de 1999 ingresó por insuficiencia cardíaca, diagnosticándose de IM grave, DLT con IT grave, HTP grave, VD dilatado e hipertrófico, por lo que en noviembre se procedió a recambio valvular mitral y tricúspide por prótesis Carbomedics n.o 29 y 31, respectivamente, cursando el postoperatorio sin complicaciones.
En marzo de 1999 ingresa por cuadro de insuficiencia cardíaca con sospecha de disfunción protésica. Por ecografía transesofágica se objetivó ausencia de movimiento de la prótesis tricúspide con gradiente transprotésico de 15 mmHg, PPS 35-40 mmHg, aumento de cavidad de aurícula derecha con flujo lento en su interior y probable presencia de trombos. Prótesis mitral normofuncionante.
Ante el diagnóstico de trombosis de prótesis tricúspide se realizó fibrinólisis con rTPA sin complicaciones, comprobándose en controles ecográficos posteriores buena movilización de los discos con gradiente transprotésico de 1-3 mmHg.
En abril vuelve a ingresar con signos evidentes de insuficiencia cardíaca derecha. En ecografía transtorácica se aprecia trombosis en la prótesis tricúspide con estenosis muy grave decidiéndose tratamiento quirúrgico. Bajo circulación extracorpórea se coloca bioprótesis Hancock precisando trasfusión de sangre, plasma y plaquetas, y saliendo de bomba con dopamina, dobutamina y milrinona. Hemodinámica dependiente de inotropos, siendo extubada a las 24 h. A las 48 h se produce empeoramiento progresivo de su función respiratoria con hipoxia por EAP mixto (cardiogénico y post-CEC). Se aumenta el tratamiento diurético y con nitroprusiato. Persiste la hipoxia a pesar de FiO2 1 con mascarilla reservorio. Se intuba y conecta a ventilación mecánica aportándose óxido nítrico. A pesar de la mejoría inicial, de nuevo aparece un cuadro de hipoxia refractaria quedando en situación de shock, anuria y fallece en asistolia.
Síndrome compartimental, rabdomiólisis y fallo renal tras revascularización de la extremidad inferior. A propósito de un caso
B. Virgós, C. López y A.C. Nebra
Hospital Clínico Universitario Lozano Blesa. Zaragoza.
La aparición de un síndrome compartimental tras la revascularización de una extremidad por isquemia aguda no es un cuadro muy frecuente, dadas las características del metabolismo muscular y su resistencia a la isquemia. En caso de aparecer, los fenómenos fisiopatológicos que se desencadenan suponen un serio riesgo para la vida del paciente, precisando un tratamiento enérgico y rápido mediante diuresis alcalina, fluidoterapia y manitol, pudiendo precisar hemodiálisis en caso de bloqueo renal. Presentamos a continuación el caso clínico de un paciente ingresado en nuestra unidad por accidente de tráfico en el que se produjo traumatismo vascular grave cerrado en la extremidad inferior derecha, a nivel de la arteria poplítea.
Varón de 41 años, alérgico a penicilina y sulfamidas, con antecedentes de tabaquismo, esofagitis, ulcus péptico y obesidad; camionero de profesión. Fue trasladado a nuestro servicio después de transcurridas más de 6 h tras sufrir un accidente de tráfico.
Destaca en la exploración física deformidad en la pierna derecha, sin signos de atrición muscular con ausencia de pulsos distales, erosiones cutáneas leves en tórax y abdomen, apreciándose en estudio radiológico fracturas de la séptima costilla derecha, tercio proximal de tibia, peroné y cóndilo femoral derechos; en la ecografía abdominotorácica se aprecia mínimo derrame pleural bilateral; no se constata focalidad neurológica alguna. Analíticamente se aprecia elevación de enzimas musculares (GOT 129 U/l,CPK 8.391 U/l, LDH 1.040 U/l), potasemia de 5,3 y pH de 7,27 con exceso de base de 5,1 mEq/l, resto de parámetros sin alteraciones significativas. Ante los hallazgos enumerados se realiza arteriografía del miembro inferior derecho, apreciándose «stop» a nivel de arteria poplítea derecha. Es trasladado a quirófano practicándose osteosíntesis de fractura de tibia y pontaje femoropoplíteo junto a fasciotomía gemelar y tibial anterior.
La evolución posterior no es satisfactoria a pesar de que el pie se mantiene caliente y con buen relleno capilar distal, presentando necrosis muscular con datos de rabdomiólisis (pico enzimático de CPK 45.562 U/l, LDH 1.780 U/l) e infección polimicrobiana de herida quirúrgica (Enterobacter cloacae, Klebsiella spp., Enterococcus y Staphiloccocus epidermidis). Posteriormente, el paciente desarrolla insuficiencia renal (urea de 1,2 g/l, creatinina de 2,4 mgs/dl), manteniéndose tratamiento mediante diuresis alcalina, fluidoterapia intensiva y expansores del plasma; otras complicaciones fueron la aparición de fiebre, una anemización que precisó de múltiples transfusiones, ictericia y SDRA que obligó a ventilación mecánica prolongada con posterior realización de traqueostomía. Ante la mala evolución clínica y analítica, y en vista de la ausencia de respuesta en el estudio electrofisiológico de la extremidad (lesión completa del nervio tibial posterior), se hace necesaria la amputación supracondílea de la pierna tras 18 días.
Tras la amputación de la extremidad, la evolución del paciente fue favorable, desapareciendo la fiebre y mejorando las funciones renal y la pulmonar, pudiéndose desconectar del respirador a las 48 h.
Fue dado de alta a planta tras 22 días de estancia en UCI, tras normalizarse los estudios analíticos, siéndole dada el alta hospitalaria a los 10 días.
SEGUNDA SESION
Infecciones intraabdominales y antibioterapia
Moderador:
Dr. R. Jordá
Fascitis necrosante secundaria a apendicitis perforada en paciente no inmunodeprimido
M. Calderón, A. Abella y M. Prieto
Unidad de Cuidados Intensivos. Hospital Universitario de Getafe. Getafe. Madrid.
La fascitis necrosante es una infección de tejidos blandos, que afecta a la fascia subcutánea y a la dermis. Es rápidamente progresiva y puede extenderse a piel y músculo. Suele aparecer secundariamente a traumatismos, heridas quirúrgicas, infecciones cutáneas, abcesos perirrectales y también en relación con lesiones menores, como picaduras o erosiones en la piel. Se relaciona con situaciones en que la respuesta inmune está deprimida, como diabetes, obesidad, malnutrición, personas ancianas, pacientes postoperados. Es una infección polimicrobiana en la que se aísla habitualmente gérmenes anaerobios (Bacteroides y Clostridium spp.). En un 10% de los casos se aísla estreptococo betahemolítico del grupo A. El pronóstico depende fundamentalmente de hacer un diagnóstico y un desbridamiento quirúrgico precoces. Un retraso en la cirugía de más de 24 h o una limpieza inadecuada aumentan la morbimortalidad significativamente (desde un 12,5 a un 72,7% cuando se retrasa 4 días). Se recomienda, además, el uso de antibióticos de amplio espectro según la sensibilidad de los microorganismos aislados. Los casos de fascitis necrosante secundarios a apendicitis perforada son extraordinariamente raros, especialmente en pacientes inmunocompetentes.
Varón de 47 años, de origen colombiano, sin antecedentes de interés, que ingresó en el servicio de medicina interna por un cuadro de 48 h de evolución de dolor abdominal en fosa ilíaca derecha y diarrea. Ante la aparición de fiebre y leucocitosis en las siguientes 24 h, se realizó tomografía computarizada (TC) de abdomen, apreciándose inflamación en la gotiera parietocólica derecha, desde el ángulo hepático hasta el ciego, con líquido libre pericolónico y entre asas de intestino delgado, que estaban dilatadas; además, apareció una imagen de densidad calcio en el ciego, que podría corresponder a un apendicolito. El paciente ingresó en UCI al desarrollar sepsis grave (PA 90/50 mmHg, frecuencia cardíaca de 140 lat/min, taquipnea de 40 rpm, aumento del trabajo respiratorio y SpO2 90% con mascarilla al 50%). La auscultación cardíaca era rítmica y sin soplos; la auscultación pulmonar era normal. El abdomen era doloroso a la palpación, con signos de Blumberg positivo, y las extremidades inferiores normales. Dada la situación de abdomen agudo, se decidió realizar laparatomía exploradora, apreciándose, a la apertura de la cavidad abdominal, peritonitis generalizada y apéndice necrosado con colección purulenta periapendicular. Se realizó apendicectomía y lavado de la cavidad abdominal. Dos horas después de la cirugía, se apreció necrosis cutánea en la región escrotal, por lo que se realizó nueva intervención quirúrgica para desbridamiento de la zona afectada. Se observó fascitis hasta la región inguinal izquierda y desvitalización del testículo derecho, procediéndose a la exéresis del mismo. Tras la segunda intervención, el paciente desarrolló shock séptico. Pasadas 24 h, se observó tumefacción de la pierna derecha, con lesiones ampollares en la cara posterior del muslo. Se realizó nueva intervención quirúrgica, con apertura de la cara anterior del muslo y salida de un exudado maloliente; se disecaron los planos musculares y aponeuróticos y se lavó la zona con agua oxigenada. En las muestras de tejidos tomados a lo largo del ingreso, crecieron Streptococcus viridans, Bacteroides fragilis, Streptococcus milleri y Enterobacter cloacae. Al ingreso en UCI se inició tratamiento antibiótico empírico con tobramicina, metronidazol y vancomicina. Posteriormente, el tratamiento se ajustó de acuerdo con la sensibilidad de los microorganismos aislados en los cultivos. El paciente siguió en situación de shock, con desarrollo de fracaso renal, insuficiencia respiratoria, hiperbilirrubinemia y coagulación intravascular diseminada. A los 7 días del ingreso, se realizó una nueva TC abdominal, donde destacaba una colección extraperitoneal, en flanco derecho, desde el área renal hasta pelvis menor. Se hicieron incisiones quirúrgicas longitudinales y transversales en flanco. Como complicación posterior el paciente presentó perforación de un asa intestinal, con peritonitis fecaloidea, que hizo preciso resecar asas intestinales en dos ocasiones, y aparición de una fístula enterocutánea de bajo débito. La evolución clínica posterior fue favorable, con desaparición del fracaso multiorgánico, pudiendo ser dado de alta tras 62 días de ingreso en UCI.
Shock séptico fulminante y hemólisis intravascular
A. Hierro, A. Loza y M. Casado
Servicios de Cuidados Críticos y Urgencias. Hospital Universitario de Valme. Sevilla.
Son pocas las causas infecciosas que pueden producir hemólisis intravascular masiva. Presentamos un caso de dolor epigástrico, shock de rápida instauración y hemólisis intravascular con fallecimiento.
Mujer de 69 años de edad, que ingresa en UCI procedente de planta en situación de shock séptico grave, unas 48 h después de haber acudido al hospital por epigastralgia, habiendo desarrollado durante su estancia hospitalaria cuadro de shock, hemólisis y fallo multiorgánico.
Consultó al servicio de urgencias por presentar dolor en epigastrio y precordio opresivo, de características atípicas que no ceden con CFN sublingual. Entre sus antecedentes personales destacan DMID, HTA, AVC cerebeloso sin secuelas (8 años antes). Tomaba ADO y un antiagregante plaquetario.
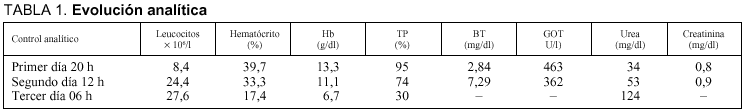
A su ingreso presenta en observación/urgencias una situación hemodinámicamente estable y había dolor a la palpación en epigastrio, sin peritonismo. Exploración cardiorrespiratoria normal. Extremidades inferiores normales. Datos complementarios: radiografía de tórax normal. ECG: ritmo sinusal a 70 lat/min, sin signos de isquemia aguda, TP 95%, TPTA 27,3 s, glucosa 180 mg/dl, CPK 76 U/l, amilasemia 848 U/l, amilasuria > 1.000 U/l. El resto queda recogido en la tabla 1.
Se interpreta como un dolor abdominal en estudio y se realiza ecografía abdominal, apreciándose esteatosis hepática con granulomas calcificados, vesícula biliar y área pancreática, sin hallazgos relevantes, pero con mala visualización. A las 6 h presenta, estando en observación, escalofríos intensos con hipotensión, que remonta con fluidos. Se toman hemocultivos y se inicia antibioterapia empírica con cefotaxima y tobramicina.
Se consulta con cirugía y se decide practicar una TC abdominal, que objetiva: vesícula biliar de tamaño normal, con leve engrosamiento de su pared y contenido de alta densidad (material inflamatorio/barro biliar), visualizándose algunas burbujas aéreas, vía biliar de calibre normal, granuloma hepático calcificado en región periférica de lóbulo derecho, donde también se aprecia una imagen redondeada de densidad aíre, además existe un área hipodensa mal definida en segmentos posteriores del mismo lóbulo hepático. Páncreas normal (tabla 1). La paciente pasa a planta de hospitalización 24 h después de su ingreso. Se recibe una información oral de hemocultivos positivos a bacilos gram positivos, realizándose cambio de antibioterapia empírica a ceftriaxona, metronidazol y tobramicina. En las 8 h siguientes presenta un deterioro general progresivo, taquicardia, hipotensión moderada, oligoanuria, coluria e ictericia franca. Se inicia tratamiento con dopamina, para posteriormente ser trasladada a UCI, ingresando en situación de shock séptico refractario y FMO con fallecimiento posterior. Se recibe analítica de sangre que muestra: pH: 6,,Eq/l,9, EB 22 mEq/l, urea 124 mg/dl, glucosa: 294 mg/dl, plaquetas 139 * 106/l, TP 30%, TPTA 86,9 (tabla 1).
Absceso hepático por Fusobacterium varium
I. Macías, E. Jimeno y M.E. Yuste
Servicio de Cuidados Críticos y Urgencias. Hospital Clínico San Cecilio. Granada.
Los abscesos hepáticos son lesiones poco frecuentes y más aun cuando no se acompañan de un foco claro, como puede ser una apendicitis, una diverticulitis o una peritonitis. Generalmente, el absceso es piógeno.
Son de etiología polimicrobiana: E. coli, Enterococcus y demás gérmenes anaerobios, como Bacteroides, Fusobacterium y Actinomyces. Los síntomas predominantes son fiebre y escalo-
fríos de días a semanas de duración, dolor en hipocondrio derecho y sintomatología respiratoria, como en nuestro caso, cuando se localiza en la parte superior del lóbulo hepático derecho; anorexia, pérdida de peso, náuseas y vómitos; hepatomegalia dolorosa e ictericia son datos significativos; la falta de síntomas más claros hace que muchas veces se encuadre dentro de una fiebre de origen desconocido. Un diágnostico precoz con técnicas de imagen, ante la sospecha, y la instauración de tratamiento (antibioterapia y/o drenaje quirúrgico o percutáneo) son esenciales para la buena evolución y resolución de esta patología.
Presentamos el caso de una paciente de 29 años, con antecedentes de hepatitis en la infancia, fumadora de 20 cigarrillos al día e inhaladora ocasional de cocaína, sin alergias conocidas, que acude al servicio de urgencias por fiebre y escalofríos de presentación diaria, tos con expectoración escasa mucopurulenta; la radiografía de tórax revela una condensación en el lóbulo inferior derecho; leucocitos 15 * 106/l con 85% neutrófilos. La enferma es diagnosticada de proceso neumónico y dada de alta con tratamiento antibiótico: claritromicina y antitérmicos. Una semana más tarde vuelve a urgencias; ante la persistencia de los síntomas es revaluada, solicitándose ecografía hepatobiliar que presenta una imagen hipoecoica de 7 * 5 cm de diámetro, bien delimitada, acompañada de numerosas colecciones más pequeñas, en los segmentos 7 y 8, compatible todo ello con absceso hepático y/o quiste complicado.
La paciente ingresa en el servicio de cirugía donde se realiza punción aspiración guiada por TC, obteniéndose 150 ml de material purulento. Ante la mala evolución la paciente es trasladada a la unidad de cuidados intensivos (UCI). Exploración al ingreso: consciente y orientada, sensación de enfermedad grave, estable hemodinámicamente (PA 120/60 mmHg), bien hidratada y perfundida, taquipneica; AC tonos rítmicos taquicárdicos (120 lat/min) sin soplos roce ni extratonos; AR murmullo vesicular homogéneo y difuso; el abdomen presenta a la palpación una hepatomegalia dolorosa de borde romo y duro, de tres traveses de dedo; extremidades inferiores sin edemas ni signos de trombosis venosa profunda. Fiebre de 38,3 ºC. Analítica: Hb 8,2 g/dl, leucocitos 106/l (P87, L6, M2, E4), plaquetas 554 * 106/l, protrombina 72%, TPTA 28 seg. GOT 35, GPT 43, gamma GT 142, fosfatasa alcalina 238, glucosa 119 mg/dl, urea 16, creatinina 0,7 mg/dl, bilirrubina directa 0,6, bilirrubina indirecta 1,1 mg/dl. Serología frente a VIH, VHB, Lúes, y Yersinia negativas.
Debido a cuadro séptico con fiebre de hasta 39 ºC, inestabilidad hemodinámica precisando dopamina a dosis vasoconstrictoras, e imagen ecográfica en la que continúa evidenciándose gran colección intrahepática, se procede a cirugía: laparotomía y colocación de drenaje en un gran absceso en el segmento siete hepático, así como lavado peritoneal de líquido libre de aspecto achocolatado.
A pesar del drenaje y antibioterapia de amplio espectro con ceftriaxona, metronidazol y tobramicina, la paciente continúa con fiebre elevada, shock séptico y empeoramiento de la función respiratoria (deslustramiento pulmonar difuso con hipoxemia refractaria a O2 a alto flujo, cumpliendo criterios de distrés respiratorio del adulto, siendo conectada a ventilación mecánica). Se realiza relaparotomía ante la persistencia de clínica; drenaje de 50 ml de pus en el que se aísla Fusobacterium varium, sensible a imipenem entre otros; se sustituye la triple terapia antibiótica por este último, y se observó una clara mejoría pudo ser extubada a los pocos días, con cese de la fiebre y mejoría hemodinámica y se retiraron los fármacos vasoactivos.
Cabe mencionar, como complicaciones durante su ingreso, una atelectasia parcial del lóbulo superior derecho que precisó de fibrobroncoscopia; intértrigo candidiásico perineal; intolerancia hidrocarbonada que precisó insulina; hipertrigliceridemia; íleo paralítico prolongado y nutrición parenteral. La enferma es dada de alta al servicio de enfermedades infecciosas tras 13 días de estancia, apirética, buena función respiratoria, con una TC que revelaba una hepatomegalia extendida al hipocondrio izquierdo, con varias áreas hipodensas mal delimitadas de aspecto nodular, una pequeña cantidad de líquido en Douglas, un derrame pleural derecho y una condensación pulmonar basal posterior en posible relación con la atelectasia.
Los abscesos hepáticos pueden iniciarse con una clínica muy insidiosa, simulando en ocasiones patología pulmonar. El shock séptico podría evitarse con un diagnóstico precoz con pruebas de imagen y la instauración temprana del tratamiento adecuado.
TERCERA SESION
Enfermedad tromboembólica en UCI
Moderador:
Dr. A. Jareño
Trombofilia primaria en el tromboembolismo pulmonar
C. López, B. Virgós y E. Civeira
Hospital Clínico Universitario de Zaragoza.
Presentamos el caso de una paciente de 18 años, alérgica a la penicilina con antecedentes personales de fumadora de 30 cigarrillos al día, litiasis renal e infecciones urinarias de repetición hasta los 16 años, psoriasis, displasia de cérvix uterino, embarazo a término a los 16 años, aborto provocado en agosto del 1997, y en tratamiento habitual con anticonceptivos orales (ACO).
Con síntomas de dolor pleurítico autolimitado desde que se le practicó el aborto, el 18 de octubre de 1997 inicia un dolor torácico interescapular y en lado derecho irradiado hasta ingle derecha por el flanco, tos sin expectoración y fiebre de 38 ºC. El 22 de octubre de 1997 ingresa en el servicio de medicina interna, por dolor en hemitórax izquierdo que aumenta con los movimientos respiratorios y vómito bilioso con coágulos de sangre. En gasometría se constató pH 7,41, PaO2 59 mmHg, CO2 32,2 mmHg, la CO3H 20,5 mEq/l y Sat O2 8%. Se sospecha un tromboembolismo pulmonar y se realiza una gammagrafía pulmonar la cual sugiere alta probabilidad de TEP. En la flebografía no se observan signos de trombosis de cava, ni en venas ilíacas. La arteriografía es compatible con embolismo basal izquierdo y superior derecho. En radiografía de tórax hay condensación basal izquierda, que durante el ingreso irá haciéndose más evidente.
En evolución posterior con tratamiento anticoagulante no presenta mejoría, persiste la fiebre y ante sospecha de espondilodiscitis infecciosa o proceso séptico concomitante se administra tratamiento antibiótico. Ante la mala evolución clínica se traslada a la paciente a la UCI.
Se realiza ecocardiograma donde se objetiva buena contractilidad global y segmentaria, presión de arteria pulmonar estimada en 34 mmHg, sin imágenes sugestivas de endocarditis ni de derrame pericárdico. Se realiza estudio ginecológico completo con ecografía, descartando patología aguda. Se solicita gammagrafía con galio, donde no se aprecia captación anómala en la columna vertebral. Se observa captación en el maxilar inferior derecho. La serología para neumonías, Brucella, lúes y VIH son negativas. Los cultivos de esputo y urocultivos son negativos. Destacan en la analítica, un descenso de Ig G 539 y un aumento de la fracción C3 del complemento 177, de las alfaglobulinas 18,8, de la Ig M anticardiolipina 10,37, la lisozima 24,5 y de las VSG 73 mm. El estudio de la inmunidad objetiva un discreto aumento de los CD3 y los CD4.
Desde el principio, se observa una dificultad en la anticoagulación, alcanzando el rango terapéutico de ATTP tras una semana de tratamiento con heparina Na llegando a 180 mg/12 h. Ante negatividad de las distintas pruebas se solicita estudio de trombofilia primaria. En éste se diagnostica un déficit de proteína C.
La prevalencia del déficit de proteína C es del 0,2-0,3% y la asociación a trombosis del 1-3%. Debe sospecharse un estado de hipercoagulabilidad primario ante la aparición de episodios trombóticos en individuos jóvenes (habitualmente menor de 45 años). Los anticonceptivos orales aumentan el riesgo de trombosis en mujeres con deficiencias heterozigotas de inhibidores del sistema hemostático, por lo que su uso está contraindicado.
Varón de 29 años con dolor torácico
J. Martínez, S. Rodríguez y L. Ortín
Hospital Rosell. Servicio de Medicina Intensiva. Cartagena. Murcia.
Motivo de consulta: dolor torácico.
Antecedentes familiares: su padre había presentado dos episodios de ACV isquémico, el primero a los 42 años de edad; fibriloflúter; episodio de TEP y tres episodios de IAM, con enfermedad de dos vasos coronarios, DA y Cx. Madre HTA; artritis de articulación temporomandibular, parálisis facial y eccema de contacto. Una hermana con asma. Hipertrigliceridemia en hermanos. Abuelo materno IAM.
Antecedentes personales: asma bronquial primario, corizas, sinusitis maxilar, amigdalitis crónica, adenoiditis, hipertrigliceridemia, ex fumador, sin alergias medicamentosas.
Enfermedad actual: unas 19 h antes de su ingreso presenta un episodio de dolor torácico no bien definido, de unas 2 h de duración, en reposo, y dolor en hombro izquierdo; 12 h más tarde, nuevo episodio, de unos 40 min de duración y, posteriormente, un tercer episodio que se acentúa con los movimientos respiratorios.
Acude al servicio de urgencias, realizándose un ECG en el cual se observa RS a 67 cpm, punto J elevado 0,5-1 mm en II-III-aVF; en un segundo ECG ritmo auricular bajo. Bioquímica con troponina T < 0,01, mioglobina 80 ng/ml, CK 322, CK-MB 10,8. Ingresa en UCI.
Exploración física: asintomático. TA 120/90 mmHg, FC 40 lpm, eupneico, afebril; Ac soplo sistólico I/IV polifocal. Resto de exploración física normal.
Datos analíticos: Hemograma normal. Coagulación: tiempo protrombina 0,9, PTTA 0,7, fibrinógeno 208 mg/dl, A-T III 111, dímero D negativo. Bioquímica: glucosa 92 mg/dl, Colesterol 188 mg/dl, triglicéridos 500 mg/dl, GOT 63, CK 242, CK-MB 8,3, troponina T < 0,01, FA 149, GGT 105, PCR 0; hormonas tiroideas, proteinograma y resto de bioquímica normales. Radiografía de tórax: sin cardiomegalia, parénquimas normales. Gasometría arterial (Fi O2 0,21): pH 7,40, PO2 68 mmHg, PaCO2 41 mmHg, SatO2 93% CO3H 25 mmEq/l. Evolución enzimática: máximos valores de CK 1.048 (a las 24 h), CK-MB 55 (24 h), mioglobina 398 (10 h), troponina T 1,57 (24 h), GOT 206 (24 h), LDH 1.100 (24 h).
Ecocardiografía (48 horas tras ingreso): VI no dilatado, movimiento anormal del septo interventricular, dilatación de VD y AD, hipocontractilidad severa global del VD sin claros signos de hipertensión venosa sistémica, imagen ecogénica lineal muy móvil en AD (imposible diferenciar entre red de Chiari, válvula de Eustaquio o trombo).
Ecocardiografía (4 días tras ingreso): discinesia septal, posterior e inferior en segmentos basales, FEV, > 60%, VI no dilatado, sin derrame pericárdico.
Eco-Doppler de miembros inferiores: trombosis venosa de SVP que afecta territorio ilíaco, femoral común, femoral superficial y profundo y territorio poplíteo; afectación del sistema venoso superficial en el segmento safeno interno proximal.
Gammagrafía con pirofosfatos (trazador PYP-99mTc): 20 mCi de 99mTc-PYP: acumulación patológica del trazador de carácter difuso y discreta intensidad (inferior a actividad esternal) en la región miocárdica, afectando de forma difusa a todo el VI, no se observan zonas de focalización sugestivas de la existencia de una necrosis celular (IAM), dichos hallazgos son compatibles con existencia de una miocarditis.
Gammagrafía de ventilación/perfusión pulmonar: trazador MAA-Tc/DTDA-99mTc nebulizado: hipoventilación de carácter difuso en la base del pulmón izquierdo, defectos perfusionales coincidentes en la localización y secundarios a los defectos ventilatorios; estudio compatible con patrón gammagráfico de baja probabilidad de TEP.
Estudio de coagulación: Factor II 124%, proteína C activada 160%, resistencia 1,66, TTPA 23, quick 95, proteína L 127%, fibrinógeno 392.
Se realizó una última exploración complementaria y se aplicó un tratamiento.
Fibrinólisis sistémica eficaz de embolia pulmonar masiva en situación de parada cardiorrespiratoria
J.L. Dugagoitia, J.F. Castedo e Y. Poveda
Hospital Txagorritxu. Vitoria. Álava.
Se trata de un paciente varón de 26 años, previamente sano, que 5 días después de sufrir un esguince de tobillo derecho y ser inmovilizado con escayola, acude a urgencias por edema y dolor en la región gemelar derecha. No había recibido profilaxis antitrombótica, pero tampoco había guardado reposo. Se practica flebografía comprobando trombosis venosa profunda poplítea y de troncos tibioperoneos, con femoral permeable, ingresando en el servicio de cirugía vascular siendo tratado con heparina y reposo en cama.
La evolución clínica es favorable hasta el cuarto día de ingreso, cuando al levantarse de la cama presenta una disminución súbita de la conciencia con hipotensión seguida de parada cardiorrespiratoria (PCR) por disociación electromecánica. Se inician maniobras de RCP avanzada (intubación y ventilación, masaje cardíaco y administración de adrenalina), seguidas de expansión de volumen y dobutamina, no consiguiendo recuperar pulso. Ante la alta sospecha clínica de tromboembolismo pulmonar (TEP) masivo, se decide fibrinólisis con rtPA, administrándose 100 mg en 30 min. Se consigue restablecer el pulso, aunque persiste una grave alteración hemodinámica con hipotensión y acidosis, ingresando el paciente en UCI.
Pese a la administración de dopamina y dobutamina a dosis altas, el paciente continúa inestable, presentando nuevo episodio de PCR que se consigue recuperar, iniciando perfusión de adrenalina. Se comprueban mediante catéter de Swan-Ganz (abordaje femoral) PAPs 65 mmHg, PAPd 36 mmHg, PAPm 43 mmHg, PCP 3 mmHg, IC-2 lat/min. El ECG muestra bloqueo completo de rama derecha. Se decide la administración de Orocinasa por la luz distal del Swan-Ganz, que debe interrumpirse al observar sangrado digestivo. Progresivamente, el paciente se estabiliza, realizándose en las 24 h siguientes arteriografía pulmonar, que evidencia émbolo en arteria pulmonar izquierda con hipoperfusión global y émbolos segmentarios en pulmón derecho con hipoperfusión del segmento anterior del lóbulo superior y el apical del inferior. Se realiza también flebografía observando oclusión de poplítea y porción proximal de tronco tibioperoneo derecho, colocándose filtro de cava infrarrenal.
La evolución posterior del paciente es satisfactoria, reintroduciéndose la administración de heparina al controlar el sangrado digestivo, con progresiva retirada de los fármacos inotrópicos y de la ventilación mecánica, extubándose a los 7 días del cuadro, sin déficit neurológico.