Sr. Director:
Aunque existe una incidencia elevada de lesiones miocárdicas inesperadas en los pacientes sépticos, reconocibles basándose en ligeros incrementos de las troponinas cardíacas, la elevación marcada de las enzimas cardíacas ha sido referida raramente durante la sepsis, especialmente en presencia de una corriente de lesión subepicárdica1. Se presenta el caso de un adolescente con meningococemia que tuvo una elevación del segmento ST y de las enzimas cardíacas secundarias a una miopericarditis aguda.
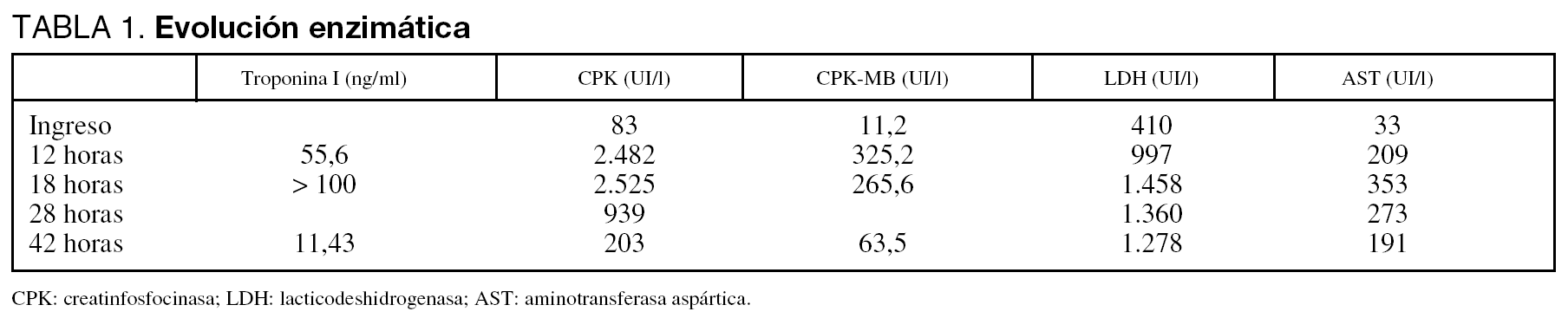
Varón de 16 años que ingresó en el hospital por mialgias y rash macular a las 24 horas de haber comenzado con odinofagia, astenia y fiebre de 41ºC. Al ingreso el paciente estaba somnoliento, pero respondía a órdenes, sin rigidez de nuca y con un rash purpúrico macular localizado preferentemente en el abdomen y las extremidades. La presión arterial era de 60/40 mmHg, la frecuencia cardíaca de 110 latidos por minuto y la temperatura de 35,5 ºC. La exploración cardiopulmonar reveló un soplo sistólico funcional. En la analítica sanguínea destacó: creatinina 2,6 mg/dl, urea 46 mg/dl, creatinfosfocinasa 83 UI/l, bilirrubina total 1,2 mg/dl, leucocitos 4,4 x 109/l, plaquetas 71 miles/µl, tiempo de protrombina 20,7 segundos y tiempo de tromboplastina parcial activada 36,5 segundos. La radiografía de tórax fue normal. El electrocardiograma (ECG) de ingreso (fig. 1A), registrado sin malestar torácico, mostró un ritmo sinusal a 95 latidos por minuto, ondas J en derivaciones I, II, aVR, aVF y V4 a V6 y elevación cóncava del segmento ST de V3 a V6. El paciente fue tratado empíricamente con cefotaxima (2 g/4 horas) por sospecha de sepsis meningocócica. A las 2 horas del ingreso, la presión arterial ascendió a 125/65 mmHg con aporte de fluidos y noradrenalina. A las 12 horas del ingreso se detectó una elevación marcada de las enzimas cardíacas: creatinfosfocinasa de 2.482 (fracción MB de 325,2) U/l y troponina I 55,6 ng/dl (tabla 1). Durante el primer día se observaron taquicardias ventriculares extrasistólicas ocasionales que no precisaron tratamiento y un descenso de las plaquetas a 33 miles/µl. Al tercer día de ingreso se pudo retirar la noradrenalina y en los hemocultivos creció una Neisseria meningitidis tipo C, resistente a penicilina. Un ECG (fig. 1B) mostró ritmo de la unión a 90 latidos por minuto, disminución del voltaje de los complejos QRS y ondas T aplanadas en derivaciones inferolaterales. Un ecocardiograma y una gammagrafía cardíaca con pirofosfato de tecnecio fueron normales. Al séptimo día de ingreso fue dado de alta a planta. La biopsia de las lesiones cutáneas, que precisaron desbridamiento, reveló una vasculitis leucocitoclástica necrotizante.
Figura 1. A: el electrocardiograma (ECG) inicial muestra ritmo sinusal, ondas J (flechas) y elevación cóncava del segmento ST en derivaciones V3 a V6. B: el ECG revela ritmo de la unión, disminución del voltaje de los complejos QRS y ondas T aplanadas en derivaciones inferolaterales.
Las complicaciones cardíacas de la sepsis meningocócica se han relacionado habitualmente con la pericarditis aguda2, pero también existen casos clínicos aislados de miocarditis3 o infarto agudo de miocardio (IAM) con arterias coronarias normales1. Este adolescente con sepsis meningocócica y púrpura fulminante tuvo una elevación asintomática del segmento ST en derivaciones laterales y un aumento marcado y transitorio de las enzimas cardíacas compatible con miocitolisis secundaria a miocarditis aguda o a IAM.
Diversos estudios han descrito pacientes con miocarditis aguda simulando un IAM4, como probablemente sucedió en este caso. El diagnóstico de miopericarditis aguda se basó en la juventud del paciente, la ausencia de factores de riesgo coronario, la conocida capacidad del meningococo para producir miocarditis, la presencia de fiebre, la elevación cóncava del segmento ST y la liberación sérica de las enzimas cardíacas. Esta miopericarditis aguda fue silente, sin dolor torácico acompañante. Aunque la marcada elevación de las enzimas cardíacas y la elevación localizada (V3 a V6) del segmento ST eran más propias de un IAM, niveles enzimáticos similares han sido descritos ocasionalmente en otros pacientes con miocarditis aguda4 y, entre pacientes afectos de miocarditis aguda simulando IAM, Eckart et al5 refirieron una elevación del segmento ST limitada a la región inferior o inferolateral en el 45% de sus casos. Además, este paciente tuvo ondas J pronunciadas características de la pericarditis aguda. La ausencia de anormalidades ecocardiográficas de la contracción ventricular, como se ha descrito hasta en el 86% de los pacientes con miopericarditis aguda5, descartó un IAM responsable de una gran elevación enzimática.
Aunque la incidencia necrópsica de miocarditis entre pacientes fallecidos por enfermedad meningocócica es elevada6, la importancia clínica de la miocarditis aguda ha sido escasamente evaluada. Monsalve et al7, estudiando 19 casos de sepsis meningocócica en jóvenes, con tres casos de miocarditis entre 5 pacientes muertos por shock, sugirieron que la miocarditis meningocócica podía deprimir la función ventricular antes de que aparecieran las manifestaciones clínicas del shock. Posteriormente, Boucek et al8 estudiaron 12 pacientes con meningococemia aguda y encontraron una depresión ecográfica de la fracción de acortamiento del ventrículo izquierdo en 7 pacientes (58%). Los casos mortales sólo se produjeron en el grupo con afectación miocárdica (3 de 7), la cual causó un bajo gasto cardíaco, a pesar de un volumen intravascular normal, que precedía al colapso clínico cardiovascular.
En conclusión, los pacientes con sepsis meningocócica pueden tener una miopericarditis aguda silente que exige la monitorización del ECG y de las enzimas cardíacas para su detección y posible tratamiento.
FE DE ERRATAS
En el trabajo incluido en la sección Puesta al día en Medicina Intensiva: síndrome de distrés respiratorio agudo, titulado «Conceptos actuales en la fisiopatología, monitorización y resolución del edema pulmonar» firmado por M. Colmenero Ruiz, E. Fernández Mondéjar, M. García Delgado, M. Rojas, L. Lozano y M.E. Poyatos (Med. Intensiva. 2006;(7):322-30) no apareció por error una información referente al conflicto de intereses del doctor E. Fernández Mondéjar que reflejamos a continuación.
El Dr. Enrique Fernández Mondéjar pertenece al Medical Advisory Board de Pulsion Medical Systems.