INTRODUCCIÓN
La disposición de la red hospitalaria en Cataluña, con los centros de tercer nivel concentrados en la ciudad de Barcelona y su área metropolitana, obligó a implementar un servicio de transporte medicalizado interhospitalario para poder trasladar en óptimas condiciones a los pacientes críticos de los hospitales comarcales. Para ello se creó en 1985 el Sistema de emergencias médicas (SEM).
El modelo elegido es el europeo en que, a diferencia del americano que emplea a técnicos de transporte y paramédicos, el personal asistencial está compuesto por un médico, un diplomado en enfermería y un técnico-conductor1,2. Los vehículos utilizados son ambulancias de soporte vital avanzado y helicópteros medicalizados. El personal médico y de enfermería del centro coordinador (CC) recibe la demanda desde el hospital emisor, analiza si es procedente y, en caso afirmativo, asigna una cama en el centro más idóneo. A continuación activa el equipo de transporte más adecuado y coordina todo el proceso.
Durante esta etapa inicial el transporte de los niños críticos fue asumido por los equipos de adultos. El número de transportes fue creciendo con los años hasta que, en 1995, la progresiva demanda de traslados de niños puso de manifiesto la necesidad de crear equipos específicamente pediátricos.
MATERIAL Y MÉTODOS
Creación de los equipos de transporte y diseño de las bases pediátricas
Se optó por diferenciar totalmente el transporte pediátrico del de los adultos. Se implementaron equipos específicos, con medios de transporte propios y equipados con material y utillaje pediátricos. El personal asistencial estaba compuesto por médicos especialistas en Pediatría, expertos en Cuidados intensivos, y por diplomados universitarios en Enfermería (DUE) de cuidados intensivos pediátricos y neonatales.
Fase inicial
Se crearon dos nuevas bases pediátricas equipadas con UCI móviles, ubicadas respectivamente en la Unidad Integrada de Pediatría Clínic/San Joan de Deu (SEM 19) y en el Hospital del Valle de Hebrón (SEM 18), ambas en Barcelona, y que estaban operativas las 24 horas del día. La particular orografía de Cataluña, así como la dispersión de los hospitales comarcales, llevó al cabo de pocos meses a la creación de una tercera base pediátrica en el Hospital de Sant Pau de Barcelona (SEM 20). Operaba, de orto a ocaso, en helicópteros medicalizados para disminuir así el tiempo de respuesta.
Cobertura territorial y poblacional
El ámbito de actuación de las nuevas bases contemplaba todo el territorio de Cataluña y Andorra. Los equipos pediátricos se hicieron cargo del traslado de los pacientes en una franja de edad que comprendía los neonatos y los lactantes hasta los 10 kg de peso. A partir de este límite, el transporte lo siguió asumiendo el SEM de adultos.
Estructura organizativa de las bases
Las bases se estructuraron en los tres hospitales pediátricos. Su propio personal médico y de enfermería asumió las funciones asistenciales habituales compaginándolas con el transporte. Cada hospital creó así su propia organización, definiendo un coordinador que se responsabilizó de la formación de los equipos y la elaboración de protocolos, así como del mantenimiento del material y el control de calidad. En resumen, el modelo implantado se basó en la especialización del transporte pediátrico integrándolo como parte de la asistencia hospitalaria3,4.
Evolución del modelo
Con el tiempo se produjeron dos modificaciones sustanciales: la ampliación del segmento de edad y la diferenciación en la operatividad de las bases terrestres. No se estableció límite de peso y las bases pediátricas pasaron a ocuparse de todos los pacientes cuyo destino eran unidades infantiles. Cabe resaltar que, con el fin de optimizar recursos, los enfermos comprendidos en el segmento alto de edad, siguieron siendo asumidos por los equipos de adultos cuando existía una base disponible cerca del hospital emisor. La optimización de recursos llevó a dejar una sola base en alerta inmediata, con un tiempo de respuesta máximo de 15 minutos. La segunda, con una respuesta de 60 minutos, pasó a mantenerse en reserva para cubrir la simultaneidad de servicios. En la actualidad ambas se alternan mensualmente en esta función. En cuanto a la base aérea, su disponibilidad siguió siendo de orto a ocaso, los 365 días del año, con un tiempo de respuesta de 15 minutos.
Características propias del transporte pediátrico
La edad de los enfermos y la patología que les es propia diferencia claramente el transporte de los adultos y de los niños5,6. La necesidad de un material y utillaje distintos, así como un manejo especial de estos pacientes, ponen de manifiesto que las unidades de traslado específicamente pediátricas pueden ofrecer una asistencia más especializada7. Sin embargo, cabe resaltar que el transporte medicalizado requiere unos conocimientos y habilidades que no tienen los profesionales de las unidades de críticos de los hospitales pediátricos. Su labor diaria nada tiene que ver con las condiciones en las que se van a encontrar a bordo de las ambulancias y helicópteros. Es imprescindible pues que el personal asistencial reciba una formación específica sobre fisiopatología del transporte y que aprenda a desenvolverse en el marco tanto de la medicina interhospitalaria como prehospitalaria.
Existe una segunda característica diferencial con respecto a las unidades polivalentes: si bien todos los hospitales emisores disponen de material y personal cualificado para estabilizar correctamente pacientes adultos graves, no siempre es así cuando se trata de niños críticos, especialmente los de menor edad. Por ello las unidades pediátricas aportan un nuevo valor añadido: desplazan en el espacio de tiempo más breve posible personal y utillaje especializados en la atención de estos enfermos.
Operativo, comunicaciones y centro coordinador
Cuando desde un hospital emisor se produce una demanda de traslado, éste se pone en contacto con el CC que procesa toda la información y, si es procedente, activa al equipo de transporte y reserva una cama en el hospital más adecuado. Según su disponibilidad, el receptor puede ser el titular de la base que efectúa el servicio o no. La decisión de movilizar un medio aéreo o terrestre se hace de forma protocolizada en función de la distancia, la patología y el nivel de estabilidad del paciente conseguido en el hospital emisor. Como norma general se prioriza el helicóptero en aquellos casos en que la isocrona terrestre sea superior a una hora, la patología requiera un traslado lo más rápido posible, o los recursos técnicos y humanos del hospital comarcal impidan una correcta estabilización del enfermo. El tiempo de respuesta debe ser en ambos casos inferior a 15 minutos. En el caso de que los dos equipos estén ya activados, se moviliza en un plazo máximo de 60 minutos la segunda base terrestre en reserva.
El objetivo que se persigue es dar una continuidad en la asistencia del niño crítico desde el hospital comarcal hasta el centro de tercer nivel. Para ello el CC debe asegurar una comunicación fluida entre todos los elementos implicados en el proceso. Al activar el equipo, el médico o DUE coordinador suministra toda la información disponible al médico de transporte. Desde el primer momento el hospital emisor puede recibir instrucciones y consejos, si así lo requiere, del equipo de transporte que acude a buscar al paciente. Asimismo, el hospital receptor está en comunicación con el emisor para disponer el operativo que más convenga según la patología y el estado del enfermo.
Al llegar al hospital, el equipo asistencial debe comprobar o colaborar en la estabilización del paciente. No analizaremos aquí, por no ser este el objetivo del presente trabajo, la sistemática de la estabilización y el transporte, pero sí insistir en dos conceptos básicos: el objetivo es conseguir la máxima estabilidad posible antes de efectuar el traslado y el pediatra y DUE que efectúan el transporte son los responsables del enfermo desde que sale del hospital emisor hasta que realizan la transferencia al equipo receptor8. Antes de salir, o durante el traslado, si existen variaciones en la situación clínica el médico comunica tales cambios al hospital de destino. Una vez en el centro receptor, el equipo de transporte debe transmitir lo más fielmente posible la situación del paciente en el hospital emisor: impresión diagnóstica, medidas terapéuticas, exploraciones complementarias realizadas, etc., facilitando así la comprensión más completa posible de la situación. Una vez finalizado el servicio se pone en contacto con el CC para confirmar que queda nuevamente operativo9.
Formación, protocolos y documentación
La formación del personal ha corrido a cargo de cada base en una doble vertiente: hospitalaria, como pediatras expertos en cuidados críticos, y en medicina del transporte. La formación en el contexto del programa MIR se ha reforzado con cursos de reanimación cardiopulmonar, asistencia al niño traumático, estabilización del niño crítico, etc.10,11. Los protocolos, que inicialmente eran propios de cada base, se han unificado progresivamente. Como resultado se ha elaborado un libro-guía: «Estabilización y Transporte del Niño Crítico», editado por el SEM en el año 2002, que sistematiza la asistencia de las distintas patologías12. Paralelamente, con el fin de unificar criterios y optimizar la estabilización de estos pacientes, se han realizado varios cursos impartidos por los propios médicos y DUE de transporte y dirigidos al personal de los hospitales comarcales. En lo que respecta a la documentación, cada vez que se solicita un traslado, el CC abre un expediente del paciente. En él constan su filiación, datos clínicos, nombre del médico emisor, del receptor y del equipo de transporte. Se registran las horas de solicitud de traslado, activación del equipo y asignación de cama. Como elemento de control todas las conversaciones con el CC quedan grabadas. Durante la realización del servicio se anotan las horas de salida del equipo, llegada y salida del hospital emisor, llegada a la unidad receptora y la hora en que queda nuevamente operativo el equipo. Existe una hoja de registro clínico e incidencias y otra de consentimiento informado que deben firmar los padres. Esta documentación se remite mensualmente al SEM. Por último, cada tres meses el responsable de la base cumplimenta las hojas de control de calidad asistencial y de mantenimiento del material y de los vehículos/ helicópteros.
RESULTADOS
En el período de tiempo entre 1996 y el 2003 se registraron un total de 41.853 transportes interhospitalarios de adultos. En la tabla 1 se desglosan por años y por el sistema de transporte efectuado. El promedio anual de servicios realizados fue de 5.231, el 98,14% en ambulancia y el 1,86% restante en helicóptero.
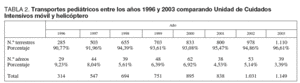
Las bases pediátricas efectuaron 6.110 traslados: 314 en 1996, y de una forma correlativa 547, 694, 751, 895, 838, 1.031, hasta llegar a 1.149 en el año 2003 (tabla 2). El promedio anual fue de 777, el 93,85% terrestre y el 6,15% aéreo. A esta relación deben añadirse los 1.181 niños trasladados por equipos terrestres de adultos durante este tiempo: 124 en 1996, 197 en 1997, 182 en 1998, 166 en 1999, 135 en 2001, 132 en 2002 y 97 en 2003. El promedio anual fue de 147.
DISCUSIÓN
La demanda de transporte interhospitalario de pacientes críticos adultos, a excepción de un repunte en el 2003, se ha estabilizado en los últimos años en Cataluña. Por el contrario, el número de niños que han sido trasladados por las bases pediátricas ha ido en aumento, de año en año, hasta llegar prácticamente a cuadriplicar, en el 2003, la cifra inicial registrada el año de su implantación.
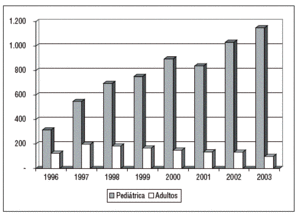
Si comparamos la evolución anual del número de transportes realizados por las unidades pediátricas desde su creación, con la de los traslados de niños efectuados por las unidades de adultos durante el mismo período, podemos comprobar que el gran aumento de los primeros no se corresponde en absoluto con el discreto decremento de los segundos (fig. 1). Por tanto, puede concluirse que la demanda de transporte de pacientes críticos pediátricos ha crecido de forma muy significativa.
Figura 1. Pacientes pediátricos transportados entre 1996 y 2003 por unidades pediátricas y de adultos.
Al cuantificar los transportes pediátricos efectuados utilizando medios aéreos y comparándolos con los que se realizaron con medios terrestres, observamos un claro predominio de los segundos. Esto se debe a tres factores: mas del 50% de los servicios se originan en Barcelona o su periferia, donde sólo actúan las ambulancias; el helicóptero sólo opera en horas diurnas, lo que representa un 40% del tiempo de los recursos terrestres; y por último, a pesar de que uno de los objetivos del transporte pediátrico es acercar lo más rápidamente posible al personal especializado hasta donde se encuentra el niño crítico, un número no cuantificable de pacientes se encuentran estabilizados en hospitales emisores de mediana complejidad. En estas ocasiones el centro coordinador pondera cada caso según la patología, los recursos humanos y técnicos del hospital y el grado de urgencia del traslado para optimizar la relación coste/beneficio del empleo de helicópteros13.
Finalmente, si analizamos globalmente el sistema de transporte comparando la utilización de los medios terrestres frente a los medios aéreos, observamos que el helicóptero se moviliza proporcionalmente más en el transporte pediátrico que en el de adultos. Esto es debido a que, en la mayoría de hospitales emisores, existen bases terrestres de adultos que asumen el traslado de los pacientes que generan. Con ello se acortan enormemente los tiempos y se disminuye así el valor añadido de rapidez que aportan los helicópteros. Las bases pediátricas, por el contrario, están concentradas en Barcelona y requieren, en el 100% de los casos, desplazarse hasta el hospital en que se genera la demanda.
CONCLUSIONES
1) El modelo seguido en los últimos años en Cataluña se basa en la especialización del transporte pediátrico interhospitalario. Se han creado tres bases diferenciadas de la de los adultos, ubicadas en los hospitales receptores y operadas por pediatras y diplomados de enfermería de las unidades de críticos.
2) Los equipos pediátricos aportan un valor añadido al propio del transporte: trasladan rápidamente los recursos humanos y técnicos especializados hasta hospitales que, por su cualificación, no disponen siempre de ellos.
3) La implementación de las bases pediátricas ha comportado un aumento de la demanda de transporte de niños críticos.
4) La utilización de recursos terrestres y helicópteros es complementaria y se optimiza el coste/beneficio si se protocoliza su activación.
5) Debe contemplarse el transporte como el elemento que asegura una continuidad asistencial entre el hospital emisor y el receptor. El CC es vital para mantener el adecuado nivel de intercomunicación entre todos los elementos del sistema.
6) Es deseable establecer protocolos asistenciales unificados y consensuados entre los hospitales emisores y todas las bases de transporte.
Declaración de conflicto de intereses
Los autores han declarado no tener ningún
conflicto de intereses.