La ventilación mecánica prolongada (VMP) en las unidades de cuidados intensivos pediátricos (UCIP) está aumentando debido a los avances sanitarios y a criterios éticos que favorecen la supervivencia de los niños con enfermedades crónicas. Estos pacientes utilizan numerosos recursos sanitarios, generan alta demanda familiar y presentan riesgo elevado de complicaciones y mortalidad. Entre las enfermedades de base más frecuentes están las enfermedades respiratorias crónicas, neuromusculares, prematuridad, displasia broncopulmonar o cardiopatías, emergiendo en los últimos años la enfermedad oncológica.
En la UCIP, la VMP se realiza principalmente mediante ventilación mecánica invasiva (VMI) con tubo endotraqueal o traqueostomía (TQ), siendo menos frecuente la ventilación no invasiva (VNI). La retirada exitosa de la ventilación requiere estrategias encaminadas a identificar y corregir factores que alteran el equilibrio entre la carga del sistema respiratorio y la capacidad de trabajo respiratorio. Tanto la TQ como la VNI pueden facilitar el destete ventilatorio o ser soluciones para ventilación a largo plazo.
No existe un momento óptimo definido para realizar una TQ en niños; esta decisión debe ser individualizada valorando riesgo-beneficio de cada alternativa. En niños la TQ suele demorarse mucho más que en adultos. En pediatría se utilizan cánulas de una sola pieza; además, si existe estabilidad clínica y posibilidad de conexión a respirador domiciliario, se deben priorizar las cánulas sin balón, por su mejor tolerancia y seguridad.
La ventilación domiciliaria permite el retorno al entorno familiar, mejorando la calidad de vida y favoreciendo el neurodesarrollo. Sin embargo, la ayuda institucional puede ser insuficiente para afrontar la alta responsabilidad y carga asumidas por las familias.
Prolonged mechanical ventilation (PMV) in paediatric intensive care (PICU) is increasing due to health advances and ethical criteria favouring the survival of chronically ill children. These patients require resources, generate high family demand and present a high risk of complications and mortality. Among the most frequent underlying pathologies are chronic respiratory diseases, neuromuscular diseases, prematurity, bronchopulmonary dysplasia and heart disease, with oncological pathology emerging in recent years.
In PICU, PMV is mainly performed by invasive MV with an endotracheal or tracheostomy tube (TQ), with non-invasive ventilation (NIV) being less frequent. Successful weaning from MV requires strategies aimed at identifying and correcting factors that alter the balance between respiratory system load and respiratory work capacity. Both TQ and NIV can facilitate ventilatory weaning or be solutions for long-term ventilation. There is no defined optimal time to perform TQ in children; this decision should be individualised on a risk-benefit basis. TQ tends to be delayed in children much longer than in adults. One-piece cannulae are used in paediatrics; in addition, if there is clinical stability and the possibility of connection to a home ventilator, uncuffed cannulae should be prioritised because of their better tolerance and safety. Home ventilation allows for a return to the home environment, improving quality of life and favouring neurodevelopment. However, institutional support can be insufficient to cope with the high responsibility and burden assumed by families.
La ventilación mecánica prolongada (VMP) se define en adultos como la necesidad de ≥21 días consecutivos de ventilación mecánica (invasiva o no invasiva) durante ≥6h/día con un máximo de 48h sin ventilación mecánica (VM)1. En niños, aunque no existe consenso, se proponen ≥14 días o ≥21 días, según los autores2–4. Por otro lado, se define VM a largo plazo o de larga duración aquella mantenida durante más de 3 meses, incluyendo este concepto la VM a domicilio5.
La VMP en la unidad de cuidados intensivos pediátricos (UCIP) ha aumentado en las últimas décadas debido a avances científicos y tecnológicos, y a cambios en criterios éticos y sociales, que afectan a la población con enfermedad crónica, creciente en número y en supervivencia6–8. Un estudio reciente llevado a cabo prospectivamente en 158 UCIP incluyó a 14.595 pacientes de 28 países, mostrando una prevalencia de VMP del 18,3% en niños y adolescentes ingresados en la UCIP9, más del doble que estudios previos, unicéntricos y retrospectivos10. Estos pacientes consumen numerosos recursos sanitarios y presentan alto riesgo de complicaciones (neumonías, principalmente) y mortalidad7,9. Las tasas de mortalidad descritas son muy variables (18,2-30%, según las series) estando influidas por el tiempo de seguimiento, la gravedad y aspectos regionales, como los recursos destinados a la VM a largo plazo o los criterios éticos aplicados en la toma de decisiones6,9. Así mismo, el impacto emocional y logístico de la VMP sobre las familias es enorme. Habitualmente uno de los progenitores asume el papel de cuidador principal, comúnmente la madre11. En este artículo se describen las características de estos pacientes, aspectos técnicos en relación con la VM y la traqueostomía (TQ), estrategias de destete, la transición a domicilio y los resultados del tratamiento. El contenido se centra en el entorno de la UCIP, sin abordar la VMP electiva iniciada fuera de la UCIP.
Pacientes subsidiariosLos niños y los adolescentes con VMP constituyen un grupo muy heterogéneo de pacientes. Fisiopatológicamente se pueden agrupar en 3 síndromes clínicos: aumento de la carga respiratoria, fallo de la bomba respiratoria y fallo del control neurológico de la respiración12. Es frecuente que un paciente asocie varios mecanismos fisiopatológicos durante su evolución. Así, las enfermedades neuromusculares transitan desde una primera etapa incapaz de enfrentar el aumento de la carga respiratoria por infecciones, a una segunda etapa con fallo progresivo de la «bomba respiratoria» (con hipoventilación alveolar) y, a veces en enfermedades degenerativas del sistema nervioso central (SNC), a una tercera con fallo neurológico del control de la respiración. En otras enfermedades, como la enfermedad pulmonar crónica grave secundaria a prematuridad o en enfermedad oncohematológica y en cardiopatías, el mecanismo más importante es el aumento de la carga respiratoria. Por último, el grupo creciente de trastornos genéticos o cromosómicos pueden simultanear varios mecanismos de daño13–19 (tabla 1). Aunque los datos presentan diferencias regionales, las enfermedades que más frecuentemente conllevan VMP en la UCIP son las cardiopatías congénitas, seguidas por la displasia broncopulmonar y las enfermedades neuromusculares. Las enfermedades oncohematológicas representan aproximadamente el 10% de los casos9.
Indicaciones de la ventilación mecánica prolongada (VMP) por enfermedades, mecanismos fisiopatológicos implicados (I) y beneficios esperados de la VMP
| Enfermedades | Efectos de la VMP |
|---|---|
| Cardiopatías congénitas y adquiridas (aumento de la carga respiratoria) | |
| Cardiopatías con alteración del flujo sanguíneo pulmonar. | Reducir el trabajo respiratorio y el consumo de O2. Mantener la CFRa próxima a la normalidad. Mejora de la oxigenación. Disminución de las resistencias vasculares pulmonares. |
| Miocardiopatías con disfunción ventricular. | Abrir y estabilizar los alveolos colapsados por el edema pulmonar. Reducir el trabajo respiratorio y el consumo de O2. Prevenir la sobrecarga hídrica pulmonar. |
| Enfermedades de la vía aérea y del parénquima pulmonar (aumento de la carga respiratoria) | |
| Displasia broncopulmonar asociada a la prematuridad. | Evitar el colapso de las vías respiratorias en la espiración. Reducir el trabajo respiratorio. Mantener la CFR próxima a la normalidad. |
| Enfermedad pulmonar obstructiva o restrictiva: fibrosis quística, bronquiectasias, hipoplasia pulmonar, secuelas de SDRA. | Reducir el trabajo respiratorio. |
| Enfermedades de la vía aérea central. Laringo-traqueomalacia. | Evitar el colapso de las vías respiratorias. Reducir el trabajo respiratorio. |
| Obstrucción (anatómica o funcional) de la vía aérea superior: Apnea obstructiva del sueño (AOS); Síndrome de hipoventilación-obesidad. Síndrome de Down; Malformaciones craneo-faciales (secuencia Pierre Robin, Goldenhar); enfermedades de depósito. | Mantener la vía aérea permeable. |
| Enfermedades de la caja torácica (aumento de la carga respiratoria) | |
| Escoliosis y otras curvaturas anómalas de la columna vertebral. | Mantener la CFR próxima a la normalidad. |
| Displasia ósea congénita con afectación de costillas y/o vértebras. Malformaciones esternales. | Estabilizar las vías respiratorias. Mantener la CFR próxima a la normalidad. |
| Enfermedades neuromusculares (fallo de la bomba respiratoria) | |
| Adquiridas reversibles: polimiositis; crisis miasténicas; botulismo; infección respiratoria o proceso intercurrente en enfermedad neuromuscular. | Sostener o sustituir la actividad de los músculos respiratorios, mientras se resuelve la enfermedad causante. |
| Congénitas o degenerativas: atrofia muscular espinal, esclerosis lateral amiotrófica, miopatías, distrofias musculares, colagenosis, enfermedades del diafragma, polineuropatías. | Sustituir la actividad de los músculos respiratorios. Mantener la CFR próxima a la normalidad. |
| Enfermedades del sistema nervioso central (fallo del control central de la respiración) | |
| Síndrome de hipoventilación central congénita. ROHHAD. | Sustituir el control de la respiración. |
| Hipoventilación central secundaria a enfermedad metabólica, intoxicaciones, lesiones estructurales del SNCd (malformación de Arnold-Chiari; siringomielia; otras lesiones bulbares; estenosis del foramen magnum; quiste de Becker; tumores).Enfermedades degenerativas. | Sustituir el control de la respiración. |
| Lesiones de la médula espinal (adquiridas o congénitas). | Sustituir la actividad de los músculos respiratorios. Mantener la CFR próxima a la normalidad. |
| Lesiones de nervios periféricos, congénitas o adquiridas | |
| Parálisis de cuerdas vocales (aumento de la carga respiratoria). | Reducir el trabajo respiratorio. |
| Parálisis del nervio frénico (fallo de la bomba respiratoria). | Sustituir la actividad de la musculatura diafragmática. Mantener la CFR próxima a la normalidad. |
| Síndrome de Guillain-Barré (fallo de la bomba respiratoria). | Sustituir la actividad de los músculos respiratorios mientras se recupera la conducción nerviosa y la actividad muscular. |
| Enfermedades oncohematológicas | |
| Según sintomatología inicial del tumor.Según complicaciones infecciosas y no infecciosas (por quimioterapia, cirugía, radioterapia...) durante el tratamiento.Según secuelas a largo plazo: lesiones del SNC, polineuropatías, miopatías, alteraciones de la vía aérea, bronquiolitis obliterante, fibrosis pulmonar. | Mantener la vía aérea permeable.Asegurar el control central de la respiración. Sostener o sustituir la actividad de los músculos respiratorios. Reducir el trabajo respiratorio. |
| Pacientes en cuidados paliativos | Mantener la comodidad y controlar la disnea. |
CFR: capacidad funcional residual; ROHHAD: Rapid-onset obesity with hypothalamic dysfunction, hypoventilation, and autonomic dysregulation (obesidad de instauración rápida con disfunción hipotalámica, hipoventilación y disregulación autonómica).SDRA: síndrome de distress respiratorio agudo; SNC: sistema nervioso central.
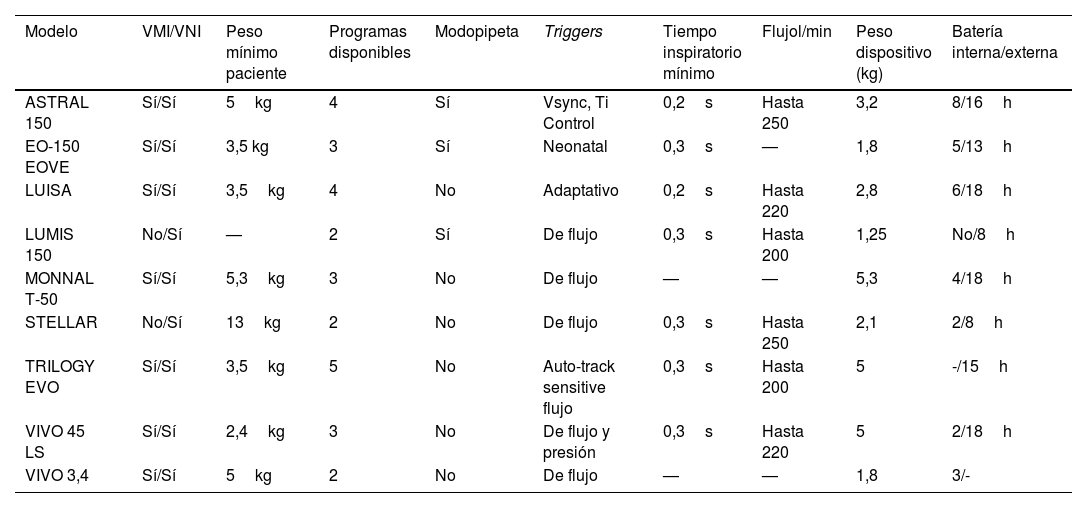
Aunque frecuentemente la VMP en la UCIP se inicia empleando respiradores convencionales, es habitual transicionar a respiradores domiciliarios20. En pediatría estos dispositivos por lo general se pueden utilizar a partir de los 5kg, aunque actualmente ya existen algunos preparados para pesos inferiores (tabla 2). El funcionamiento de los respiradores variará en función del circuito utilizado. Existe gran variabilidad entre centros, siendo los más frecuentes el circuito simple con válvula de PEEP y el circuito simple con puerto de exhalación. Al igual que los de la UCIP, estos respiradores ofrecen modos volumétricos y presurométricos, con modalidades asistidas/controladas, sincronizadas y soporte. También disponen de modalidades de volumen asegurado, aunque no son de uso habitual por su funcionamiento irregular ante la presencia de fugas21.
Respiradores de VMI y VNI de uso domiciliario
| Modelo | VMI/VNI | Peso mínimo paciente | Programas disponibles | Modopipeta | Triggers | Tiempo inspiratorio mínimo | Flujol/min | Peso dispositivo (kg) | Batería interna/externa |
|---|---|---|---|---|---|---|---|---|---|
| ASTRAL 150 | Sí/Sí | 5kg | 4 | Sí | Vsync, Ti Control | 0,2s | Hasta 250 | 3,2 | 8/16h |
| EO-150 EOVE | Sí/Sí | 3,5 kg | 3 | Sí | Neonatal | 0,3s | — | 1,8 | 5/13h |
| LUISA | Sí/Sí | 3,5kg | 4 | No | Adaptativo | 0,2s | Hasta 220 | 2,8 | 6/18h |
| LUMIS 150 | No/Sí | — | 2 | Sí | De flujo | 0,3s | Hasta 200 | 1,25 | No/8h |
| MONNAL T-50 | Sí/Sí | 5,3kg | 3 | No | De flujo | — | — | 5,3 | 4/18h |
| STELLAR | No/Sí | 13kg | 2 | No | De flujo | 0,3s | Hasta 250 | 2,1 | 2/8h |
| TRILOGY EVO | Sí/Sí | 3,5kg | 5 | No | Auto-track sensitive flujo | 0,3s | Hasta 200 | 5 | -/15h |
| VIVO 45 LS | Sí/Sí | 2,4kg | 3 | No | De flujo y presión | 0,3s | Hasta 220 | 5 | 2/18h |
| VIVO 3,4 | Sí/Sí | 5kg | 2 | No | De flujo | — | — | 1,8 | 3/- |
VMI: ventilación macánica invasiva; VNI: ventilación no invasiva.
También la VNI puede proporcionarse con respiradores hospitalarios o domiciliarios, estando algunos preparados solo para niños de peso superior a 13kg. Los modos habituales son presurométricos, siendo muy extendido el modo S/T [PC-IMV(2)s,s]; este modo de presión de soporte asocia una frecuencia respiratoria (FR) de rescate. La nomenclatura habitual para los parámetros es presión inspiratoria pico (IPAP) y presión espiratoria (EPAP), aunque en algunos respiradores se programa la presión de soporte (IPAP=EPAP+PS)22. Igualmente, las modalidades de volumen asegurado (esquema de control adaptativo), no son de uso habitual por su funcionamiento irregular con fugas. Actualmente existe gran variedad de interfases, especialmente para mayores de 4 años23.
Oxigenoterapia de alto flujo con cánulas nasalesLos dispositivos de oxigenoterapia de alto flujo (OAF), inicialmente utilizados en el ámbito hospitalario, están encontrando nuevas indicaciones en la VMP, incluso a nivel domiciliario, incorporándose como una opción en los modelos más recientes de respiradores de VNI24.
Estrategias de desteteLas complicaciones asociadas al uso de las diferentes modalidades de ventilación mecánica invasiva y no invasiva requieren que sus prescriptores fijen como uno de los objetivos terapéuticos su retirada cuando ésta es posible25. A pesar de la existencia de guías para la liberación de la ventilación mecánica26, su implantación es aún limitada27.
Las recomendaciones actuales incluyen la realización de evaluaciones periódicas sistematizadas programadas para definir si un paciente está potencialmente preparado para ser extubado26. Llevar a cabo pruebas de adecuación para la extubación forma parte de dichas evaluaciones28,29. En general, estas evaluaciones incluyen:
- •
Variables relacionadas con la enfermedad de base: mejoría de la causa de inicio de la VM.
- •
Variables fisiológicas dirigidas a evaluar la función respiratoria.
- •
Variables relacionadas con los parámetros del respirador.
- •
Otras variables relacionadas con el paciente: situación neurológica, sedación, función muscular y situación hemodinámica. Un nivel de sedación adecuado, la presencia de tos efectiva y el manejo adecuado de secreciones son necesarios para considerar al paciente apto para ser extubado26,30. Desafortunadamente no se han definido claramente cuáles son las mejores herramientas para identificar estas situaciones. La valoración de la fuerza muscular determinando la presión inspiratoria máxima (PImax) con un manómetro conectado al tubo endotraqueal y ocluyendo este de manera transitoria podría permitir identificar la presencia de una adecuada capacidad muscular. Se han propuesto como predictores de éxito valores de PImax mayor de −30 a −50cmH2O, según edad26,31,32.
Cualquier protocolo o sistemática de evaluación dirigidos a facilitar la liberación de la ventilación mecánica debería considerar la existencia de pacientes con riesgo elevado de fracaso de extubación30. La determinación precoz de la adecuada situación del paciente para ser extubado puede traducirse en mejor pronóstico. En los últimos años se ha propuesto la posible utilidad de herramientas de evaluación automatizadas.
El uso de pruebas de respiración espontánea está extendido en el ámbito de la UCIP28,29. Su aplicación sistematizada pretende evaluar el esfuerzo respiratorio del paciente en condiciones similares a las que tendría estando extubado, es decir la disposición del paciente a ser extubado y por lo tanto disminuir el grado de soporte respiratorio. Estas pruebas suponen establecer temporalmente parámetros ventilatorios mínimos para valorar la función y el trabajo respiratorios desarrollados26. Existen resultados dispares en relación sobre el uso en pediatría de una mínima presión de soporte dirigida a vencer la resistencia del tubo endotraqueal, o si el uso de CPAP es adecuado para predecir el trabajo respiratorio tras la extubación26,33,34. Tampoco existe consenso sobre la duración más adecuada de estas pruebas35–37. La mayoría de autores señalan la necesidad de test de respiración espontánea más exigentes y prolongados en los pacientes con mayor riesgo de fracaso de extubación23,26.
La obstrucción postextubación de la vía aérea superior es una de las causas más frecuentes de fracaso de extubación en pediatría (hasta el 50%)30. Por ello, es importante su prevención y evaluación de riesgo. La prueba de fuga aérea deshinchando el balón podría permitir identificar pacientes con mayor riesgo, aunque no se han definido criterios para indicarla26. También se ha propuesto el posible uso de la ecografía laríngea32. Existe evidencia de la efectividad de los corticoides (habitualmente dexametasona) en la prevención de la obstrucción inflamatoria de vía aérea superior. Las pautas tempranas (al menos 6h antes de la extubación) con dosis elevadas (>0,5mg/kg/dosis) podrían asociarse a mejores resultados26,38. A pesar de esto, las recomendaciones sugieren que, una vez identificada la adecuación del paciente para la extubación, ésta no debería demorarse con el fin iniciar el tratamiento esteroideo26.
En la última década se ha propuesto el uso de la ventilación asistida ajustada neuronalmente (NAVA) como una opción para facilitar la retirada del soporte ventilatorio (invasivo y no invasivo). En niños se han realizado diversos estudios, especialmente en neonatos39, pero también en pacientes de mayor edad40,41. Aunque su disponibilidad es restringida y acarrea un mayor coste, su uso ha demostrado disminuir las asincronías, por lo que podría ser especialmente útil en aquellos pacientes en que éstas sean un factor destacable41.
La TQ puede facilitar la retirada de la VMP al permitir disminuir la sedoanalgesia y una mejor adaptación. Algunos estudios han demostrado menor tiempo de VM y de ingreso en pacientes pediátricos con TQ precoces42. En el estudio internacional de Kawaguchi et al. hasta un 29,8% de los pacientes habían sido traqueostomizados antes de 14 días de VM, siendo la mediana de 26 días9. Por otra parte, el uso de la TQ puede ser una estrategia para facilitar el alta de la UCIP a entornos de menor complejidad asistencial o a domicilio.
Otro de los puntos críticos en la retirada exitosa de la VMP es la utilización de VNI postextubación. Las recomendaciones actuales sugieren el uso sistemático de CPAP o BLPAP en pacientes con riesgo de fracaso de extubación26. La OAF en este contexto parece ser menos eficaz43, por lo que se desaconseja su uso, especialmente en menores de un año26. Igualmente se sugiere que el soporte sea escalado precozmente en los pacientes extubados a oxigenoterapia convencional que muestren signos de dificultad respiratoria26.
Niño con traqueostomíaLa TQ es una técnica usada regularmente en niños, incluyendo menores de un año. La cánula de TQ proporciona una vía aérea estable artificial que solventa la obstrucción de la vía aérea (anatómica o funcional, como ocurre en la traqueomalacia grave), permite la realización de VMP y facilita el manejo de secreciones44.
Cuando realizar traqueostomíaUn paciente adulto con VM previsible de más de 2 semanas se considera subsidiario de TQ y algunos autores la realizan precozmente (antes de 7 días)45,46. No hay evidencia para establecer el momento óptimo de la TQ en niños, pero en la práctica clínica habitual se demora mucho más9. Diversos factores específicos pediátricos influyen en esta demora: a) La técnica quirúrgica, ya que en niños se realiza TQ reglada en quirófano (y no percutánea a pie de cama); b) La decanulación se plantea a largo plazo, y c) Los niños con TQ permanecen en la UCIP durante largos periodos de tiempo.
La indicación debe ser individualizada, valorando la edad, enfermedfad de base, evolución clínica, expectativas de destete y el riesgo-beneficio de las alternativas (intubación, VNI, cirugía) (tabla 3). En todo caso, es necesario identificar pronto a los candidatos beneficiarios de una TQ precoz para adelantar su alta a domicilio y favorecer su óptimo neurodesarrollo42,47,48.
Ventajas e inconvenientes de la TQ frente a la intubación endotraqueal en niños
| Traqueostomía | Intubación | |
|---|---|---|
| Ventajas | - Fácil de poner y quitar, cuando el estoma ha madurado- Comodidad del paciente- Permite poca o no sedación- Facilita la rehabilitación- Permite hablar y tragar- Permite el alta de la UCIP- Facilita el desarrollo neurocognitivo | - No necesita cirugía- Ausencia de complicaciones de la TQ |
| Desventajas | - Precisa intervención quirúrgica en quirófano- Complicaciones quirúrgicas, en el posoperatorio inmediato y posteriormente- Posible aumento de infecciones respiratorias- El proceso de decanulación suele ser largo | - Lesiones en nariz o boca- Riesgo de estenosis subglótica- Requiere siempre de médico entrenado para su inserción- Requiere ingreso en la UCIP |
TQ: traqueostomía; UCIP: unidad de cuidados intensivos pediátricos.
Fuente: Tomada con el permiso de García Teresa y Leoz50.
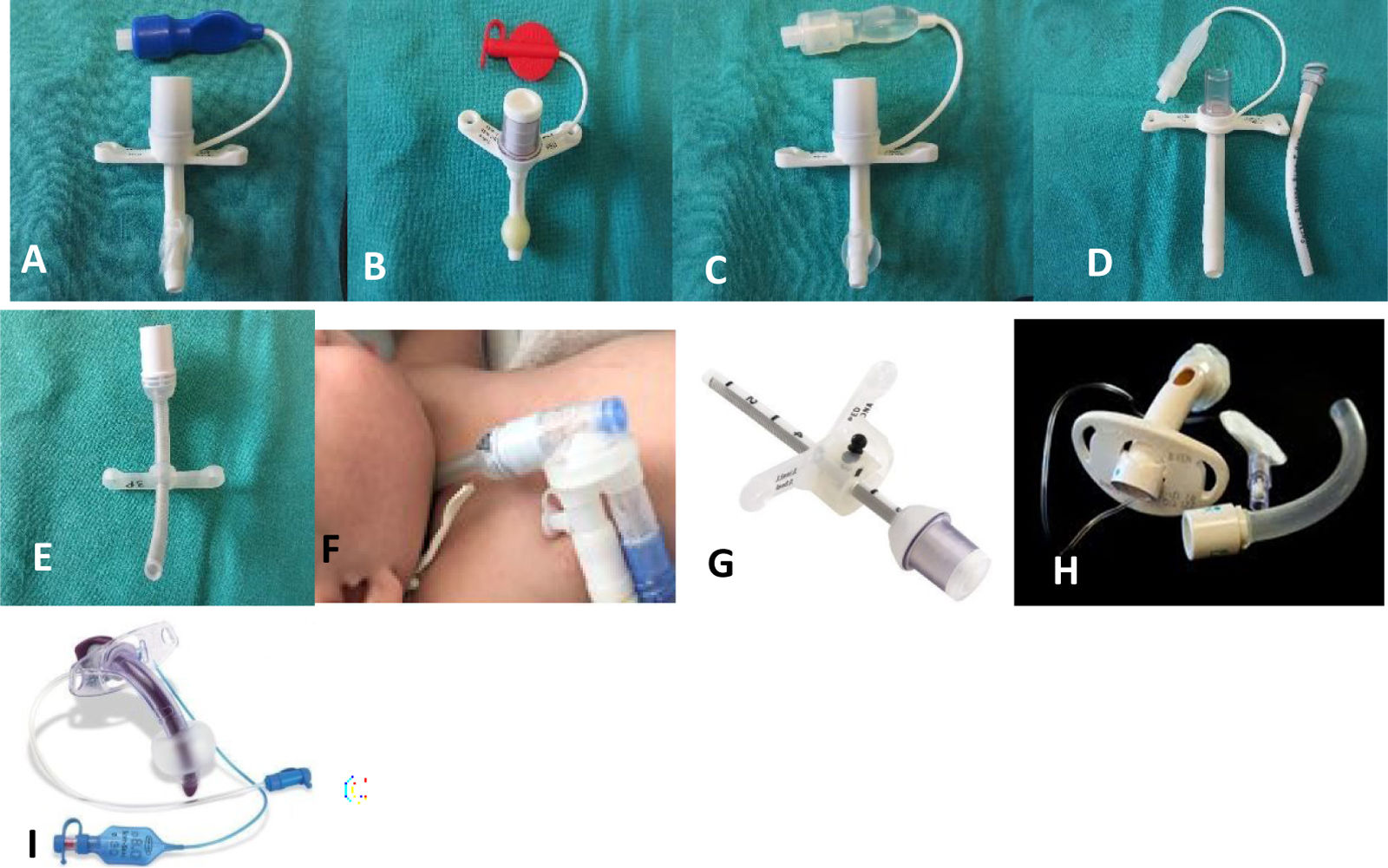
La elección del tipo y tamaño de cánula debe ser personalizada, teniendo en cuenta la edad, el motivo de la TQ, anatomía traqueal y el uso de ventilación mecánica o de válvula fonatoria (fig. 1). En general, en pediatría se usan cánulas de una sola pieza y sin balón49, normalmente de plástico o de silicona (excepcionalmente de plata). La talla se corresponde con el diámetro interno (ID). Se aconsejan cánulas que no ocupen más de 2/3 de la luz traqueal para evitar lesiones y permitir flujo translaríngeo fonatorio. Es preferible una cánula pequeña si con ella se consigue el objetivo propuesto (vía aérea permeable, ventilación adecuada). La curvatura de la cánula debe posicionar su extremo distal concéntrico y colineal con la tráquea; de lo contrario, hay riesgo de obstrucción esofágica, eventos súbitos de obstrucción de la cánula por la pared traqueal, erosión de la pared, daño de la arteria innominada o fístula traqueoesofágica49,50.
Diferentes tipos de cánulas de traqueostomía50. Cánulas con balón: A) de aire y alas rectas; B) de espuma y alas en V; C) de suero salino fisiológico, tight to shaft (TTS) al deshincharlo se queda totalmente pegado a la cánula sin restringir el flujo. D) Cánula de 2 piezas (externa e interna) con balón y alas rectas, disponibles desde diámetro interno 6. E) Cánula hecha a medida, sin balón, alas rectas, y con extensión flexible en el extremo proximal. F) La extensión flexible permite conectar los circuitos del respirador lejos del estoma, siendo especialmente útiles cuando el acceso al cuello es difícil (lactantes, niños pequeños o lesionados medulares con halo inmovilizador) o para evitar que el flujo de aire entre por las suturas frescas del estoma si se desconecta el paciente. G) Cánula sin balón de longitud ajustable, con extensión interna y extensión externa flexibles. H) Cánula fenestrada. El uso de cánulas fenestradas en niños es infrecuente porque aumentan la resistencia al flujo (al tener 2 piezas) y favorecen la formación de granulomas junto a la fenestración. Además, no se fabrican tallas pequeñas. I). Cánula con balón y canal de aspiración subglótica para minimizar las microaspiraciones, disponibles para adultos.
Fuente: Tomada con el permiso de García Teresa y Leoz50.
Habitualmente se usan cánulas sin balón o con balón deshinchado, para permitir la fonación y favorecer la deglución. La ausencia del balón hace recomendable eliminar las alarmas de volumen corriente, pero se pueden mantener alarmas de volumen minuto bajas (inferior a 1l/min). Las cánulas balonadas estarían indicadas: a) Para optimizar la ventilación en caso de enfermedad respiratoria grave; b) Durante los primeros 5-7 días de posoperatorio para evitar complicaciones por la entrada de aire a través de las suturas recientes si se usa VM, y c) Para evitar la aspiración crónica translaríngea, siendo ésta una indicación actualmente cuestionada51.
Algunas empresas permiten la elaboración de cánulas a medida, más largas o con curvatura especial en pacientes con necesidades especiales (como niños con traqueomalacia distal no cubierta con la longitud estándar) para asegurar óptima ventilación y comodidad.
Cuidados del postoperatorio (primera semana)El niño recién traqueostomizado debe permanecer estrictamente monitorizado hasta la correcta cicatrización de la herida y el primer cambio de cánula. El control debe ser mayor cuanto más pequeño, asegurando la permeabilidad de la cánula y evitando su salida accidental. La formación adecuada del estoma requiere de 4 a 7 días52. Es recomendable visibilizar en la cabecera el día de cirugía y tipo de cánula.
Se debe realizar radiografía de tórax al llegar de quirófano, para comprobar la correcta posición de la cánula y para descartar complicaciones inmediatas (neumotórax, neumomediastino). Se debe proporcionar humidificación adecuada para fluidificar las secreciones y aspirarlas frecuentemente, evitando tapones de sangre. Se valorará sedación si el niño es capaz de manipular inadecuadamente la cánula, añadida a la obligada analgesia. Las cintas de sujeción no deberían cambiarse hasta pasadas 48h, para evitar la decanulación accidental. Estudios recientes recomiendan el uso de apósitos antimicrobianos en la primera semana para prevenir infecciones y úlceras; estos apósitos contienen espuma de poliuretano (absorbe el exudado y fomenta la cura) y una capa de contacto con plata antibacteriana. El primer cambio de cánula debe ser realizado en presencia del cirujano50,52.
Complicaciones y accidentes52-55Las complicaciones de la TQ pueden producirse durante la cirugía, en la primera semana de postoperatorio (inmediatas) o después (tardías) (tabla 4). Varias de ellas pueden producir súbita incapacidad de ventilación con resultado de muerte o daño neurológico permanente: El cambio de cánula en una TQ fresca (primeros 5 días de pososperatorio) puede ocasionar una falsa vía con malposición de la cánula en los planos subcutáneos sin permitir la ventilación. El neumotórax a tensión puede generar colapso cardiorrespiratorio. Otras complicaciones graves y más frecuentes son la obstrucción de la cánula por secreciones (especialmente en cánulas por debajo del número 4) y la decanulación accidental, ambas inadvertidas o con imposibilidad para la recanulación o desobstrucción. La desconexión inadvertida del respirador es otra situación amenazante para la seguridad del paciente. Se debe hacer un esfuerzo importante para prevenir e identificar precozmente estas graves complicaciones, por medio de cuidados específicos y protocolos de actuación, que conllevan un trabajo de equipo multidisciplinar incluyendo a los cuidadores familiares. El niño con TQ debe tener siempre cerca un kit de emergencias con material (cánula, sistema de aspiración, tijeras) necesario para resolver estos eventos súbitos amenazantes56.
Complicaciones de la traqueostomía descritas en la literatura
| Complicaciones intraoperatorias- Aire ectópico (enfisema, neumomediastino, neumotórax)- Lesión traqueal- Lesión del nervio recurrente- Fístula traqueoesofágica- Sangrado- Malposición de la cánula- Hipoventilación- Exitus |
| Complicaciones precoces (primeros 7 días de postoperatorio)- Problemas de la herida quirúrgica: úlceras, dehiscencia, infección- Erosión de la piel del cuello- Obstrucción de la cánula- Salida accidental de la cánula- Incapacidad para recanular- Creación de una falsa vía- Hipoventilación- Aire ectópico (enfisema, neumomediastino, neumotórax)- Sangrado- Mediastinitis- Parada respiratoria- Encefalopatía hipóxico isquémica- Exitus |
| Complicaciones tardías (más de 7 días de postoperatorio)- Infección del estoma- Infección broncopulmonar- Obstrucción de la cánula- Salida accidental de la cánula- Granuloma del estoma- Granuloma intratraqueal- Estenosis traqueal- Traqueomalacia- Fístula tráqueo-arterial (A innominada)- Problemas mecánicos de cánula (rotura, deformidad)- Encefalopatía hipóxico-isquémica- Exitus |
| Complicaciones tras decanulación- Fístula traqueocutánea permanente- Cicatriz deprimida- Fracaso de decanulación- Aire ectópico (enfisema, neumomediastino, neumotórax) |
Fuente: Tomada con el permiso de García Teresa y Leoz50.
La cánula de TQ puede dificultar funciones básicas como el control de las secreciones, la deglución y el habla57, aunque no parece que per se empeore la calidad de vida58.
Los niños con traqueotomía pueden manejar mal las secreciones, pero no está claro que las aumente. Un estudio reciente señaló que el babeo y el aumento de secreciones traqueales no producían más propensión a hospitalizaciones por descompensaciones respiratorias59. Los tratamientos anticolinérgicos, la inyección de toxina botulínica en las glándulas salivares o los parches de escopolamina pueden disminuir la producción de saliva cuando está aumentada. Sin embargo, no están recomendados en niños sin exceso de producción de saliva por aumento del riesgo de tapones obstructivos de secreciones secas. La humidificación térmica es superior al intercambiador de calor y humedad (ICH) para el bienestar y el control de secreciones60.
Los niños traqueostomizados frecuentemente se colonizan por bacterias potencialmente patógenas (BPP), ya que la cánula elimina la protección, filtración, humidificación y calentamiento del aire proporcionados de forma natural por la cavidad nasal. Además, la cánula puede causar una reacción inflamatoria local que aumenta el riesgo de infección. Algunos estudios indican que la terapia antibiótica nebulizada en caso de colonización bacteriana persistente podría reducir la carga bacteriana, el número y la duración de las hospitalizaciones61. La infección pulmonar en un niño con TQ y VMP debe ser tratada como una neumonía asociada a ventilación mecánica (NAVM)61. Las técnicas de fisioterapia manual y mecánica para aumentar la tos y eliminación de secreciones son fundamentales. El asistente mecánico de la tos se puede aplicar sobre la cánula con y sin balón, siendo más eficaz que la aspiración de secreciones62.
Los niños con traqueotomía y VM pueden presentar disfagia porque la cánula restringe el movimiento laríngeo deglutorio, empeorando con el balón hinchado y cuando asocian hiposensibilidad orofaríngea. En contra de la creencia habitual, estudios más recientes han demostrado un mayor riesgo de aspiración de las secreciones subglóticas acumuladas con el manguito inflado, debido a los movimientos corporales o la manipulación de la cánula conjuntamente con la mayor dificultad de elevación laríngea al tragar. Si es posible, la capacidad deglutoria se debe evaluar periódicamente. Inicialmente se puede utilizar un test de cribado con colorante (test de Evans) que se podrá completar mediante videofluoroscopia o fibroendoscopia51.
La capacidad de fonar se ve afectada por la disminución del flujo espiratorio a través de las cuerdas vocales; esto se puede corregir con una válvula fonatoria unidireccional conectada en la cánula (se puede utilizar con y sin VM) pero siempre con el balón deshinchado, la vía aérea superior permeable, el niño alerta, receptivo y sin infección respiratoria, y a partir de las 48h del posoperatorio63. En ocasiones, la presión subglótica creada por la restricción del flujo espiratorio dificulta la tolerancia de la válvula fonatoria. Esto se puede resolver con una pequeña perforación intencionada de alivio de presión en su lateral64 o mediante válvulas fonatorias que permiten regular cierto grado de exhalación.
Aspectos no respiratorios: nutrición, rehabilitación, ética y familiaDiferentes estudios han establecido la importancia de garantizar una adecuada nutrición en los pacientes pediátricos sometidos a ventilación mecánica65-68. Recientemente han sido publicadas recomendaciones para el manejo no respiratorio de pacientes pediátricos con síndrome de distrés respiratorio agudo (SDRA)69. Entre ellas destacan la introducción temprana (antes de las 72h) de la nutrición enteral (NE) y el uso de protocolos nutricionales por objetivos, para asegurar un aporte calórico que cubra las necesidades basales, facilite la recuperación y mantenga el crecimiento. Para estos pacientes se sugiere emplear al menos 1,5g/k/día de proteína. La vía de administración puede incluir desde sonda nasogástrica a sonda transpilórica, o a largo plazo puede ser necesario la gastrostomía asociada o no a una cirugía antirreflujo. La TQ permitirá en algunos pacientes la ingesta oral.
En relación con las estrategias de rehabilitación, estas guías recomiendan mantener patrones circadianos de actividad y descanso, así como definir objetivos de actividad y movilización. La rehabilitación debería ser personalizada y coordinada por equipos multidisciplinares que determinen la situación basal, las metas y el momento óptimo para iniciarla69. El uso de técnicas de fisioterapia respiratoria como el aumento del flujo espiratorio, la hiperinsuflación manual y las vibraciones han demostrado su utilidad mejorando el manejo de secreciones, logro especialmente importante para los pacientes neuromusculares dependientes de VMP70. El papel del logopeda es fundamental en la rehabilitación fonatoria y de la disfagia.
En los últimos años, se ha constatado el enorme papel de la familia en el cuidado de los pacientes pediátricos con VMP71–73. Más allá de la importancia de su participación en los cuidados diarios durante el ingreso hospitalario y en el domicilio, las recomendaciones más recientes abogan por implicar de manera directa a los padres en la toma de decisiones relacionadas con el uso de VMP en niños74,75. El equipo asistencial debe combinar su experiencia y conocimiento con el entendimiento de los valores, creencias y expectativas de los pacientes y sus familias. La comunicación entre todas las partes implicadas en el proceso debe ser abierta, empática y sin prejuicios. Las decisiones deberían abordarse de manera sopesada a lo largo del tiempo y no en un único encuentro, siendo fundamental la evaluación de la comprensión por parte de la familia de la enfermedad, sus opciones terapéuticas y las implicaciones que supone el cuidado de un niño con ventilación prolongada.
Transición a domicilioLa transición a domicilio será muy diferente entre los niños con VMP de soporte vital (traqueotomizados o con VNI más de 16h al día) y los que reciben VNI electiva habitualmente nocturna.
Las estrategias que ya han demostrado su eficacia en el manejo de recién nacidos prematuros, como la modalidad VNI NAVA o el método canguro, deben incorporarse en la UCIP76. Para los pacientes con VNI, según la edad, el peso y la gravedad, se pueden seleccionar diferentes interfases23.
Como regla general, los pacientes que no toleran descansos cortos (parálisis diafragmática bilateral), que presentan colapso de la vía aérea con deterioro rápido (traqueomalacia asociada) o que presentan frecuentes episodios bruscos de cianosis (espasmos del sollozo cianóticos severos en los niños con enfermedad de Ondine) no deben recibir soporte de VNI, sino ser sometidos directamente a una traqueotomía para garantizar su seguridad77.
Antes de programar la transición a domicilio es imprescindible estabilizar adecuadamente al paciente en su respirador hospitalario. Una vez estables, el paso al respirador domiciliario puede ser difícil en los pacientes con peso inferior a 6kg (sobre todo en lactantes con displasia broncopulmonar), requiriendo una selección cuidadosa del respirador y también un ajuste preciso de la configuración78. Actualmente, solo unos pocos dispositivos domiciliarios son capaces de ventilar a pacientes de menos de 5kg.
Los estándares para la capacitación y evaluación de la competencia de los cuidadores familiares varían entre instituciones. Las familias y sus equipos médicos deben acordar la preparación mínima de seguridad, el material y el número de personas responsables entrenadas en el domicilio (tabla 5). En el caso de la VMI, se recomienda que al menos 2 cuidadores familiares reciban capacitación completa en todos los aspectos del cuidado antes del alta. Además del entrenamiento diario práctico con el paciente, las sesiones de simulación pueden ser muy útiles para mejorar el manejo de situaciones como la obstrucción o aspiración de la cánula77.
Material para ventilación mecánica a domicilio50
| - Respirador específico de VMD (2 dispositivos en caso de VM>16h o terapia de soporte vital). |
| - Batería externa para respirador. |
| - Circuitos completos del respirador (1): tubos corrugados, piezas conectoras, trampas de agua, tubos en Y. |
| - Humidificador térmico o intercambiador de calor-humedad (humidificadores de nariz) (2). |
| - Aspirador de secreciones portátil. |
| - Pulsioxímetro. |
| - Interfases con arnés de sujeción (varios modelos). |
| - Cánulas de traqueostomía del número correspondiente y menor (3). |
| - Sondas de aspiración (4). |
| - Bolsa de resucitación manual y mascarilla nasobucal. |
| - Tubo endotraqueal del número correspondiente y menor. |
| - Fonendoscopio. |
| - Válvula fonatoria |
| - Cinta de sujección de la cánula (5). |
| - Desinfectante para cánulas, clorhexidina. |
| - Gasas estériles, apósitos, guantes, gel hidroalcohólico. |
| - Suero salino fisiológico, agua estéril, jeringas. |
| - Lubricante no vaselinado. |
| Según el paciente |
| - Fuente de oxígeno, oxímetro (si se precisa), alargaderas de O2, cánulas nasales, mascarillas. |
| - Nebulizador de medicación. |
| - Bomba de alimentación, sonda nasogástrica de silicona (6), conexión de gastrostomía. |
| - Jeringas de 50 y 10ml. |
| - Dispositivos de rehabilitación respiratoria. |
| - Monitor de apnea. |
| - Silla de ruedas adaptada para el respirador y la batería externa. |
| (1): Limpieza en solución de jabón enzimático y antiséptico una vez a la semana; el paciente debe tener en el domicilio por lo menos circuitos. |
| (2): Puede durar hasta 3 días o más. |
| (3): Cambiar cuando sea preciso o de forma programada, dependiendo del material y el paciente. Son reutilizables. |
| (4): Pueden reutilizarse, previa limpieza antiséptica. |
| (5): Cambiar una vez al día. |
| (6): Pueden mantenerse hasta 6 meses. |
| La necesidad de material fungible varía en cada paciente según su situación clínica. |
| El paciente debe recibir suministro de material por lo menos para un mes. |
Fuente: Tomada con el permiso de García Teresa y Leoz50.
Los objetivos terapéuticos a largo plazo de la VMP incluyen prolongar la vida, mejorar su calidad y prevenir el deterioro de la función pulmonar o las exacerbaciones respiratorias. La VMP es actualmente una alternativa realista a la muerte por insuficiencia respiratoria para muchos niños con enfermedades respiratorias crónicas, siendo el aumento de la esperanza de vida el beneficio más evidente de esta técnica6,79. Algunos pacientes, especialmente los diagnosticados de enfermedad pulmonar crónica o de la vía aérea, podrán liberarse de la VMP55,80. Además, la VMP como terapia electiva reduce las infecciones respiratorias, las complicaciones por secreciones, los episodios de descompensación y el número y duración de los ingresos hospitalarios15,22.
La mortalidad de los niños con VMP está aumentada con respecto a niños sanos, aunque no es posible identificar si esto se debe a la progresión de la enfermedad de base, a la insuficiencia respiratoria crónica que el soporte respiratorio no puede compensar, a la adecuación del esfuerzo terapéutico en situaciones de deterioro o a complicaciones intrínsecamente relacionadas con la VMP4,6,9,80,81. Varios estudios describen el aumento del riesgo de accidentes con resultado de muerte en pacientes con VMP por TQ, debidos a decanulación accidental u obstrucción de la cánula53-55,81. Durante el ingreso en la UCIP, la VMP se asocia a un aumento de mortalidad por imposibilidad de extubación, por extubaciones accidentales con imposibilidad de reintubación, infecciones u otras complicaciones relacionadas con la asistencia sanitaria79,81.
Las complicaciones infecciosas se asocian, sobre todo, a la VMI, siendo la traqueobronquitis la más frecuente y la NAVM la más grave79. La VMI se asocia a lesiones pulmonares y de la vía aérea, especialmente a nivel laríngeo y traqueal. El uso de TET con neumotaponamiento hinchado con presión superior a 20-25mmHg puede causar lesiones de la mucosa traqueal que originen estenosis subglótica sintomática79. Asimismo, el uso de TET con sedación inadecuada puede favorecer las lesiones laríngeas. La complicación pulmonar más importante es la lesión inducida por la ventilación mecánica (Ventilation Induced Lung Injury [VILI]). La VILI se asocia con volumen corriente, «driving pressure», flujo y frecuencia respiratoria elevados. Se relaciona en menor medida con el aumento de la PEEP, resistencia y elastancia79. Los sedantes y relajantes musculares pueden producir complicaciones como síndrome de abstinencia, delirium, miopatía, neuropatía o disfunción diafragmática79. La TQ puede disminuir significativamente la necesidad de estos fármacos45.
Las complicaciones más frecuentes de la VMP con VNI son las lesiones por presión producidas por las interfases, la irritación conjuntival por las fugas no controladas y las deformidades de la cara por la presión ejercida de forma continuada por arneses y mascarillas23,82.
La VMP puede tener efectos sobre la forma de alimentación, siendo obligado en los pacientes intubados el uso de sonda enteral o de gastrostomía55,79.
Los niños con VMP requieren de recursos sanitarios costosos7 (tecnología, personal especializado) y gran apoyo familiar y social. El impacto en la salud mental y la calidad de vida de la familia (padres y hermanos) es negativo, debido al aumento de la carga por los cuidados. En una misma situación de afectación y gravedad, la calidad de vida percibida por el paciente es mejor con VMP respecto a sin ella. Los padres, sin embargo, suelen tener una peor valoración de la calidad de vida de sus hijos, respecto a los propios pacientes11.
Como conclusión, la VMP en la UCIP es una técnica en aumento que presenta particularidades específicas en relación con la ventilación mecánica convencional, no solo desde el punto de vista material o técnico. Es necesario que el personal implicado en el tratamiento de los pacientes pediátricos con VMP disponga de conocimientos específicos para abordar el uso de esta técnica.
Contribución de autoresDiseño, elaboración y revisión del manuscrito: todos los autores. Coordinación: María Angeles García Teresa.
Declaración sobre el uso de la IA generativa y de las tecnologías asistidas por la IA en el proceso de redacciónNo se ha usado IA.
FinanciaciónLos autores declaran que no existe financiación.
Conflicto de interesesRafael Gónzalez Cortés, Mirella Gaboli y MarÍa Angeles García Teresa: Declaran no tener conflicto de intereses.
Martí Pons Ódena: Declara los siguientes conflictos de intereses: Recepción de equipos, materiales Phillips Respironics, Resmed, Lowestein, Breas y honorarios por conferencias Lowestein