Los antisépticos son sustancias químicas que, aplicadas de forma tópica sobre la piel intacta, las mucosas o las heridas, reducen (o eliminan por completo) la población de microorganismos vivos en dichos tejidos. Tenemos a nuestra disposición diferentes tipos de antisépticos. Los más empleados en la práctica clínica habitual son los alcoholes, los compuestos yodados y la clorhexidina. A la hora de decantarnos por uno u otro, debemos tener en cuenta su espectro de actividad antimicrobiana, su latencia, su efecto residual, las posibles interferencias de la presencia de material orgánico en la actividad del antiséptico, sus efectos secundarios, su compatibilidad con otros antisépticos y su coste.
Este artículo forma parte del suplemento «Antisepsia en el paciente crítico», que cuenta con el patrocinio de Becton Dickinson.
Antiseptics are chemical substances that when applied topically onto intact skin, mucous membranes or wounds partially or completely reduces the population of living microorganisms in those tissues. Different types of antiseptics are available - those most commonly used in clinical practice being alcohols, iodinated compounds and chlorhexidine. When using an antiseptic, consideration is required of its spectrum of antimicrobial activity, latency, residual effects, possible interferences of the presence of organic material with the activity of the antiseptic, its side effects, compatibility with other antiseptics, and cost.
This article is part of a supplement entitled “Antisepsis in the critical patient”, which is sponsored by Becton Dickinson.
Se definen como antisépticos aquellas sustancias químicas que se aplican de forma tópica sobre tejidos vivos, como pueden ser la piel intacta, las mucosas o las heridas, sin afectar de forma sensible a estos tejidos, con la intención de eliminar o reducir la población de microorganismos vivos1,2.
A la hora de elegir un antiséptico debemos tener en cuenta las siguientes características:
- –
Espectro de actividad antimicrobiana.
- –
Latencia (retraso en el inicio de acción desde su aplicación).
- –
Efecto residual (duración del efecto tras su aplicación).
- –
Interferencia del material orgánico en la actividad del antiséptico.
- –
Efectos secundarios a nivel local y sistémico.
- –
Compatibilidad con otros antisépticos.
- –
Coste.
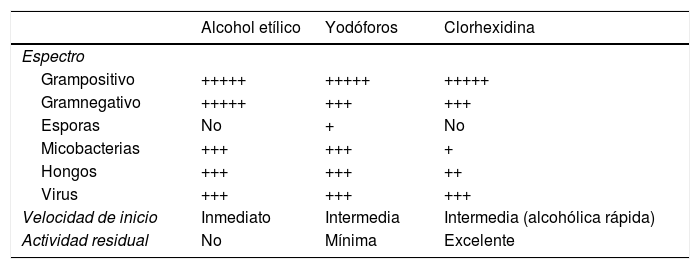
En esta revisión analizaremos las principales características y el espectro de algunos de los antisépticos más empleados en el paciente crítico (tabla 1).
Principales características y espectro de los antisépticos más empleados en las Unidades de Cuidados Intensivos
| Alcohol etílico | Yodóforos | Clorhexidina | |
|---|---|---|---|
| Espectro | |||
| Grampositivo | +++++ | +++++ | +++++ |
| Gramnegativo | +++++ | +++ | +++ |
| Esporas | No | + | No |
| Micobacterias | +++ | +++ | + |
| Hongos | +++ | +++ | ++ |
| Virus | +++ | +++ | +++ |
| Velocidad de inicio | Inmediato | Intermedia | Intermedia (alcohólica rápida) |
| Actividad residual | No | Mínima | Excelente |
Los alcoholes (etílico e isopoprílico) son compuestos orgánicos que actúan reduciendo la tensión superficial de la membrana celular y desnaturalizando sus proteínas, provocando la destrucción de la membrana celular.
Son líquidos incoloros y transparentes, con acción bactericida inmediata, limitado efecto residual y pérdida de eficacia en presencia de materia orgánica. Son buenos solventes de otros productos, entre ellos otros antisépticos y desinfectantes, potenciando además su actividad.
EspectroAmbos alcoholes presentan acción bactericida rápida frente a bacterias gramnegativas y grampositivas, micobacterias, hongos y virus con cubierta lipídica (incluidos VIH y virus de la hepatitis B); sin embargo, no son activos frente a esporas3,4.
El etanol 70% presenta la mayor actividad bactericida, ya que destruye alrededor del 90% de las bacterias cutáneas, siempre que el alcohol permanezca en contacto con la piel al menos 2minutos sin secarse tras la aplicación.
PresentacionesLos alcoholes más empleados son el alcohol etílico (o etanol) y el alcohol isopropílico (o isopropranolol), con concentraciones que varían entre el 70 y el 96%, y entre el 70 y el 100%, respectivamente. Habitualmente se emplea el etanol, por ser menos irritante. Tenemos a nuestra disposición soluciones acuosas, toallitas y asociaciones de alcohol con otros productos como clorhexidina, N-duopropenida, amonios cuaternarios y etilsulfato, que tendrán añadido el efecto de acción característico de estos compuestos (detergente, oxidante, etc.).
Aplicaciones y modos de empleo- 1.
Preparación de la piel, previa a punciones venosas periféricas, extracciones de sangre o procedimientos quirúrgicos menores.Se debe aplicar sobre piel sana, limpia y seca, humedeciendo la zona a tratar. No es preciso frotar. No se debe exponer a materia orgánica, ya que pierde eficacia. El alcohol debe permanecer en contacto con la piel al menos 2minutos sin secarse tras la aplicación.
- 2.
Lavado antiséptico o quirúrgico de manos3,5. Técnica estándar de lavado de manos por frotación, asegurando que las manos se mantienen húmedas durante el tiempo de frotación. No aclarar posteriormente.
Son soluciones volátiles e inflamables, por lo que se mantendrán en recipientes cerrados y sin exposición al calor o al sol. No debe emplearse en la limpieza de heridas abiertas ya que es irritante y, en contacto con materia orgánica, favorece la formación de coágulos que promueven el crecimiento de las bacterias. Su utilización puede causar irritación y sequedad de la piel y no se recomiendo el uso en superficies corporales extensas ya que se absorbe a través de la piel. La toxicidad del alcohol isopropílico es 2veces superior a la del etanol.
Compuestos yodadosLos compuestos yodados se engloban en el grupo de los antisépticos halogenados, que son compuestos no metálicos que forman sales haloides. Son agentes oxidantes que provocan la precipitación de las proteínas y los ácidos nucleicos bacterianos, alteran las membranas celulares y actúan disminuyendo los requerimientos de oxígeno de los microorganismos aerobios interfiriendo en la cadena respiratoria por bloqueo del transporte de electrones a través de reacciones electrolíticas con enzimas.
Los 2tipos de compuestos yodados son el yodo y los yodóforos.
YodoEl yodo elemental es un eficaz bactericida (activo frente a bacterias gramnegativas y grampositivas, micobacterias, hongos, virus con y sin envoltura lipídica y, a concentraciones elevadas, frente a esporas). Presenta varios inconvenientes como la capacidad para generar reacciones de hipersensibilidad, irritabilidad, retrasar la cicatrización (sobre todo su uso continuado) y la coloración de la piel, por lo cual, en la actualidad ha sido reemplazado en gran medida por el uso de yodóforos.
Existen básicamente 2presentaciones, la tintura de yodo: solución alcohólica de yodo al 2,7%, y el lugol (alcohol yodado): solución que contiene un 2% de yodo metaloide más un 2,5% de yoduro potásico en alcohol al 50%.
YodóforosLos yodóforos están compuestos por un polímero de alto peso molecular (o reservorio) que actúa como molécula transportadora y liberadora del yodo elemental. Al liberarse lentamente, generan menos reacciones de hipersensibilidad y menos irritabilidad. Son líquidos de coloración marronácea, con acción bactericida de inicio intermedio (aproximadamente 3 min) y acción residual de entre 30 min y 3h. Son estables a temperatura ambiente. Su actividad microbicida se mantiene en presencia de sangre, pus, suero y tejido necrótico, por lo que mantiene su actividad en caso de infecciones en cavidades corporales como la pleura, el peritoneo, el hueso y la vejiga. Presenta mínima absorción a través de la piel.
EspectroActivo frente a bacterias gramnegativas y grampositivas, micobacterias, hongos y virus con y sin envoltura lipídica. La acción sobre esporas es menor que la acción del yodo elemental y es dependiente de la concentración (a las concentraciones usadas habitualmente no deben ser consideradas esporicidas).
PresentacionesEl compuesto más usado es la povidona yodada (polivinil pirrolidona). Las presentaciones disponibles en el mercado son: povidona yodada en base acuosa con concentraciones entre 5 y 10% (esta última, la más utilizada, contiene un 1% de yodo disponible o libre), solución de base alcohólica (etanol 70% combinada con povidona yodada 10%) y solución jabonosa de povidona yodada con 7,5-10% (la povidona yodada al 7,5% es la más empleada).
Aplicaciones y modo de empleo- 1.
Antisepsia de piel: pequeñas heridas, erosiones, quemaduras leves y rozaduras, solución acuosa. Se debe lavar y secar la piel y, posteriormente, aplicar sobre la zona afectada. Es recomendable tapar la zona tratada con una gasa.
- 2.
Preparación de la piel para punciones venosas o intervenciones quirúrgicas6-8.
- 3.
Aplicar sobre la piel sana, limpia y seca hasta humedecer la zona. Posteriormente, dejar secar la aplicación, no es necesario frotar.
- 4.
Lavado de manos3,5. Solución jabonosa. Aplicar y frotar 3-5 min hasta obtener espuma; posteriormente, aclarar con abundante agua o con una gasa estéril empapada en agua.
Los yodóforos están contraindicados en pacientes con hipersensibilidad al yodo o medicamentos iodados y en neonatos (0 a 1 mes). En mujeres embarazadas y en la lactancia debe evitarse el uso prolongado, ya que el yodo absorbido puede atravesar la placenta y ser excretado a través de la leche materna.
Es un compuesto menos irritante que el yodo y en raras ocasiones produce reacciones cutáneas locales, pero la aplicación de povidona yodada sobre heridas extensas, quemaduras o durante tiempo prolongado, puede producir efectos sistémicos adversos, tales como acidosis metabólica, hipernatremia y trastornos de la función renal, hepática y tiroidea (especialmente en niños).
Debe evitarse el uso regular o prolongado de este medicamento en niños menores de 30 meses, pacientes con quemaduras de más del 20% de la superficie corporal, heridas grandes o abiertas, insuficiencia renal o hepática, trastornos tiroideos y en pacientes a tratamiento con litio. Si es necesario el uso prolongado de povidona yodada o deba aplicarse en quemaduras o áreas extensas de la piel, deberá monitorizarse la función tiroidea. No se debe aplicar en ojos, oídos o mucosas. No se debe aplicar povidona yodada con productos que contengan derivados mercuriales, ya que se forman compuestos irritantes.
ClorhexidinaLa clorhexidina es un compuesto catiónico —clorofenil biguanida—, perteneciente al grupo químico de las biguanidas. Se trata de una base fuerte, poco soluble en agua, por lo que se utiliza en forma de sal (diacetato, diclorhidrato y digluconato). De las 3, la más soluble en agua y alcoholes es el digluconato de clorhexidina.
La clorhexidina es incolora, inodora y estable a temperatura ambiente y a un pH entre 5 y 8. Debe ser protegida de la luz. La absorción a través de la piel de la clorhexidina es mínima y tiene un inicio de acción rápido. La presencia de materia orgánica no neutraliza su acción.
La clorhexidina difunde de forma pasiva a través de las membranas celulares bacterianas. Dentro de la célula, altera la permeabilidad de la membrana e inhibe las enzimas del espacio periplásmico. A concentraciones más elevadas provoca la precipitación de proteínas y ácidos nucleicos.
Sus principales ventajas son su rápida acción germicida y su efecto residual prolongado (entre 6 y 48 h). Es un antiséptico muy seguro, cuya absorción a través de la piel es mínima, además, si se absorbe, la eliminación es renal o a través de la bilis, sin metabolitos intermedios.
EspectroBacterias gramnegativas y, especialmente, grampositivas. No es activo frente a bacterias ácido-alcohol resistentes ni esporas. Inhibe virus con envuelta (como pueden ser el virus respiratorio sincitial, el influenza, el VIH, el virus del herpes simple o el citomegalovirus) y la clorhexidina al 2% es activa frente a algunos hongos4.
Presentaciones- –
Clorhexidina alcohólica.
- –
Clorhexidina acuosa.
- –
Clorhexidina jabonosa.
La concentración de clorhexidina en cada uno de ellos oscila entre el 0,5 y el 4%. Además, existen colutorios de clorhexidina con una concentración entre el 0,12 y el 0,2%, y también toallitas impregnadas de clorhexidina.
La clorhexidina alcohólica combina la rapidez en el inicio de acción del alcohol (inmediato) con el efecto residual de la clorhexidina.
Aplicaciones y modo de empleo- 1.
Lavado de manos (antiséptico y quirúrgico)3,5. Clorhexidina jabonosa (al 2 o al 4%). Se recomienda mojar las manos y los antebrazos, aplicar 5ml de esta solución, lavar durante un minuto y, posteriormente, enjuagar y secar.
- 2.
Higiene de pacientes prequirúrgicos o colonizados por gérmenes multirresistentes7,8. Clorhexidina jabonosa (4%).
- 3.
Higiene de pacientes críticos6. Clorhexidina jabonosa al 4% o toallitas con clorhexidina al 2%.
- 4.
Preparación campo quirúrgico (inserción catéter venoso central, procedimiento quirúrgico menor o mayor, con la excepción de cirugías del área otorrinolaringológica, oftalmológica o neurocirugía)6,7. Clorhexidina alcohólica o acuosa al 2%. Limpiar y secar la piel y, posteriormente, aplicar la clorhexidina. El área cubierta debe secarse de forma natural y se recomienda dejar la clorhexidina sobre la piel después de la intervención para proporcionar una actividad antimicrobiana continuada.
- 5.
Antiséptico para piel, erosiones, heridas superficiales y quemaduras leves. Clorhexidina acuosa al 0,5-1% o clorhexidina alcohólica al 1%. Limpiar y secar la piel antes de aplicar la clorhexidina. No aplicar en ojos, oídos, interior de la boca u otras mucosas.
- 6.
Lavado oral en pacientes en ventilación mecánica9. Este punto es controvertido y se desarrolla en profundidad en un capítulo específico de este monográfico.
Es incompatible con los derivados aniónicos (como los jabones), ya que es un catión y precipita a pH superior a 8 en presencia de aniones.
Debe evitarse el empleo con otros antisépticos (excepto con otros compuestos catiónicos, como pueden ser los amonios cuaternarios).
Los efectos secundarios más frecuentes son la irritación de la piel o la mucosa sobre la que se aplica. Puede producir reacciones de hipersensibilidad o fotosensibilidad.
No aplicar sobre el ojo ni el oído medio, tampoco sobre estructuras neurales. No debe emplearse para realizar técnicas como la punción lumbar por riesgo de irritación meníngea.
A pesar de que se consideró contraindicado en neonatos, actualmente se emplea en este grupo de población, sin observarse mayor riesgo de efectos adversos.
TriclosánEl triclosán (2,4,4′-tricloro-2′-hidroxi-difenil-éter) es una sustancia hidroxi-halogenada derivada de 2grupos fenoles conectados por varios puentes. Es una sustancia no iónica, incolora.
A bajas concentraciones, es bacteriostático, y a mayores concentraciones, bactericida.
Penetra en las células bacterianas alterando la membrana celular y la síntesis del ARN, de los ácidos grasos y de las proteínas.
El triclosán tiene un rápido inicio de acción y una gran afinidad por la piel, con un efecto residual de hasta 4 h. Apenas se afecta por la presencia de materia orgánica.
EspectroEficaz frente a bacterias grampositivas (incluyendo a Staphylococcus aureus [S. aureus] resistente a meticilina) y menos frente a bacterias gramnegativas (no activo frente a Pseudomonas aeruginosa [P. aeruginosa]). Activo también frente a micobacterias y levaduras; sin embargo, apenas es eficaz frente a hongos filamentosos4. La actividad frente a gramnegativos y levaduras aumenta al combinarse con ácido etilendiaminotetraacético.
Aplicaciones y modo de empleoSu principal aplicación es el lavado de manos, con formulaciones unidas a jabones, con una concentración entre el 0,2 y el 0,5%.
Precauciones y efectos secundariosNo causa irritación. Su efectividad puede verse afectada por el pH y los surfactantes base, emolientes y humectantes.
Actualmente se recomienda evitar los jabones de triclosán debido al riesgo de emergencia de resistencias y dudas acerca de su impacto ambiental3.
TensioactivosAniónicos o jabonesTienen escaso efecto germicida y la eliminación de los microorganismos se produce básicamente por arrastre.
Catiónicos o derivados del amonio cuaternarioSe trata de compuestos de amonio en los que el átomo de nitrógeno presenta 4valencias sustituidas por radicales alquil o heterocíclicos y una valencia sustituida por un radical sulfato o similar. Se presentan en forma de sales.
Son sustancias solubles en agua y en alcohol. Su acción se ve inhibida por las proteínas.
Actúan inactivando enzimas y desnaturalizando proteínas citoplasmáticas esenciales para el microorganismo. Su actividad es mayor en medio alcalino. Es activo en presencia de sangre.
EspectroTienen efecto bactericida para bacterias grampositivas y gramnegativas (mayor actividad frente a grampositivas). Su espectro incluye hongos y también virus lipofílicos. No actúan frente a micobacterias ni esporas4.
AplicacionesSe utilizan como antisépticos en higiene de manos en formulaciones de base alcohólica.
Precauciones y efectos secundariosPueden causar dermatitis de contacto.
Peróxido de hidrógenoEl peróxido de hidrógeno (H2O2) es un líquido incoloro y transparente. Conocido también como agua oxigenada, es un potente oxidante (produce OH– y radicales libre que atacan los componentes estructurales esenciales de los microorganismos), con un intervalo de acción muy breve, ya que es rápidamente degradado en oxígeno y agua. La generación de oxígeno en las heridas dificulta la germinación de esporas de anaerobios (como puede ser Clostridium tetani), esto, unido a un efecto mecánica de limpieza (debido a las burbujas que produce) hace que su principal aplicación sea en el desbridamiento de heridas. Su acción es bactericida inmediata y no tiene efecto residual. Prácticamente no se absorbe.
EspectroEs activo frente a bacterias (más frente a gramnegativos y especialmente frente a anaerobios), hongos y algunos virus. Presenta actividad teórica frente a esporas, pero solo a altas concentraciones (10-30%) y largo tiempo de exposición.
PresentacionesDisponemos de presentaciones con concentraciones muy variables. En función de la concentración, puede emplearse como antiséptico, desinfectante o esterilizante. En el ámbito sanitario, la utilizada habitualmente como antiséptico es la del 3%. Las soluciones concentradas de H2O2 (10 y 30%) se utilizan para preparar soluciones más diluidas y no deben aplicarse sin diluir.
Aplicaciones y modos de empleoLavado de úlceras y heridas.
Precauciones y efectos secundariosNo usar en cavidades cerradas pues existe riesgo de provocar lesiones tisulares o embolias gaseosos. No usar combinado con agentes reductores, yoduros u oxidantes fuertes. Debido a su corta duración de acción, no se recomienda su empleo como único antiséptico. En soluciones concentradas puede producir quemaduras irritantes en la piel o mucosas. Evitar el contacto con los ojos.
Derivados de metales pesadosSales de plataLos iones Ag+tienen un fuerte efecto antimicrobiano: se unen a las paredes bacterianas, provocando la rotura de la pared, se unen a las enzimas bacterianas e impiden que estas realicen su función, y se unen al ADN bacteriano, interfiriendo con la división y replicación celular.
El compuesto más empleado es la sulfadiazina argéntica.
EspectroLa sulfadiazina es bacteriostático (inhibe la síntesis ácido fólico) y, como hemos visto, el ion Ag+es bactericida. La sulfadiazina argéntica actúa frente a bacterias grampositivas y gramnegativas, particularmente frente a S. aureus, P. aeruginosa, Aerobacter aerogenes y Klebsiella pneumoniae, también frente a hongos como Candida spp.
PresentacionesLa más habitual es la crema al 1%.
Aplicaciones y modos de empleoSu aplicación fundamental es la prevención y tratamiento de infecciones en quemaduras de 2.° y 3.er grado. Primero se lava y limpia la herida, posteriormente se aplica, con una espátula estéril o con la mano cubierta con un guante estéril, una capa de 3mm de espesor sobre la superficie lesionada, cubriéndola con un vendaje.
La adición de nitrato de cerio potencia la actividad antimicrobiana y provoca la rápida formación de la escara, manteniendo la herida cubierta, protegida y libre de gérmenes, reduciendo el riesgo de infección. Además, no inhibe la epitelización espontánea.
Precauciones y efectos secundariosLos compuestos de sulfadiazina argéntica y nitrato de cerio presentan riesgo de insuficiencia renal y hepática, así como de lesiones del parénquima hepático. Debemos evitar su aplicación en lesiones de gran superficie o abiertas, especialmente úlceras. Además, existe riesgo de reacciones cutáneas, como el síndrome de Steven Johnson o la necrólisis epidérmica tóxica.
Existe riesgo de decoloración cutánea con la luz solar.
MercurialesSon compuestos derivados del mercurio y se han utilizado ampliamente durante años, pero debe tenerse en cuenta que los derivados mercuriales inorgánicos son sumamente tóxicos produciendo reacciones de hipersensibilidad y los derivados orgánicos tienen una débil actividad bacteriostática y fungostática, y son inactivos frente a virus, micobacterias y esporas. Si se aplican en superficies extensas de la piel y se absorben, pueden producir problemas a nivel renal. Otro inconveniente es que se inactivan en presencia de materia orgánica. Han sido superados por otros productos para su utilización como antisépticos.
ConclusionesLos antisépticos desempeñan papel importante en la prevención de la infección asociada a los cuidados sanitarios. Es necesario conocer sus características diferenciales (especialmente espectro, latencia y efecto residual) para emplear el más adecuado, y en el modo más adecuado, en cada situación.
Conflicto de interesesEl Dr. Vidal Cortés declara haber recibido honorarios de Gilead, soporte no financiero de Astellas y honorarios y soporte no financiero de MSD y de Pfizer, en todos los casos por colaboraciones no relacionadas con el presente trabajo.
La Dra. del Río Carbajo declara haber recibido soporte no financiero de Pfizer, MSD, COOK y Aspen, y haber recibido honorarios y soporte no financiero de Astellas y de Fresenius Kabi, en todos los casos por colaboraciones no relacionadas con el presente trabajo.
Nota al suplementoEste artículo forma parte del suplemento «Antisepsia en el paciente crítico», que cuenta con el patrocinio de Becton Dickinson.