La disección de carótida (CAD) es una causa espontánea de ictus isquémico en adultos jóvenes, de fisiopatología no bien conocida1. La CAD de origen traumático, sin embargo, es una entidad poco frecuente, que suele aparecer tras traumatismos de alta energía y que puede estar infradiagnosticada debido a diferentes factores: 1) presencia de lesiones intracraneales que justifiquen la clínica neurológica del paciente, y 2) coexistencia de otras lesiones traumáticas que comprometan la vida del paciente. En estos casos, y cuando el traumatismo craneocervical es de baja energía, se requiere una alta sospecha clínica para establecer el diagnóstico precozmente2. Los síntomas más frecuentes de la CAD son signos neurológicos focales. Una vez establecida la sospecha clínica, debe establecerse el diagnóstico definitivo y la extensión de las lesiones3. Toda vez que la CAD traumática es una entidad poco frecuente o infradiagnosticada, las opciones terapéuticas están basadas en los conocimientos sobre el manejo de la CAD espontánea, en la que la terapia anticoagulante y antiplaquetaria son de elección4; sin embargo, estos fármacos están frecuentemente contraindicados en pacientes traumáticos. Por tanto, el manejo adecuado de pacientes traumáticos en los que se objetiva una CAD es desconocido.
Presentamos el caso de un varón de 37 años, sin antecedentes médicos de interés, que acude al Servicio de Urgencias tras un trauma craneocervical de baja energía tras accidente de tráfico. El paciente refería hiperextensión cervical tras colisión frontal, sin traumatismo craneal; recordaba lo sucedido y tan solo refería cervicalgia desde entonces. Negaba pérdida de conciencia o vómitos. A su llegada al Servicio de Urgencias se encontraba estable hemodinámicamente, consciente y con un Glasgow Coma Score de 15/15. No presentaba estigmas de traumatismo craneal ni signos o síntomas neurológicos focales. Unos minutos después desarrolló de forma súbita hemiplejía izquierda; se realizó de forma urgente una tomografía computarizada craneocervical sin contraste, sin observarse lesiones. Se reevaluó clínicamente al paciente, objetivándose: Glasgow Coma Score 15/15, tensión arterial 135/85mmHg, saturación de oxígeno 99% sin soporte ventilatorio, desviación oculocefálica derecha, hemianopsia izquierda, hemiplejía izquierda, hemihipoestesia izquierda, reflejo cutaneoplantar extensor izquierdo y clonus inagotable aquíleo izquierdo. La puntuación en la National Institute of Health Stroke Scale era de 16. En ese momento se estableció la sospecha clínica de CAD traumática y se procedió a realizar una angiografía cerebral.
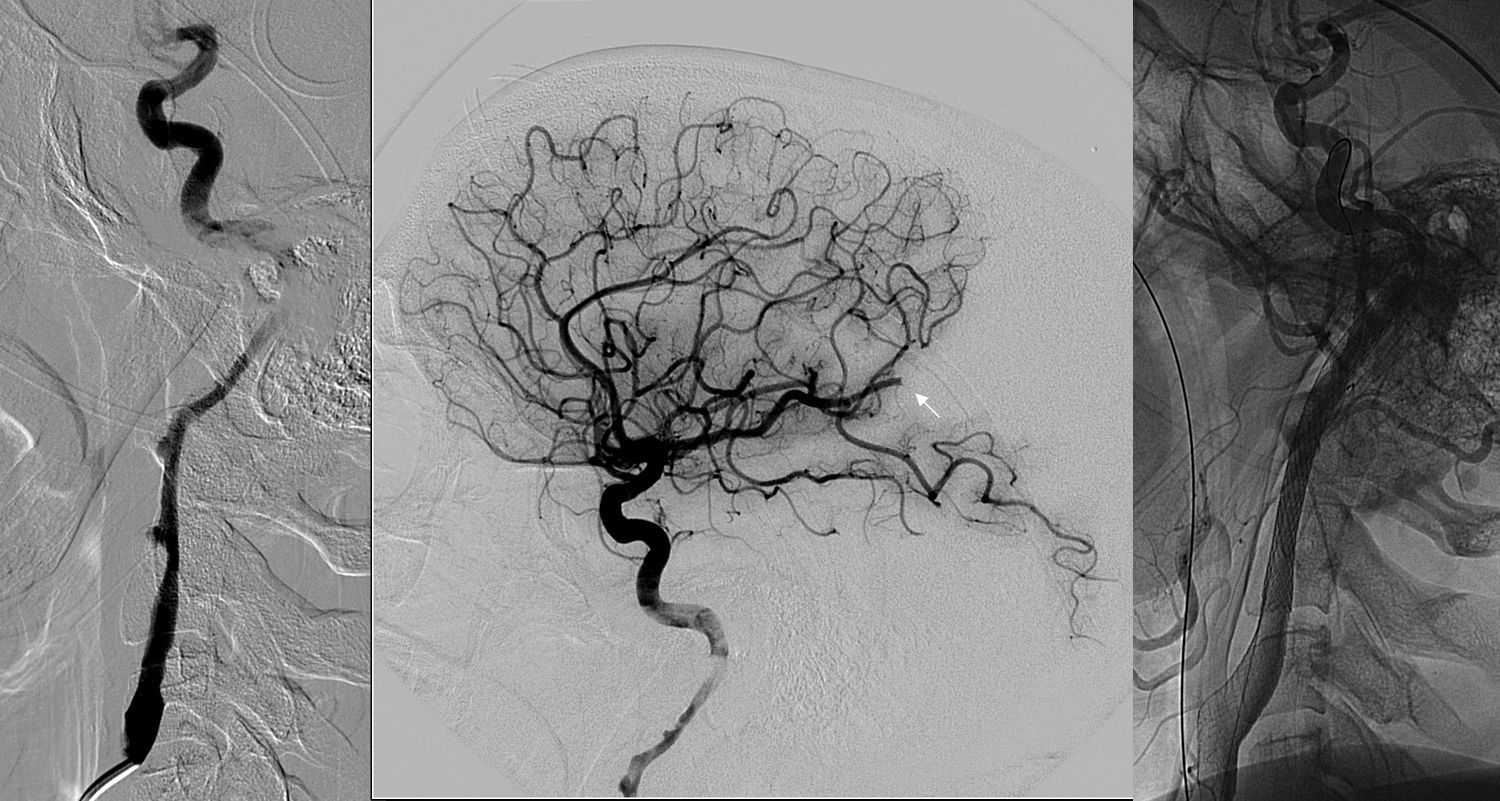
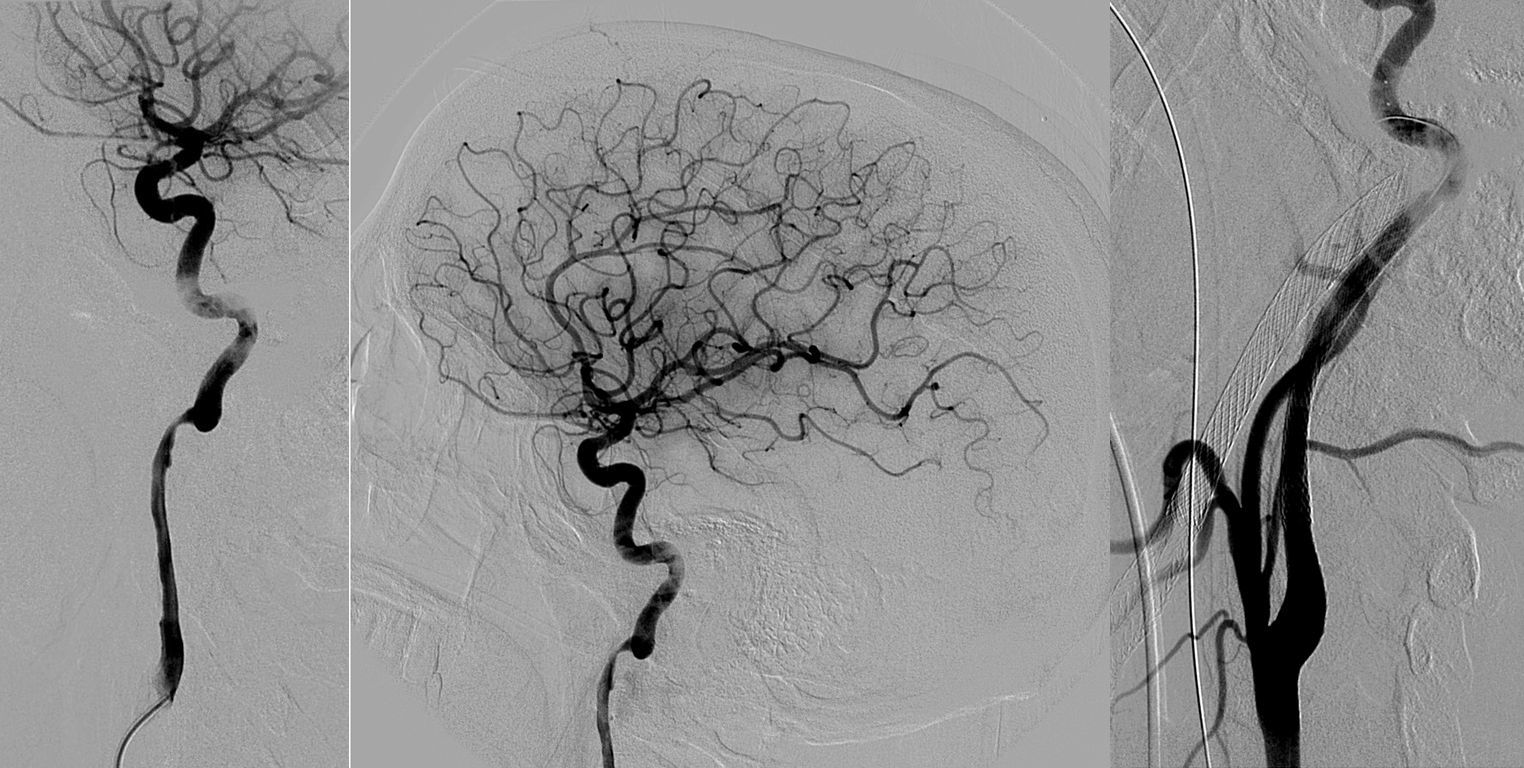
La angiografía mostró una CAD bilateral extracraneal con seudooclusión de la arteria carótida interna (ICA) izquierda y embolismos distales a los segmentos M4-5 de la arteria cerebral media derecha y el segmento A3 de la arteria cerebral anterior derecha (figs. 1 a y b y 2 a y b). Se administró un bolo intravenoso de 3.000IU de heparina, una vez que otras potenciales lesiones hemorrágicas habían sido descartadas. Posteriormente se inició trombólisis intraarterial con una dosis total de 6mg de rtPA, para tratar los embolismos distales. Sin embargo, la ICA derecha se ocluyó a los pocos minutos. Se implantó un stent A 6/30 Solitaire® AB (eV3, Irvine, CA, EE. UU.) en el segmento distal cervical e intrapetroso de la ICA, mientras que en el segmento cervical de la ICA se implantaron un 9/40 Wallstent® (Boston Scientific/Target Therapeutics, Fremont, CA, EE. UU.) y un 7/10/40 Acculink® Carotid (Guidant, Santa Clara, CA, EE. UU.). Se realizó posdilatación con un catéter balón de 5mm. Finalmente, la disección de la ICA izquierda fue tratada con un 7/40 Wallstent® y un 7/10/40 Acculink® Carotid (fig. 1b); se administró una dosis de carga de 450mg de clopidogrel y 300mg de ácido acetilsalicílico. La angiografía final mostraba ICA bilateral permeable con embolismos distales persistentes (TICI 2b; figs. 1c y 2c).
Disección de la arteria carótida derecha. La angiografía muestra CAD extracraneal en el segmento cervical (a, proyección extracraneal, y b, proyección intracraneal), y un embolismo distal a la arteria cerebral media (flecha). Posterior al procedimiento, se muestra recanalización de la CAD (c).
La evolución clínica del paciente fue favorable de forma progresiva, recuperando la movilidad del hemicuerpo izquierdo. A los 3 meses del evento traumático, el paciente presentaba una puntuación en la National Institute of Health Stroke Scale de 1, era completamente independiente y tan solo presentaba como secuelas una ligera espasticidad en el miembro inferior izquierdo y clonus aquíleo izquierdo inagotable. La puntuación en la m-Rankin Scale era de 2.
El caso aquí descrito es interesante debido a varios aspectos. Inicialmente, por la severidad de las lesiones vasculares tras un traumatismo de baja energía, si lo comparamos con la experiencia comunicada por un centro especializado, en el que se documentaron 23 casos en 7 años y tan solo uno de ellos presentaba una CAD bilateral tras un traumatismo de alta energía, en el que se asociaban muchas otras lesiones traumáticas2. Algunos autores han indicado la idoneidad de realizar de forma rutinaria una angio-tomografía computarizada en pacientes con traumatismo craneocervical para evitar que sea infradiagnosticada esta entidad; sin embargo, consideramos que se trata de un caso excepcional y que esta práctica rutinaria no sería coste-efectiva. En segundo lugar, llama la atención la excelente respuesta clínica del paciente tras el tratamiento endovascular, cuando el manejo adecuado de esta afección no está bien definido. El caso aquí descrito va a favor del tratamiento endovascular como primera opción terapéutica en casos de CAD traumática, ya que la respuesta clínica y el resultado endovascular han sido excelentes, y debido a que la opción de tratamiento anticoagulante puede estar contraindicada en muchos casos de pacientes traumáticos.