No existe justificación para el uso de albúmina en el enfermo crítico, aunque su posible efecto adverso sobre la mortalidad no ha sido apropiadamente evaluado.
Artículo: Wilkes MM, Navickis RJ. Patient survival after human albumin administration. A meta-analysis of randomised controlled trials. Ann Intern Med 2001;135:149-64.
Antecedentes:la albúmina se ha administrado frecuentemente en enfermos con diferentes propósitos, como corrección de la hipovolemia y de la disminución de la presión coloidosmótica.
En 1998 se realizó una revisión sistemática sobre la relación entre la administración de albúmina y la mortalidad1. La conclusión fue: "No existen pruebas de que la administración de albúmina reduzca la mortalidad en los enfermos críticos con hipovolemia o hipoalbuminemia, ni en los enfermos quemados, y existe sospecha de que pueda incrementar la mortalidad. Los datos sugieren que el uso de albúmina en los enfermos críticos debe revisarse con urgencia y, mientras tanto, sólo debe administrarse en el contexto de ensayos clínicos rigurosos."
Esta revisión sistemática ha recibido numerosas críticas.
Objetivo:contrastar la hipótesis de que la administración de albúmina no se asocia a un aumento de la mortalidad.
Tipo de estudio:revisión sistemática con metaanálisis.
Intervenciones específicas incluidas en la revisión: administración de albúmina humana purificada.
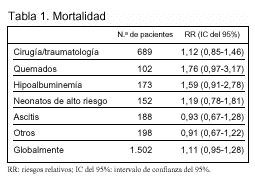
Tipo de pacientes incluidos en la revisión: no se aplica ninguna restricción por tipo de paciente, críticos o no críticos, ni indicación para la administración de albúmina. Fueron incluidos 1.502 pacientes en el metaanálisis. La distribución por enfermedad principal se refleja en la tabla 1.
Desenlace principal:mortalidad.
Tipo de estudios incluidos en la revisión:
Criterios de inclusión:ensayos clínicos aleatorizados, que comparen la administración de albúmina frente a cristaloides y que aporten información sobre la mortalidad.
Criterios de exclusión:uso en el grupo control de coloides sintéticos, derivados sanguíneos o fracción proteica plasmática.
Se admitió la administración de coloides o derivados sanguíneos, si fueron utilizados de forma similar en ambos grupos: experimental y control.
Fuentes consultadas, términos de la búsqueda e idioma:
Fuentes:1. MEDLINE. 2. EMBASE. 3. Registro Cochrane de Ensayos Clínicos Controlados. 4. Cochrane Medical Editor Trials Amnesty. 5. Internet: conferencias, resúmenes, recopilaciones bibliográficas y artículos en revistas a texto completo. Mediante los buscadores de Altavista, Northern Light, HotBot y Excite. 6. Revisión manual del Journal of American Medical Association, New England Journal of Medicine, Lancet y British Medical Journal, desde enero de 1990 a noviembre de 2000. 7. Directores médicos de las empresas suministradoras de albúmina. 8. Autores de los ensayos clínicos de asignación aleatoria relacionados con la albúmina. 9. Lista de referencias de metaanálisis previos (incluidos los de la Base Cochrane de Revisiones Sistemáticas), artículos de revisión y comunicaciones de estudios aleatorizados o de otro tipo, relacionados con la albúmina.
Términos de búsqueda: no consta.
Idioma:no se hicieron restricciones por idioma.
¿Cómo se seleccionaron los artículos primarios?:
1. De forma independiente por ambos autores.
2. Para detectar la publicación repetida de resultados se examinó la siguiente información: autores, períodos de inclusión de pacientes, protocolos de tratamiento y datos demográficos de los pacientes.
3. No se enmascaró la fuente ni los autores del artículo.
Criterios usados para estimar la calidad de los estudios primarios incluidos:
1. El método de asignación aleatoria se clasificó como "adecuado", "inadecuado" o "incierto" según criterios publicados anteriormente.
2. Enmascaramiento.
3. Cruce de pacientes de un grupo de tratamiento a otro.
4. Consideración de la mortalidad como variable de desenlace preestablecida.
Estos criterios fueron utilizados para hacer subanálisis posteriores.
¿Cómo se extrajeron los datos?
De forma independiente por ambos autores.
La mortalidad se evaluó según la intención de tratar.
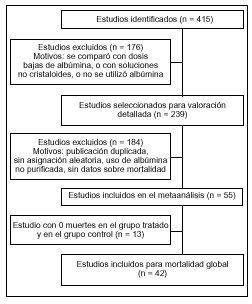
Estudios incluidos(fig. 1)
fig. 1
Resultados principales(tabla 1)
Información sobre costes:no consta.
Financiación del estudio:beca de la Plasma Protein Therapeutics Association y de la American Red Cross.
Conclusiones de los autores:en conjunto, no se ha detectado ningún efecto de la albúmina sobre la mortalidad: por tanto, de existir debe ser limitado. Estos hallazgos sugieren que la administración de albúmina es segura. La influencia de la calidad metodológica de los estudios sobre la estimación del riesgo relativo de muerte sugiere que es necesario realizar nuevos ensayos clínicos bien diseñados.
Conclusiones de los revisores: los hallazgos de esta revisión sistemática no difieren sustancialmente de los hallazgos de la revisión sistemática previamente publicada1. Sin embargo, las conclusiones sobre la seguridad de la administración de albúmina son completamente diferentes, aunque ambas coinciden en que se deben realizar ensayos clínicos que mejoren el conocimiento sobre la relación entre la administración de albúmina y la mortalidad. En la revisión sistemática anteriormente publicada1 el riesgo relativo de mortalidad cuando se administró albúmina para corregir la hipovolemia fue de 1,46 (IC del 95%, 0,9-2,22); para corregir la hipoalbuminemia de 1,69 (1,07-2,67); en los pacientes quemados de 2, 40 (1,11-5,19). Globalmente, el riesgo relativo fue de 1,68 (1,26-2,23). Los hallazgos de la revisión sistemática actual demuestran un valor del riesgo relativo similar para los grupos de pacientes similares, aunque no alcance significación estadística. No obstante, el mejor estimador del efecto, que es el valor puntual (cirugía y trauma, 1,12; quemados, 1,76; hipoalbuminemia, 1,59) sugiere que la administración de albúmina es potencialmente peligrosa, aunque ese efecto sea impreciso (no alcanza significación estadística). Por tanto, considerando ambas revisiones sistemáticas, no existe justificación para el uso de albúmina en los enfermos críticos. Actualmente está realizándose un ensayo clínico promovido por la Australian and New Zeland Intensive Care Society sobre este tema.
Glosario:
R (riesgo relativo): es el cociente entre el riesgo de que ocurra un suceso en el grupo tratado dividido por el riesgo de que ocurra el suceso en el grupo control (habitualmente placebo).
RRR (reducción relativa del riesgo): es la reducción proporcional en el riesgo de que ocurra un hecho adverso (p. ej., muerte) expresada en porcentaje. Se calcula (1 - RR) * 100%.
RRA (reducción absoluta del riesgo): es la diferencia entre el riesgo de que ocurra un hecho adverso en el grupo control menos el riesgo en el grupo tratado expresada en porcentaje. Se calcula (Rc Rt) * 100.
NNT (número necesario para tratar): es el número de pacientes que hay que tratar para prevenir un efecto adverso. Se calcula 100/RRA.
NNP (número necesario para prejudicar): es el número de pacientes que hay que tratar para provocar un efecto adverso.