El tratamiento con lisofilina no aumenta la supervivencia en pacientes con daño pulmonar agudo o con síndrome de distrés respiratorio agudo.
Artículo: The ARDS Clinical Trial Network. Randomized, placebo-controlled trial of lisofylline for early treatment of acute lung injury and acute respiratory distress syndrome. Crit Care Med 2002;30:1-6.
Antecedentes: el daño pulmonar agudo (DPA) y el síndrome de distrés respiratorio agudo (SDRA) se caracterizan por una respuesta inflamatoria "excesiva", con lesiones inducidas por un aumento de la peroxidación de las membranas celulares y una disminución de los mecanismos de defensa antioxidantes.
La lisofilina es una metilxantina que disminuye los ácidos grasos libres oxidados circulantes, inhibe la señal intracelular proinflamatoria y disminuye la liberación de citocinas proinflamatorias TNF-α, IL-1 beta, IL-6). En modelos experimentales, la lisofilina disminuye la gravedad de la lesión pulmonar inducida por hiperoxia o por infusión de bacterias.
Objetivo: determinar si la administración de lisofilina disminuye la mortalidad en enfermos con DPA o SDRA.
Diseño: ensayo clínico con asignación aleatoria.
Lugar: Unidades de Cuidados Intensivos de 21 hospitales que constituyen el ARDS Clinical Trials Network coordinado por National Heart, Lung, and Blood Institute/National Institutes of Health.
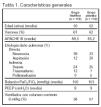
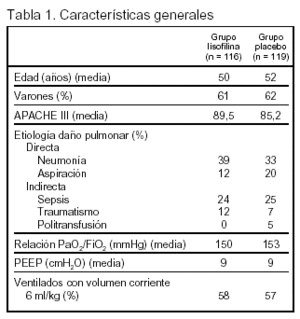
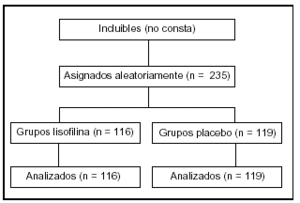
Pacientes: (tabla 1, figura 1).
Figura 1.
Criterios de inclusión: pacientes ingresados en una unidad de cuidados intensivos, que precisaron ventilación mecánica por vía endotraqueal, con relación PaO2/FiO2 < 300 mmHg y con infiltrado radiológico bilateral compatible con edema agudo de pulmón, sin evidencia clínica de aumento de la presión de la aurícula izquierda o con presión cuña de la arteria pulmonar < 18 mmHg, y con menos de 36 h desde que cumplían estos criterios hasta la inclusión en el estudio.
Criterios de exclusión: 1. Edad < 18 años. 2. Alergia a metilxantinas. 3. Participación en otro ensayo clínico en los 30 días previos. 4. Embarazo. 5. Hipertensión intracraneal. 6. Situación neurológica que impidiera la desconexión de la ventilación mecánica. 7. Enfermedad de células falciformes.8. Enfermedad pulmonar crónica avanzada.9. Hepatopatía crónica (Puntuación de Child-Pugh > 10). 10. Quemaduras ≥ 30% de la superficie total corporal. 11. Tumores u otra enfermedad irreversible con una mortalidad estimada a los 6 meses > 50%. 12. Trasplante de médula ósea. 13. Trasplante de pulmón. 14. Enfermos no subsidiarios de soporte agresivo.
Intervenciones que se comparan:
Grupo tratamiento: administración intravenosa de 3 mg/kg (máximo 300 mg) de lisofilina cada 6 h durante 20 días o hasta que el enfermo se mantuviera durante 48 h sin soporte ventilatorio.
Se consideró ausencia de soporte ventilatorio: extubación, respiración con tubo en T, respiración a través de traqueostomía, CPAP ≤ 5 cmH2O sin presión de soporte.
Grupo control: placebo.
Todos los enfermos estaban incluidos en el ensayo clínico sobre la comparación de la eficacia de la ventilación mecánica con volúmenes corrientes bajos (6 ml/kg) o altos (12 ml/kg) en los enfermos con SDRA1.
Si los enfermos habían recibido teofilina, la primera dosis del medicamento estudiado o del placebo se administró cuando los valores de teofilina fueron < 10 μmol/l.
Asignación aleatoria: sí, oculta.
Enmascaramiento: sí.
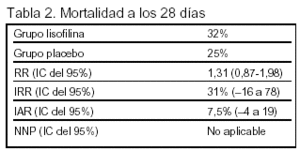
Desenlaces principales: mortalidad a los 28 días.
Análisis por intención de tratar: sí.
El estudio fue interrumpido por futilidad antes de alcanzar el tamaño muestral predeterminado porque en el primer análisis intermedio (tras reclutar a 200 pacientes), no se obtuvo una reducción de la mortalidad en el grupo de lisofilina ≥ 3%.
Resultados principales (tablas 2 y 3):
no se observaron diferencias en los valores de ácidos grasos libres circulantes, aunque en estudios previos se había comunicado que la lisofilina disminuye los valores de esos ácidos.
La administración de lisofilina indujo taquicardia como único efecto adverso (grupo placebo, 100 lat/min; grupo lisofilina, 110 lat/min).
Información sobre costes: no consta.
Financiación del estudio: financiado, en parte, por National Institutes of Health/National Heart, Lung, and Blood Institute ARDS Contract.
Conclusiones de los autores: no hay evidencia de que la lisofilina tenga algún efecto beneficioso en el tratamiento del daño pulmonar agudo o síndrome de distrés respiratorio agudo.
Conclusiones de los revisores: las conclusiones de los autores están basadas en los resultados expuestos. Los autores discuten posibles explicaciones fisiopatológicas que podrían explicar las diferencias entre los resultados de este ensayo clínico y las referidas en otros estudios clínicos y experimentales.
Glosario:
RR (riesgo relativo): es el cociente entre el riesgo de que ocurra un suceso en el grupo tratado dividido por el riesgo de que ocurra el suceso en el grupo control, habitualmente placebo. Se calcula: RT / RC.
RRR (reducción relativa del riesgo): es la reducción proporcional en el riesgo de que ocurra un hecho adver so (p. ej., muerte) expresada en porcentaje. Se calcula: (1RR) x 100.
RAR (reducción absoluta del riesgo): es la diferencia en el riesgo de que ocurra un hecho adverso en el grupo control menos el riesgo de que ocurra en el grupo tratado, expresada en porcentaje. Se calcula: (RC RT) x 100.
NNT (número necesario que hay que tratar): es el número de pacientes que hay que tratar para prevenir un efecto adverso. Se calcula: 100 / RAR.
IRR (incremento relativo del riesgo): es el incremento proporcional en el riesgo de que ocurra un hecho adverso (p. ej., muerte) expresada en porcentaje. Se calcula: (RR 1) x 100.
IAR (incremento absoluto del riesgo): es la diferencia en el riesgo de que ocurra un hecho adverso en el grupo tratado menos el riesgo de que ocurra en el grupo control, expresada en porcentaje. Se calcula: (RTRC) x 100.
NNP (número necesario para perjudicar): es el número de pacientes que hay que tratar para provocar un efecto adverso. Se calcula: 100 / IAR.