En los pacientes en ventilación mecánica la descontaminación orofaríngea con clorhexidina reduce la colonización endotraqueal.
In mechanically ventilated patients topical oral decontamination with chlorhexidine reduces endotraqueal colonization.
Artículo: Koeman M, van der Ven AJAM, Hak E,
Joore CA, Kaasjager K, de Smet AGA, et al. Oral decontamination with chlorhexidine reduces the incidence of ventilator-associated pneumonia. Am J Respir Crit Care Med. 2006;173:1348-55.
Antecedentes: entre el 80% y 95% de las infecciones que presentan los pacientes críticos están producidas por microorganismos que colonizan la orofaringe y el intestino de los pacientes antes de causar la infección. La descontaminación digestiva selectiva (DDS) es una estrategia para la profilaxis de la infección cuyo fin es erradicar y prevenir la colonización de la orofaringe, estómago e intestino por microorganismos potencialmente patógenos, mediante la administración de antimicrobianos tópicos no absorbibles en la orofaringe y el tubo digestivo junto con un antibiótico de amplio espectro por vía parenteral los primeros 4 días. Un metaanálisis que analizó 36 ensayos clínicos con asignación aleatoria y 6.922 pacientes demostró que la DDS se asocia con una reducción relativa de la mortalidad del 22% (NNT = 21) y de la infección respiratoria del 65% (NNT = 5)1. Sin embargo, su uso no se ha generalizado principalmente debido al temor al desarrollo de resistencia de los microorganismos a los antimicrobianos utilizados. Por ello, una alternativa atractiva para la descontaminación orofaríngea es el empleo de clorhexidina, un antiséptico con amplia actividad frente a microorganismos grampositivos, incluidos algunos resistentes como Staphylococcus aureus resistente a meticilina y enterococo resistente a vancomicina, pero con una actividad no tan óptima frente a gramnegativos.
Tres ensayos clínicos2-4 con asignación aleatoria realizados en 1.868 pacientes de cirugía cardíaca que compararon la descontaminación orofaríngea periquirúrgica con solución de clorhexidina frente a placebo, mostraron una reducción relativa de la incidencia de infección respiratoria del 44% (IC 95%: 41% a 77%) con el empleo de clorhexidina.
El efecto de la descontaminación con clorhexidina sobre la incidencia de neumonía en enfermos de UCI ventilados mecánicamente ha sido evaluado en 2 ensayos clínicos5,6 la aplicación orofaríngea de clorhexidina en esta población no se asoció a una reducción de la incidencia de neumonía [RR: 1,10 (IC 95%: 0,77 a 1,58)].
Objetivo: estimar el efecto de la descontaminación orofaríngea con clorhexidina y con una combinación de clorhexidina y colistina sobre la incidencia de neumonía asociada al ventilador en pacientes con ventilación mecánica.
Diseño: ensayo clínico con asignación aleatoria.
Lugar: siete UCI (cinco polivalentes y dos quirúrgicas) pertenecientes a 5 hospitales en Holanda.
Período de estudio: febrero de 2001 a marzo de 2003.
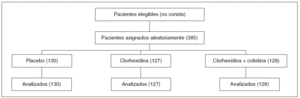
Pacientes (tabla 1):
Criterios de inclusión: pacientes > 18 años que necesitan ventilación mecánica durante al menos 48 horas y son incluidos en el estudio en las siguientes 24 horas tras la intubación e inicio de la ventilación mecánica.
Criterios de exclusión:1. Inmunodepresión (leucopenia < 3.000/mm3; dosis acumulada de corticoides > 750 mg; VIH); 2. Embarazo; 3. La condición física no permite la aplicación oral de la medicación de estudio.
Intervenciones que se comparan:
Grupo placebo: cada seis horas se aplicó en ambos lados de la cavidad bucal 0,5 gramos de una pasta que contenía vaselina.
Grupo clorhexidina: cada seis horas se aplicó en ambos lados de la cavidad bucal 0,5 gramos de una pasta que contenía clorhexidina al 2% en vaselina.
Grupo clorhexidina y colistina: cada seis horas se aplicó en ambos lados de la cavidad bucal 0,5 gramos de una pasta que contenía clorhexidina al 2% y colistina al 2% en vaselina.
Asignación aleatoria: sí, oculta. Estratificada por hospital.
Enmascaramiento: sí.
Desenlaces principales: desarrollo de neumonía asociada al respirador.
El diagnóstico de neumonía se basó en el criterio del médico que atendía al paciente. Tres intensivistas evaluaron a posteriori de manera ciega todos los pacientes para valorar si reunían, o no, los criterios diagnósticos de neumonía: infiltrado alveolar nuevo, persistente o en progresión junto con al menos tres de los siguientes: 1. temperatura rectal > 38 ºC o < 35,5 ºC; 2. recuento leucocitario > 10.000/mm3 y/o desviación izquierda y/o leucopenia < 3.000/mm3; 3. aspirado traqueal de aspecto purulento; 4. cultivo semicuantitativo de aspirado traqueal positivo (≥ 105 ufc/ml) transcurridas 48 horas de ventilación mecánica.
Análisis por intención de tratar: sí.
Resultados principales (tabla 2):
No hubo diferencias en los tres grupos estudiados para la mortalidad en la UCI, la duración de la ventilación mecánica, ni la duración de la estancia en UCI.
Información sobre costes: el coste de la intervención (tiempo de enfermería, medicación y guantes) sería de menos de 100 $ EE. UU. por paciente.
Financiación del estudio: financiado por ZONMw, la organización holandesa para la Investigación en Salud y Desarrollo.
Conflicto de intereses: ninguno.
Conclusiones de los autores: la descontaminación oral con clorhexidina o clorhexidina y colistina reduce la incidencia de neumonía asociada a la ventilación mecánica.
Conclusiones de los revisores: las conclusiones de los autores deben ser valoradas con precaución. Conviene resaltar algunos puntos que limitan la validez de las conclusiones de los autores. En primer lugar el tamaño muestral es posiblemente insuficiente para demostrar una reducción significativa en la incidencia de neumonía. La significación estadística (p < 0,05) es alcanzada únicamente con algunos tests estadísticos, pero no con otros que resultan más habituales. Posiblemente ese tamaño muestral insuficiente es responsable de algunas diferencias que no se explican por el tipo de intervención realizada. Así, por ejemplo, la mayor reducción se observa en las neumonías de comienzo precoz en el grupo tratado únicamente con clorhexidina (Grupo placebo, 13; Grupo clorhexidina, 3). Queda sin explicar por qué esa reducción tan importante no se produce en el grupo tratado con clorhexidina y colistina (9 neumonías precoces). Esta inconsistencia se agrava al observar que durante los primeros 4 días no existe diferencia en la frecuencia de colonización traqueal entre los 3 grupos estudiados. Otras limitaciones han sido expuestas en el editorial7 que acompaña el artículo. También conviene tener en cuenta que algunos autores de este ensayo ya demostraron previamente que la administración orofaríngea de gentamicina, colistina y vancomicina disminuye la colonización orofaríngea y la incidencia de neumonías asociadas a la ventilación mecánica (de 25% a 10%), sin efectos adversos8. Posiblemente deban plantearse limitaciones éticas para realizar ensayos clínicos, como el comentado, en los que se comparen nuevos productos frente a placebo. Es razonable exigir que los nuevos productos sean comparados con alternativas que ya han demostrado su eficacia. De ese modo el grupo control no sería «penalizado» con el placebo.