En los enfermos críticos la "optimización" hemodinámica no modifica la mortalidad cuando existe disfunción de órganos, aunque puede ser beneficiosa en pacientes que no presentan fallo de órganos y tienen una mortalidad esperada > 20%.
Artículo: Kern JW, Shoemaker WC. Meta-analysis of hemodynamic optimization in high risk patients. Crit Care Med 2002;30:1686-92.
Antecedentes: la supervivencia de los enfermos con respuesta inflamatoria sistémica se asocia directamente a unos valores supranormales de transporte de oxígeno e índice cardíaco. Algunos estudios realizados a finales de los años ochenta mostraron un beneficio sobre la mortalidad de estos enfermos cuando se planteaban como objetivos terapéuticos valores de índice cardíaco > 4,5 l/min/m2 o transporte de O2 > 600 ml/min/m2 ("optimización"). Sin embargo, los resultados de los estudios con similares objetivos hemodinámicos muestran resultados heterogéneos1, al igual que algunos metaanálisis realizados con metodologías diferentes2. Entre las fuentes de heterogeneidad se han señalado: la presencia o no de algún fracaso de órganos antes de la inclusión en los ensayos clínicos y la diferente gravedad de los enfermos estudiados.
Objetivo del autor: evaluar el efecto sobre la mortalidad de la "optimización" hemodinámica en diferentes subgrupos de enfermos.
Tipo de estudio: revisión sistemática con metaanálisis.
Tipo de pacientes incluidos en la revisión: pacientes sometidos a cirugía programada de alto riesgo o con trauma grave o sepsis.
Desenlaces principales: mortalidad.
Tipo de estudios incluidos en la revisión:
Criterios de inclusión: 1. Ensayos clínicos con asignación aleatoria. 2. Objetivos terapéuticos para la resucitación y posterior mantenimiento: valores hemodinámicos normales o supranormales (índice cardíaco > 4,5 l/min/m2, presión de oclusión de la arteria pulmonar < 18 mmHg e índice de transporte de oxígeno > 600 ml/min/m2 o consumo de oxígeno > 170 ml/min/m2). 3. Intervención inicial: aporte de volumen y, en caso de no obtenerse los objetivos hemodinámicos, fármacos vasoactivos.
Criterios de exclusión: no se indica ninguno específico.
Estrategia de búsqueda:
Fuentes: MEDLINE.
Términos de búsqueda: se especifican algunas palabras clave utilizadas en la búsqueda.
Idioma: inglés.
¿Cómo se seleccionaron los artículos primarios?: el único criterio que se utilizó para la selección de los estudios fue que la aleatorización se realizara por tabla de números aleatorios o por secuencia generada por ordenador.
No consta si se seleccionaron de modo independiente por más de un investigador.
Criterios usados para estimar la calidad de los estudios primarios incluidos: se refieren, pero sólo con fines descriptivos. No se realiza la estimación de los efectos según la calidad de los artículos primarios seleccionados.
¿Cómo se extrajeron los datos?: no consta si se extrajeron de modo independiente por más de un investigador.
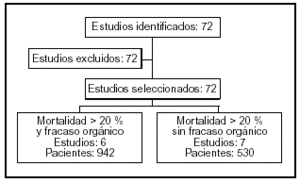
Estudios incluidos: figura 1.
Figura 1.
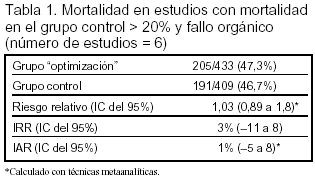
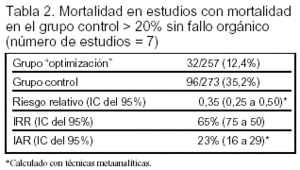
Resultados principales (tablas 1 y 2):
no se observó ningún efecto en el subgrupo de enfermos con mortalidad del grupo control < 15%.
Los resultados de los efectos sobre el subgrupo de enfermos con mortalidad del grupo control > 20% se expresan en las tablas 1 y 2.
Información sobre costes: no consta.
Financiación del estudio: beca de los Institutos Nacionales de la Salud de EE.UU.
Conclusiones de los autores: la optimización hemodinámica reduce la mortalidad cuando la intervención se realiza en enfermos con mortalidad esperada > 20%, antes del desarrollo de fracaso de órganos.
Conclusiones de los revisores: las conclusiones de los autores deben ser valoradas con precaución. La metodología usada en este metaanálisis presenta limitaciones. Entre las más significativas están la falta de independencia y enmascaramiento en la selección de los artículos, así como en la extracción de la información. Además, no se realiza una estimación de los resultados dependiendo de la calidad de los artículos. Por otro lado, el análisis por subgrupos está sólo parcialmente explicado en el texto y, por tanto, se desconoce si estaban predefinidos o se eligieron en un análisis posterior. Por tanto, la "optimización" del tratamiento de los enfermos críticos basada en la obtención de valores hemodinámicos supranormales no ha mostrado consistentemente su eficacia en la reducción de la mortalidad. En cualquier caso, quedaría posiblemente limitada a enfermos sin fracaso orgánico y con mortalidad prevista elevada, condiciones sólo encontradas en estadios iniciales de la sepsis o en enfermos que se van a someter a intervención quirúrgica de muy alto riesgo.