En los enfermos sin enfermedad pulmonar obstructiva crónica (EPOC) que desarrollan insuficiencia respiratoria en las 48 h siguientes a su extubación, la adición de ventilación no invasiva (VNI) al tratamiento médico estándar no reduce la necesidad de reintubación.
Artículo: Keenan SP, Powers C, McCormack DG, Block G. Noninvasive positive-pressure ventilation for postextubation respiratory distress. A randomized controlled trial. JAMA 2002;287:3238-44.
Antecedentes: la VNI disminuye la necesidad de intubación en enfermos con EPOC agudizada.
El efecto sobre la necesidad de reintubación en los enfermos recientemente extubados ha sido menos estudiado.
Dos ensayos clínicos con asignación aleatoria1,2 han demostrado que, en los enfermos con EPOC agudizada que no superaron una prueba de weaning (tubo en T) y que, a pesar de ello, fueron extubados, el uso de VNI tras la extubación forzada disminuyó la duración de la ventilación mecánica a través de tubo endotraqueal, en comparación con los enfermos a los que no se les extubó hasta que superaron una nueva prueba de weaning.
Otro ensayo clínico con asignación aleatoria3 demostró que la aplicación de VNI tras la extubación programada (tras superar una prueba de weaning) no accidental, no previno la necesidad de reintubación.
Hasta el momento actual no se ha publicado ningún ensayo clínico que estudie la eficacia de la VNI en el tratamiento de la insuficiencia respiratoria que aparece después de la extubación.
Objetivo: estimar la eficacia de la VNI con presión de soporte para prevenir la reintubación en los enfermos que desarrollan insuficiencia respiratoria después de la extubación.
Diseño: ensayo clínico con asignación aleatoria.
Lugar: una unidad de cuidados intensivos polivalente (Canadá).
Período de estudio: agosto de 1996 a octubre de 1999.
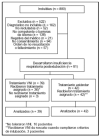
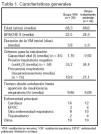
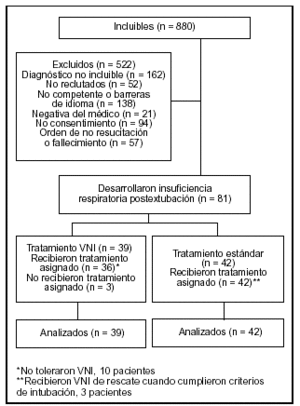
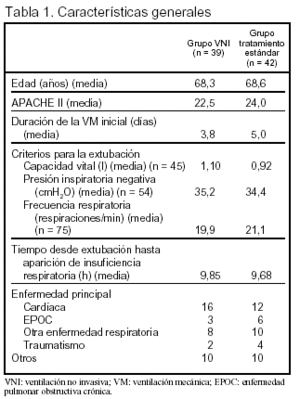
Pacientes: (tabla 1, figura 1).
Figura 1.
Criterios de inclusión: pacientes con ventilación mecánica > 48 h que desarrollaron insuficiencia respiratoria (frecuencia respiratoria > 30 respiraciones/min o aumento de la frecuencia respiratoria > 50% sobre la situación basal o uso de los músculos accesorios de la respiración o respiración paradójica) en las primeras 48 h tras la extubación programada, dentro de la UCI.
Criterios de exclusión: 1. Instrucciones de no reanimación. 2. Historia de síndrome de apnea obstructiva del sueño. 3. Lesión de la médula cervical. 4. Obstrucción de la vía aérea superior. 5. Afección mental. 6. Incompetencia para la toma de decisiones. 7. Barreras lingüísticas. 8. Participación previa en el estudio.
Después del primer año, se incluyó como criterio de exclusión la EPOC agudizada, dada la eficacia de la VNI en el tratamiento de los enfermos con insuficiencia respiratoria secundaria a agudización de EPOC.
Los criterios de extubación estuvieron definidos.
Intervenciones que se comparan:
Grupo tratamiento VNI: los objetivos terapéuticos fueron mantener al enfermo respirando cómodamente, sin taquicardia y con SatO2 > 92% y pH arterial en límites normales. Para conseguirlos se siguió la siguiente pauta terapéutica: se comenzó con presión espiratoria positiva (PEP) de 4 cmH2O y presión inspiratoria positiva (PIP) de 9 cmH2O sobre PEEP. En la insuficiencia respiratoria hipoxémica, la PEEP se incrementó de 2 en 2 cmH2O hasta alcanzar una SatO2 > 92%, manteniendo el mismo nivel de PIP. En la insuficiencia respiratoria hipercárbica se incrementó la PIP de 2 en 2 cmH2O hasta alcanzar los objetivos terapéuticos.
Se pretendió mantener la VNI durante las primeras 12 h tras la aparición de la insuficiencia respiratoria.
Grupo tratamiento estándar: oxígeno suplementario para mantener una SatO2 >= 95% junto con tratamiento con fisioterapia, betaadrenérgicos y bromuro de ipratropio inhalados.
Asignación aleatoria: sí, oculta.
Enmascaramiento: no.
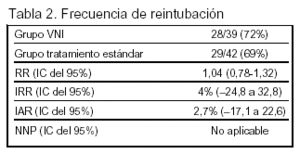
Desenlaces principales: necesidad de intubación, que fue definida como: parada cardíaca, o parada respiratoria, o apnea con pérdida de conciencia o gasping, o marcada dificultad respiratoria, o agitación psicomotora con necesidad de sedación, o bradicardia < 50 lat/min con pérdida de conciencia, o PA media < 70 mmHg.
Análisis por intención de tratar: sí.
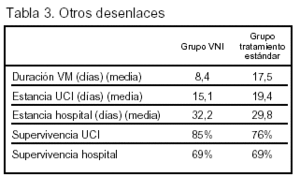
Resultados principales: (tablas 2 y 3).
Financiación del estudio: Respironics Inc.
Conclusiones de los autores: en un grupo heterogéneo de pacientes que desarrollan insuficiencia respiratoria en las 48 h siguientes a su extubación, la adición de VNI al tratamiento médico estándar no mejora su pronóstico ni su evolución.
Conclusiones de los revisores: las conclusiones de los autores están fundamentadas en los resultados. El efecto de la VNI para favorecer la extubación en los pacientes con weaning difícil o para prevenir la reintubación está insuficientemente estudiado: pocos ensayos clínicos y de reducido tamaño muestral. La evidencia disponible favorece la opinión de que en los enfermos sin EPOC agudizada y con enfermedades variadas, la VNI es ineficaz. El efecto sobre los enfermos con EPOC agudizada debe ser evaluado en nuevos estudios multicéntricos, dada la diferencia de hallazgos entre ensayos clínicos1,2, que posiblemente sean debidos a las diferentes características de las poblaciones estudiadas y a las condiciones (lugar, equipos, entrenamiento del personal, etcétera) en que se administra la VNI, que deberán tenerse en cuenta a la hora de estimar la aplicabilidad de sus resultados.