Con la intención de minimizar la variabilidad de la atención en el paciente crítico, la SEMICYUC ha publicado recientemente sus recomendaciones de «hacer» y «no hacer» promovidas por los Grupos de Trabajo (GT)1,2. La atención del paciente con patología del sistema nervioso central (SNC) constituye un claro ejemplo de la necesidad de homogeneizar los protocolos de tratamiento3.
Desde el GT Neurointensivismo y Trauma de la SEMICYUC nos planteamos realizar una encuesta de atención al paciente neurocrítico. Nuestro objetivo fue conocer las características de los servicios de medicina intensiva (SMI) que atienden a esta población, la disponibilidad de técnicas y analizar algunos aspectos controvertidos del manejo clínico de las patologías a estudio (traumatismo craneoencefálico [TCE], traumatismo vertebromedular, hemorragia subaracnoidea no traumática [HSA] y enfermedad cerebrovascular aguda [ECVA] hemorrágica e isquémica). Se obtuvo el aval científico de la SEMICYUC. No se solicitó el aval del Comité Ético de Investigación Clínica dado el carácter voluntario y anónimo de participación, que además no incluyó la recogida de datos relativos a pacientes. La encuesta se remitió a los jefes de servicio el 7 de noviembre de 2018 y se mantuvo abierta un periodo de 3meses. En caso de respuestas duplicadas se empleó la recibida en primer lugar. Los datos obtenidos se muestran según un análisis estadístico descriptivo con número (porcentaje) o mediana (rango intercuartil [RIC]). En este trabajo se muestran los datos referidos a los pacientes con traumatismos del SNC.
Se recibieron 45 respuestas con 4 duplicidades, por lo que el número de respuestas válidas fue de 41 (tasa de respuesta del 22,3%). Los centros que respondieron a la encuesta se muestran en Anexo, material adicional. La encuesta fue respondida por: jefe de servicio (36,6%), jefe de sección (19,5%) y médico adjunto (43,9%). Los hospitales fueron en su mayoría públicos (90,9%), universitarios (85,4%), de referencia para Neurocirugía (80,5%), de nivel asistencial3 (61%) y con formación de residentes de Medicina Intensiva (75,6%). La mediana (RIC) de camas en el hospital fue de 650 (480) y en el SMI de 19 (14). El 68,3% monitorizan indicadores de calidad.
La disponibilidad de las técnicas de imagen y radiología intervencionista se resume en la tabla 1. Entre las técnicas a pie de cama, la disponibilidad en los centros participantes fue: presión intracraneal (PIC) (80,5%), saturación de oxígeno yugular (46,3%), presión tisular (53,7%), doppler/duplex transcraneal (90,2%), espectroscopia infrarrojo cercano (26,8%), electroencefalograma intermitente (92,7%) o continuo (17,1%) y microdiálisis cerebral (4,9%). En cuanto al manejo clínico, el 61% de los centros realizan profilaxis antibiótica en pacientes neurocríticos con bajo nivel de consciencia. Tiempo inicio rehabilitación: primera semana (43,9%), 1-3 semanas (46,3%) y >3semanas (9,8%).
Disponibilidad de técnicas de imagen y radiología intervencionista en los hospitales participantes
| Frecuencia absoluta (%) | |
|---|---|
| Tomografía axial computarizada (TAC) las 24 h presencial | 40 (97,56%) |
| TAC perfusión | |
| Presencial 24 h | 32 (78,05%) |
| Localizado 24 h | 2 (4,88%) |
| Solo horario mañana | 3 (7,32%) |
| No disponible | 4 (9,76%) |
| RM cerebral y medular | |
| Presencial 24 h | 18 (43,90%) |
| Localizado 24 h | 8 (19,51%) |
| Solo horario mañana | 13 (31,71%) |
| No disponible | 2 (4,88%) |
| Radiología intervencionista control de sangrado | |
| Presencial 24 h | 7 (17,07%) |
| Localizado 24 h | 21 (51,22%) |
| Solo horario mañana | 6 (14,63%) |
| No disponible | 7 (17,07%) |
| Radiología Neurointervencionismo | |
| Presencial 24 h | 6 (14,63%) |
| Localizado 24 h | 19 (46,34%) |
| Solo horario mañana | 3 (7,32%) |
| No disponible | 13 (31,71%) |
Un total de 31 centros (75,6%) atendieron pacientes con TCE. La mediana (RIC) de pacientes/año que se atienden en los centros participantes fue de 47 (35). El intensivista lidera la atención inicial en el 67,7%.
El 90,3% de los centros realizan profilaxis anticomicial según las guías de la Brain Trauma Foundation. El 64,5% de los centros participantes indicaron que se monitoriza la PIC en el 76-100% de los pacientes con lesión estructural y puntuación en la escala de coma de Glasgow <9. En el 92,9%, la PIC se monitoriza con un sensor intraparenquimatoso. La noradrenalina fue el fármaco empleado para conseguir los objetivos de presión de perfusión cerebral (100%).
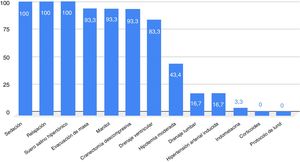
El empleo de tratamientos para el control de la PIC se resume en la figura 1. En caso de realizar hiperventilación, el 95,5% lo hacen en el rango de 31-35mmHg. El 74,2% tienen un protocolo específico de manejo. El 45,2% han participado en estudios multicéntricos en los 5años previos.
Traumatismo vertebromedularUn total de 28 centros (70,7%) atendieron pacientes con traumatismo vertebromedular. La mediana (RIC) de pacientes/año que se atienden en los centros participantes fue de 5 (5). El intensivista lidera la atención inicial en el 55,2%.
Un 34,5% de los centros emplean corticoides a dosis altas de modo rutinario. Un 75,9% buscan un objetivo de normotensión (PAm 65-70mmHg), mientras un 24,1% hipertensión arterial inducida (PAm 85-90mmHg). El fármaco de elección en el tratamiento del shock medular es la noradrenalina (96,6%).
Tiempo de fijación columna: primeras 24h (14,8%), 24h-7días (63%) y >7días (22,2%). Un 25,9% de los centros participantes respondieron que realizan descompresión dural en el 76-100% de sus pacientes en las primeras 24h. El 31,2% tienen un protocolo específico de manejo. El 6,9% han participado en estudios multicéntricos en los 5años previos.
De acuerdo con nuestros resultados, el manejo del TCE presenta un comportamiento homogéneo, probablemente debido a la buena implantación de las sucesivas ediciones de las guías de la Brain Trauma Foundation4. La adherencia a las guías es variable y se asocia al nivel de recomendación, siendo más marcada en las recomendaciones de tratamiento médico, en los pacientes más graves y en los centros de referencia5.
Mayor variabilidad hallamos en el manejo del paciente con traumatismo vertebromedular. Uno de cada tres centros emplea dosis altas de corticoides siguiendo los resultados de los estudios NASCIS. Dichos estudios fueron muy criticados6,7; además, el empleo de corticoides se asocia con un mayor número de complicaciones8. Así, el GT Neurointensivismo y Trauma de la SEMICYUC emitió una recomendación de «no empleo» de modo rutinario en los pacientes con traumatismo vertebromedular2. En cuanto al manejo tensional, solo uno de cada cuatro centros aumenta la PAm hasta 85-90mmHg en la fase inicial. Esta estrategia podría emplearse como alternativa de tratamiento, especialmente en las lesiones de columna cervical9. Más llamativo es el reducido 25,9% de centros que refieren descomprimir la dura en las primeras 24h al 76-100% de los pacientes. Dicho procedimiento se evaluó en el estudio STASCIS y se asoció a una mejoría neurológica a los 6meses10. Estos resultados, junto al reducido número de centros con un protocolo específico de manejo, reflejan la necesidad de mayor formación en esta patología devastadora en vistas a disminuir la variabilidad de los tratamientos aplicados. Agrupar los pacientes en centros de referencia especializados y emplear registros específicos podría mejorar su resultado.
Como mayor limitación, debemos reseñar que la tasa de respuesta fue baja, por lo que la información recogida en la encuesta podría no reflejar el manejo habitual en todos los SMI españoles.
Los autores agradecen su colaboración a todos los centros que participaron cumplimentando la encuesta.