El trauma grave es la sexta causa de muerte y la quinta de discapacidad en el mundo. En los menores de 35 años es la primera causa de muerte y discapacidad. Los accidentes de tráfico son los principales responsables en los países de ingresos medios-bajos, que son los más poblados.
Los pacientes mayores de 65 años son una cohorte creciente. Para niveles lesionales similares tienen el doble de mortalidad que los jóvenes, debido a su elevada comorbilidad y los tratamientos asociados.
No existen globalmente definiciones estandarizadas para documentar, informar y comparar datos en los traumatizados graves. Los más utilizados son el Abbreviated Injury Scale (AIS), el Injury Severity Score (ISS) y el Trauma and Injury Severity score (TRISS).
Las herramientas para la evaluación de la discapacidad postraumática deben mejorarse. Los estudios epidemiológicos son fundamentales para evaluar el impacto en la salud pública, mejorar las estrategias preventivas y evaluar las terapéuticas.
Major injury is the sixth leading cause of death worldwide. Among those under 35 years of age, it is the leading cause of death and disability. Traffic accidents alone are the main cause, fundamentally in low- and middle-income countries.
Patients over 65 years of age are an increasingly affected group. For similar levels of injury, these patients have twice the mortality rate of young individuals, due to the existence of important comorbidities and associated treatments, and are more likely to die of medical complications late during hospital admission.
No worldwide, standardized definitions exist for documenting, reporting and comparing data on severely injured trauma patients. The most common trauma scores are the Abbreviated Injury Scale (AIS), the Injury Severity Score (ISS) and the Trauma and Injury severity Score (TRISS).
Documenting the burden of injury also requires evaluation of the impact of post-trauma impairments, disabilities and handicaps. Trauma epidemiology helps define health service and research priorities, contributes to identify disadvantaged groups, and also facilitates the elaboration of comparable measures for outcome predictions.
El trauma grave es una pandemia mundial y una de las principales causas de muerte y discapacidad, con una desigual distribución a nivel global, nacional y local. Es una enfermedad muy heterogénea en cuanto a la causa, tipos lesionales y gravedad, con una considerable incertidumbre en su previsión pronóstica. Sus factores de riesgo están relacionados con la conducta humana y con variables sociosanitarias, laborales, económicas, políticas y culturales. Su manejo depende de una variada gama de estructuras, organizaciones y especialidades médicas y quirúrgicas. Disminuir su carga de enfermedad es una tarea compleja, que precisa un abordaje multidisciplinar y una gran tenacidad, para evitar que siga considerándose «la epidemia desatendida»1.
La estimación de la carga global de enfermedad en el mundo es un trabajo arduo y dificultoso; constituye un estimulante desafío científico y una urgente obligación moral. El trabajo realizado por The Global Burden of Disease Study (GBD) 2010, auspiciado por la «World Health Organization» (WHO), constituye el esfuerzo sistemático más importante para conocer la distribución global de las enfermedades y traumatismos más prevalentes, así como los factores de riesgo para la salud2. Pese a algunas lógicas dudas sobre la validez, fiabilidad, transparencia y plausibilidad de sus estimaciones, constituye una sólida fuente de información epidemiológica3.
El GBD, además de datos sobre la mortalidad, informa sobre las secuelas no fatales (discapacidades) de los supervivientes, lo que es especialmente útil en los traumatizados, que son con frecuencia jóvenes sanos, con discapacidades que se prolongan a lo largo de toda la vida. Mide la carga de enfermedad mediante los «Disability-adjusted life years» (DALY4,5), que combinan los años de vida perdidos a causa de una muerte prematura (years of life lost [YLL]) con los años de vida en situación de discapacidad (years of life with disabilities [YLD]). Los DALY representarían la diferencia existente entre el status actual de vida y el de una población ideal que viviera hasta una avanzada edad, libre de enfermedad y discapacidad.
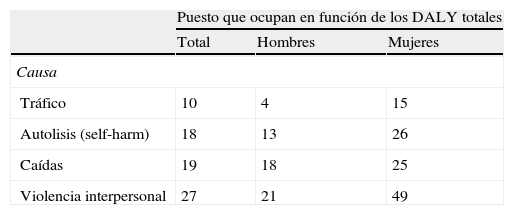
Datos globalesSegún el GBD, en el año 20102,6 la carga global de enfermedad fue de 2.490 millones de DALY (361/1.000 habitantes), correspondiendo a los traumatismos 278,6 millones (11,2%). De ellos un 29% fueron accidentes de tráfico, 12,6% caídas y 9,16% por violencia interpersonal. El tráfico causa el 3% de los DALY globales. La violencia interpersonal es la primera causa de DALY en America central-Caribe y en el África subsahariana6. Globalmente los DALY por suicidio son la mitad que los debidos al tráfico2, con una gran variabilidad entre países. En la tabla 1 se aprecia el puesto que ocupan globalmente (en cuanto al número de DALY), las distintas etiologías del trauma que contempla el GBD, diferénciandolos además entre hombres y mujeres. Se destaca que en los hombres, los accidentes de tráfico ocupan el 4.° lugar.
DALY** por trauma y sus causas según GBD*. Puesto ordinal que ocupan con respecto a los DALY globales
| Puesto que ocupan en función de los DALY totales | |||
| Total | Hombres | Mujeres | |
| Causa | |||
| Tráfico | 10 | 4 | 15 |
| Autolisis (self-harm) | 18 | 13 | 26 |
| Caídas | 19 | 18 | 25 |
| Violencia interpersonal | 27 | 21 | 49 |
*DALY: Disability-adjusted life years. **GBD: Global Burden of Disease.
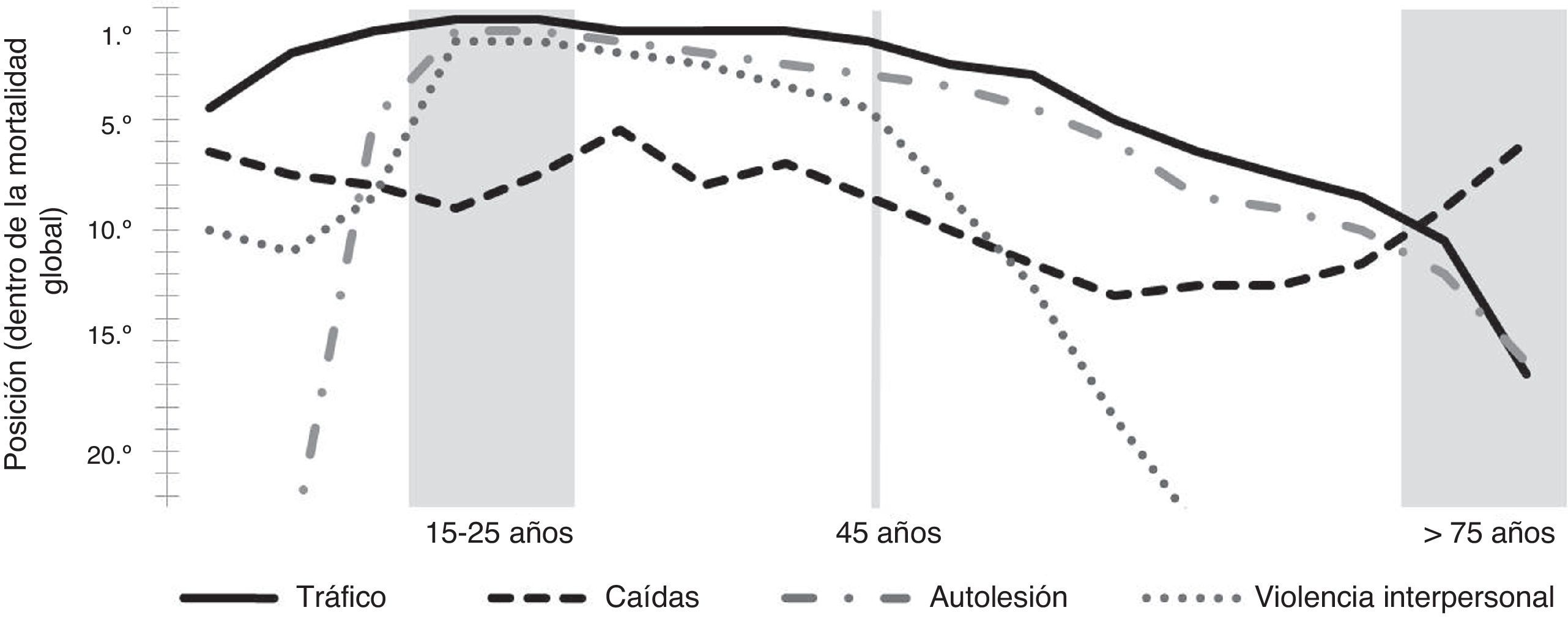
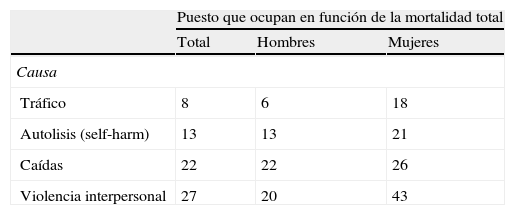
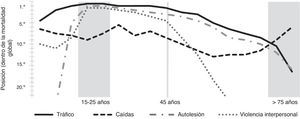
En cuanto a los fallecimientos, globalmente el trauma es la sexta causa de muerte y la quinta en discapacidad moderada y severa. Para ambos sexos, una de cada 10 muertes es por traumatismo. Para los menores de 35 años, es la primera causa de muerte y discapacidad6. En la tabla 2 se aprecia también el puesto ordinal que ocupan las distintas causas de trauma (en cuanto a la mortalidad), destacando que en los varones el tráfico es la sexta causa. En la figura 1, que relaciona los distintos rangos de edad y las etiologías del trauma, se observa que entre los 25-35 años los accidentes de tráfico, la violencia y las autolesiones ocupan los primeros puestos entre todas las causas de mortalidad. A partir de los 45 años descienden, ocupando progresivamente su lugar las caídas, que llegan a hacerse las más importantes entre las causas traumáticas a partir de los 75 años. Excepto en áreas de conflicto, y en determinadas zonas epidémicas urbanas como en EE. UU. (20-45%) o Sudáfrica (hasta un 60%), los traumas penetrantes son una baja proporción menor de un 15%.
Fallecimientos por trauma y sus causas según GBD*. Puesto ordinal que ocupan con respecto a la mortalidad global
| Puesto que ocupan en función de la mortalidad total | |||
| Total | Hombres | Mujeres | |
| Causa | |||
| Tráfico | 8 | 6 | 18 |
| Autolisis (self-harm) | 13 | 13 | 21 |
| Caídas | 22 | 22 | 26 |
| Violencia interpersonal | 27 | 20 | 43 |
* GBD: Global Burden of disease.
El trauma es más frecuente y en progresivo aumento en las naciones con ingresos medios-bajos7–9, que constituyen el 90% de la población mundial, ya que se están industrializando anárquicamente, motorizándose de forma abrumadora, y son muy a menudo focos de conflictos armados. A mayor abundamiento los efectos de las lesiones son más graves, ya que tienen unas estructuras de salud pública pobremente desarrolladas. Estos países aportan el 90% de los fallecidos, con un balance de discapacidades enorme.
En España, según datos del Instituto Nacional de Estadística (INE)10 fallecieron en el año 2012, 402.950 personas. Según la distribución por capítulos de la Clasificación Internacional de enfermedades (ICD-9-CM)11, los fallecidos por causa externa fueron 14.005 (3,5% del total), siendo la primera causa de muerte en las personas entre 15-39 años (15,4/100.000). El número de fallecidos por suicidio (3.532) fue superior a los fallecidos por accidente de tráfico (1.915).
La edad y el trauma graveEl envejecimiento poblacional está generando una nueva y creciente cohorte de pacientes traumatizados mayores, que tienen una alta prevalencia de comorbilidades12, que además obligan a tratamientos como por ejemplo los antiagregantes y anticoagulantes, que lógicamente perturban la evolución de los traumatismos potenciando el sangrado. Interesa destacar que entre un 5-15% de los mayores de 80 años padecen fibrilación auricular, estando en tratamiento en general con estos fármacos.
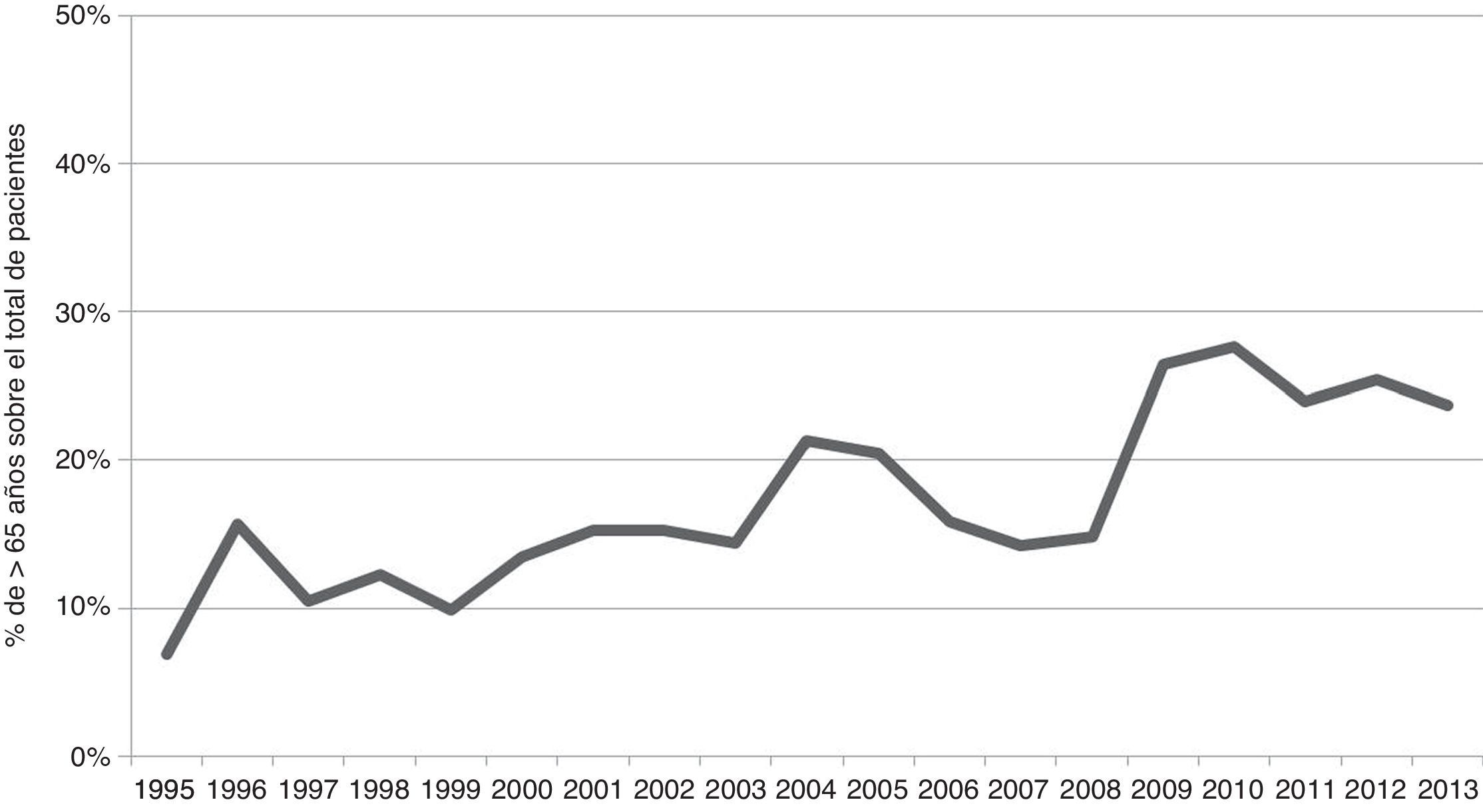
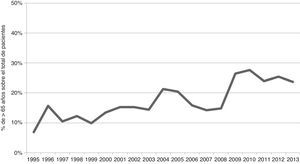
La literatura suele situar habitualmente la vejez en el trauma en los 65 años. Los mayores de esta edad constituyen actualmente hasta un 23% de todos los ingresos por traumatismo grave. En la figura 2 se refleja el incremento progresivo, a lo largo de los últimos 18 años, del número de pacientes mayores de 65 años (Registro Poliguitania13). El trauma es la 5.ª causa de muerte en esta población. Las caídas son responsables en un 75% de los casos, debido a motivos múltiples relacionados con el envejecimiento, muchos de ellos aditivos, como la mala visión, inestabilidad, bajos tiempos de reacción, alteraciones cognitivas, discapacidades previas. El 25% restante está en relación con los accidentes de tráfico. Los traumas penetrantes prácticamente desaparecen en este grupo14.
La evaluación lesional primaria de los ancianos traumatizados es errónea con frecuencia, lo que suele llevar a un infratriage. Esta incorrecta evaluación, se debe, entre otras razones, a la aparente trivialidad de los mecanismos causantes como caídas banales, la frecuente comorbilidad que se traduce en respuestas cardiovasculares anómalas, los tratamientos crónicos con fármacos betabloqueantes o la presencia de marcapasos15.
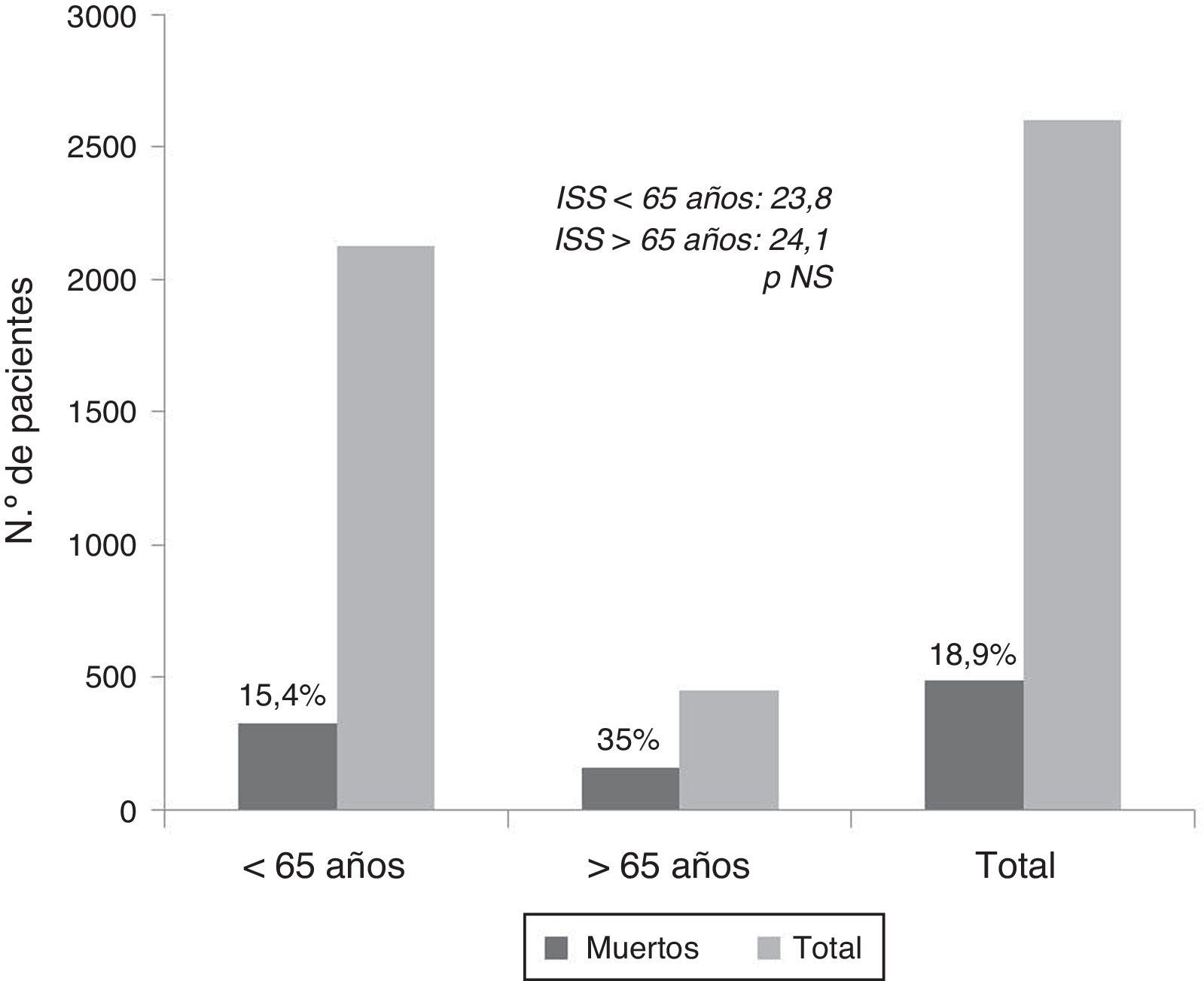
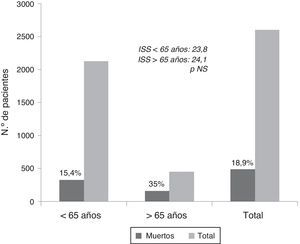
Con similares índices lesionales, tienen el doble de mortalidad y mayor morbilidad que los más jóvenes. En la figura 3, con datos sobre 2.602 pacientes del Registro Poliguitania, la mortalidad del 35% en los viejos contrasta con el 15% en los menores de 65 años, en especial si se tiene en cuenta que ambos grupos tienen el mismo nivel de gravedad13. Destaca también que el 19% de todos los fallecidos tomaba acenocumarol (Sintrom®) y/o antiagregantes teniendo todos ellos más de 74 años. Las causas radican en un aumento de las muertes por complicación hemorrágica en fase aguda en especial dentro del traumatismo craneoencefálico (TCE), y en una mayor mortalidad tardía por la aparición de complicaciones médicas tardías como la sepsis y el fracaso multiorgánico (FMO)16. En consecuencia los pacientes añosos traumatizados deben ser sometidos a triages, evaluaciones y tratamientos diferentes a los de los más jóvenes.
Etiología del trauma. Causas principales- -
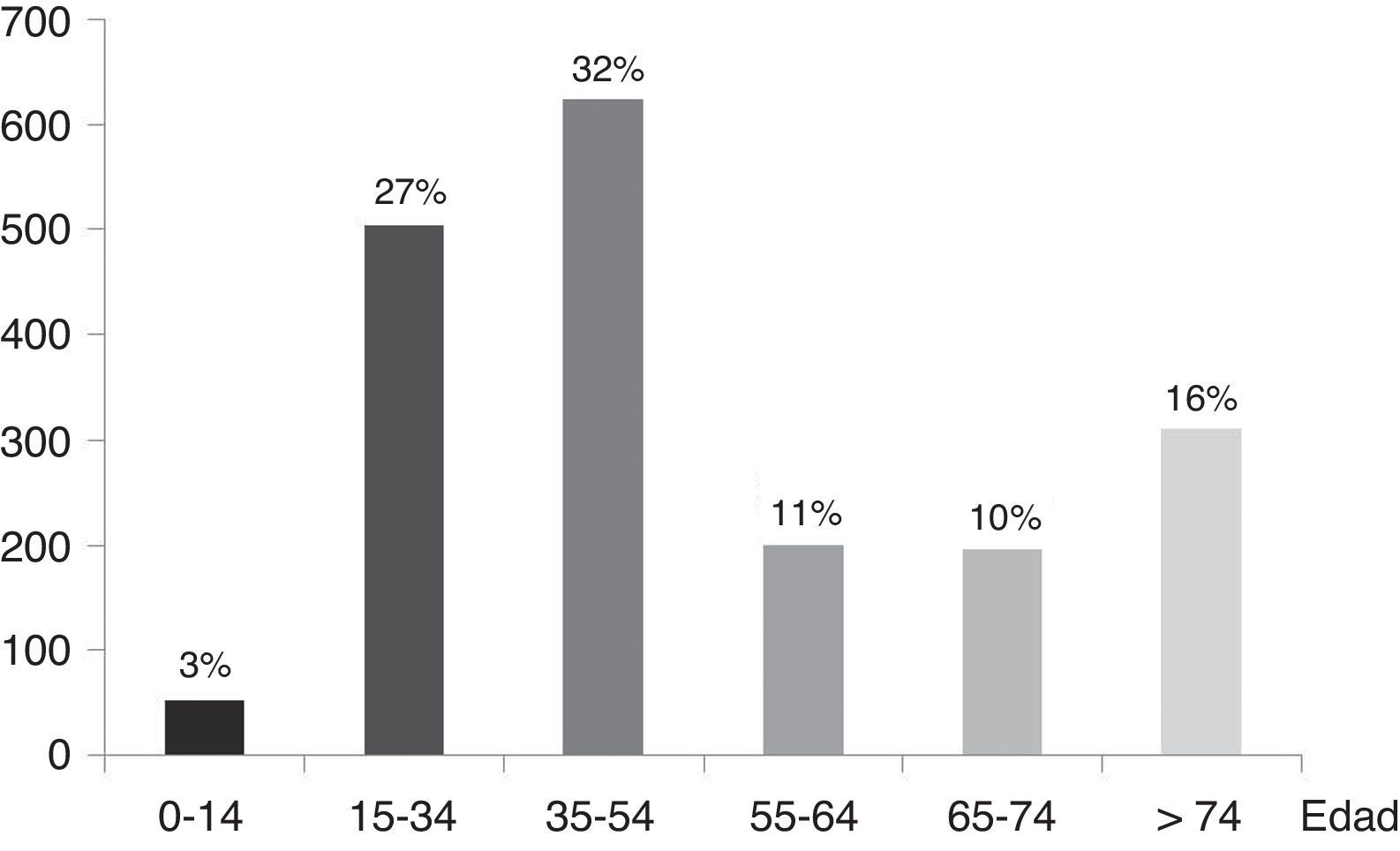
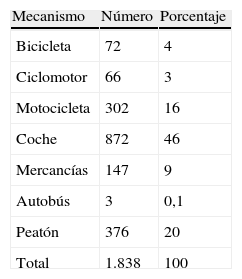
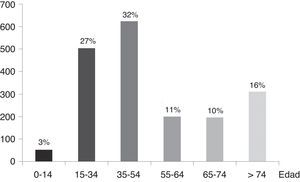
Tráfico: produce el 35% de los fallecidos globalmente por trauma, sea por coches, vehículos industriales, motos, ciclistas y atropellos a peatones. Causa 1,3 millones de muertos y 45 millones de discapacidades anualmente. Mientras en los países emergentes está aumentando, en los países desarrollados disminuye gracias a las estrategias preventivas y los tratamientos9. En España según datos del INE10 en el año 2012 fallecieron por accidente de tráfico 1.915 personas (9,5% menos que en el año 2011) siendo el 17,5% de todos los fallecidos entre 15-24 años, el 15% entre 25-34 años y el 9,85% de todos los que fallecen entre 35-44 años. Según datos de la Dirección General de Tráfico (DGT)17 más de la mitad de los fallecidos se sitúan en edades comprendidas entre los 15-54 años (fig. 4), siendo los accidentes de coche los causantes del mayor número de muertes (tabla 3).
Tabla 3.Número de fallecidos por accidente de tráfico en España en el año 2012. Distribución por mecanismo del accidente
Mecanismo Número Porcentaje Bicicleta 72 4 Ciclomotor 66 3 Motocicleta 302 16 Coche 872 46 Mercancías 147 9 Autobús 3 0,1 Peatón 376 20 Total 1.838 100 Datos de la Dirección General de Tráfico (DGT).
- -
Caídas: afectan hasta un 40% de todos los traumatizados18 siendo más frecuentes según avanza la edad, hasta llegar al máximo hacia los 75 años.
Aunque la distribución lesional es variable, los patrones presentes en distintos registros nacionales (GITAN19, RETRATO20, ETNA21, POLIGUITANIA13), muestran un predominio del trauma craneal grave (33-47%), seguido del trauma torácico (18-35%), el trauma de extremidades (15-26%) y trauma abdominal (8-17%), además de distintas combinaciones de territorios lesionales más variables.
El trauma craneal es el más incidente, con mayor morbimortalidad y secuelas más graves y duraderas. En EE. UU. cada año se producen 1,7 millones, de los que 1,4 millones pasan por los departamentos de emergencias, con 275.000 hospitalizaciones y 52.000 fallecidos22. En Europa la incidencia media anual es de 235/100.000 habitantes. En una revisión sistemática sobre 23 estudios europeos23 esta media varía entre 20-536 por cada 100.000 habitantes. Este amplio rango está motivado por los diferentes criterios de inclusión en los registros, las distintas definiciones de gravedad, que infravaloran a algunos de los que se clasifican como leves y moderados y la carencia de datos epidemiológicos de alta calidad24. En los países de ingresos medios y bajos, el TCE es más frecuente entre los jóvenes25. En los países ricos la edad es más alta, gracias a las medidas de seguridad vial que ha disminuido la siniestralidad en los jóvenes y al aumento que se produce en los ancianos, por su mayor esperanza de vida, mayor movilidad y mayor comorbilidad. Las diferencias económicas entre países y dentro de los propios países repercuten también en la morbimortalidad26.
La morbimortalidad en el TCE grave depende del uso de tratamientos actualizados realizados por equipos multidisciplinares coordinados. Distintos ensayos clínicos demuestran mejorías en los resultados. Sin embargo, desde una perspectiva epidemiológica global, el comportamiento histórico ha seguido un recorrido fluctuante. En un metaanálisis que cubre los últimos 150 años27, la mortalidad se ha reducido en un 50%: entre 1930-1970 no disminuyó por el incremento del parque automovilístico. Entre 1970-1990 la mortalidad cae sustancialmente por la llegada de la tomografía axial computarizada (TAC) y el manejo en cuidados intensivos; a partir de 1990 la mortalidad no ha descendido, en parte debido a que los pacientes que sufren TCE son más viejos, con mayor comorbilidad y tratamientos con anticoagulantes y antiagregantes. Otro reciente metaanálisis28 entre 1980-2011 llega a conclusiones similares.
Epidemiologia de la mortalidad traumáticaLas 2 primeras causas de mortalidad son las lesiones neurológicas y el sangrado. La hemorragia es responsable del 80% de las muertes que se producen en las primeras horas29.
En general, como los registros son sobre pacientes que han ingresado en centros hospitalarios, se olvida que la mortalidad «in situ» o durante el transporte inicial, es con mucho la más frecuente. Varía según estudios entre 38,5-55% de los fallecidos30–32.
De los que mueren en el hospital un 55% lo hace en las primeras 24 horas, con un ISS más alto y una mayor frecuencia de transfusiones. Las lesiones craneales son las más frecuentes entre los que fallecen entre el 1.° y el 6.° día. Los que fallecen después de 7 días tienen 10 años más y un ISS 17 puntos menor que los que fallecen en el primer día, y lo hacen por complicaciones como la sepsis y FMO en hasta un 60%33,34. Los viejos, con tratamientos antiagregantes-anticoagulantes constituyen un grupo importante de fallecidos, a causa de caídas leves con complicaciones hemorrágicas graves de las lesiones. A lo largo de la última década se está produciendo un descenso de la mortalidad por hemorragia35, en relación con la implantación de estrategias de control de daños, las mejoras diagnósticas, en especial el angio-TAC, y la mayor actividad de la radiología intervencionista.
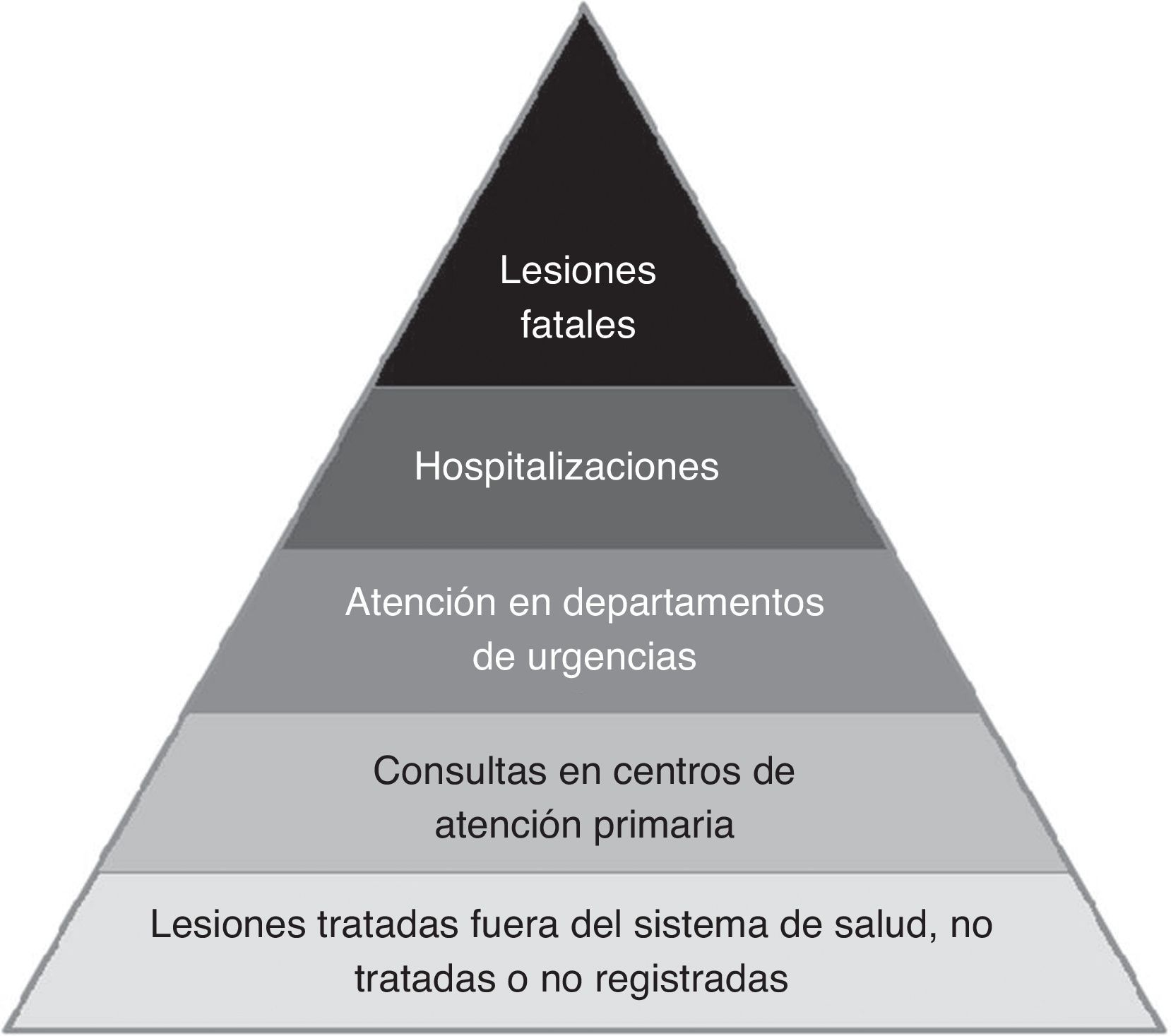
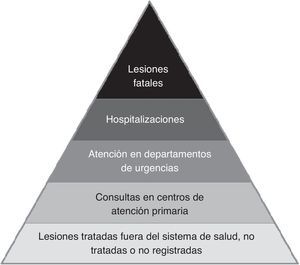
Epidemiología de la discapacidad: la carga de enfermedad de los traumatismos no fatalesCuantificar la «carga de enfermedad» del trauma debe cubrir desde las lesiones leves a las mortales, ya que los fallecidos representan tan solo el vértice de una pirámide, con una relación de un muerto por cada 10 altas hospitalarias y 190 visitas al departamento de emergencias. El número relativo de traumas fatales y no fatales, y su recorrido por el sistema sanitario se ha descrito gráficamente en forma de una pirámide (fig. 5), que puede generarse para los distintos rangos de edad, para las distintas etiologías y grandes grupos lesionales.
Es indispensable añadir a lo anterior el enorme impacto a largo plazo que suponen las secuelas de los traumatismos no fatales tanto para los pacientes como para sus familias. Las más graves y duraderas son debidas al TCE. Alrededor de 5,3 millones de pacientes en USA36 y 7,7 millones en Europa23 viven con graves secuelas neurocognitivas y psicosociales. Hay que señalar además que estas secuelas no se presentan solo como discapacidades entre los supervivientes de un TCE grave, sino que también existe un descenso significativo de la esperanza de vida37 y una aceleración del deterioro cognitivo propio de la edad, que adelanta la aparición y acelera la progresión de la enfermedad de Alzheimer en aquellos pacientes con predisposición genética38.
Este impacto a largo plazo es muy importante en los pacientes ingresados en las unidades de cuidados intensivos (UCI), porque se trata de traumatismos graves. Las alteraciones funcionales producidas por las lesiones son responsables de las discapacidades que se expresan como grados variables de minusvalía afectando a la calidad de vida, a menudo durante toda su vida posterior. Su medición es fundamental, y sin embargo, los índices lesionales de uso habitual en UCI están solo relacionados con el riesgo de muerte, o con los recursos utilizados, pero no nos informan sobre las secuelas a largo plazo en los propios pacientes y su entorno sociosanitario.
Una de las maneras de evaluar este apartado ha sido simplemente utilizar los costes como sistema de medida. Son, sin embargo, más útiles las escalas de calidad de vida que evalúan y ordinalizan las secuelas, que están adquiriendo la relevancia que merecen, porque ayudan en el desarrollo de estrategias que reducen la carga de enfermedad del trauma. Las más utilizadas son las que miden las limitaciones en las actividades de la vida diaria, que se usan para patologías muy variables. De forma más específica se han desarrollado otras escalas más dirigidas hacia el trauma, que integran en un único índice la mortalidad, los cambios en la longevidad, la discapacidad, funcionalidad, dolor y alteraciones cognitivas y emocionales que repercuten en la calidad de vida. Destacamos únicamente algunas como la Quality of Well Being39, Health Utilities Index40, Functional Capacity Index41, Short-Form Health Survey42. Estas escalas fueron desarrolladas para aplicación individual y poblacional. Los DALY3–5, comentados al principio de este artículo, están hechos solo para aplicación poblacional y más específicamente orientados al esfuerzo realizado por la Organización Mundial de la Salud para definir el GBD; al estar esponsorizados por esta organización, su utilización se ha abierto un paso más fácil en los ámbitos de enseñanza e investigación.
La gran pluralidad de escalas existentes, además de las ya citadas, refleja una falta de consenso en su utilización, derivada de la disparidad en los objetivos y los déficits de fiabilidad que presentan.
Herramientas para el estudio de la epidemiología del trauma: el trauma en la unidad de cuidados intensivosLas estimaciones de los datos que definen la epidemiología del trauma43 se obtienen básicamente a partir de 2 fuentes: una corresponde a datos recogidos por las administraciones como los certificados de defunción, las estadísticas de mortalidad, los registros legales o los informes de alta hospitalaria; la otra fuente está constituida por los registros especializados, recogidos por los profesionales sanitarios implicados en la atención a estos pacientes, y que en general aportan información de mayor calidad y aplicabilidad44.
Todas estas fuentes generan una cantidad válida e importante de información. Sin embargo, sus estimaciones adolecen de cierta falta de robustez por 2 razones importantes. Por un lado no cubren toda la población relevante, ya que en muchos países no está implementada una documentación sistemática sobre la epidemiología del trauma. Por otro lado los registros de trauma tienen diferencias significativas, sin que existan definiciones estandarizadas globalmente asumidas para documentar, informar y comparar los datos de los traumatizados graves. Por ejemplo, no hay consenso en algo tan básico como la definición de trauma grave, ya que se suele basar en distintas taxonomías lesionales, e incluso cuando se utilizan las mismas, en cuanto al punto de corte que establece la definición. Se han desarrollado esfuerzos cooperativos de homogeneización (Utstein)45, pero no se alcanzan por ahora consensos generalizados.
Mejorar la información sobre la prevalencia, incidencia, y sobre las diferentes variables lesionales y de actividad en el mundo del trauma grave sigue siendo una prioridad a nivel local, nacional y global.
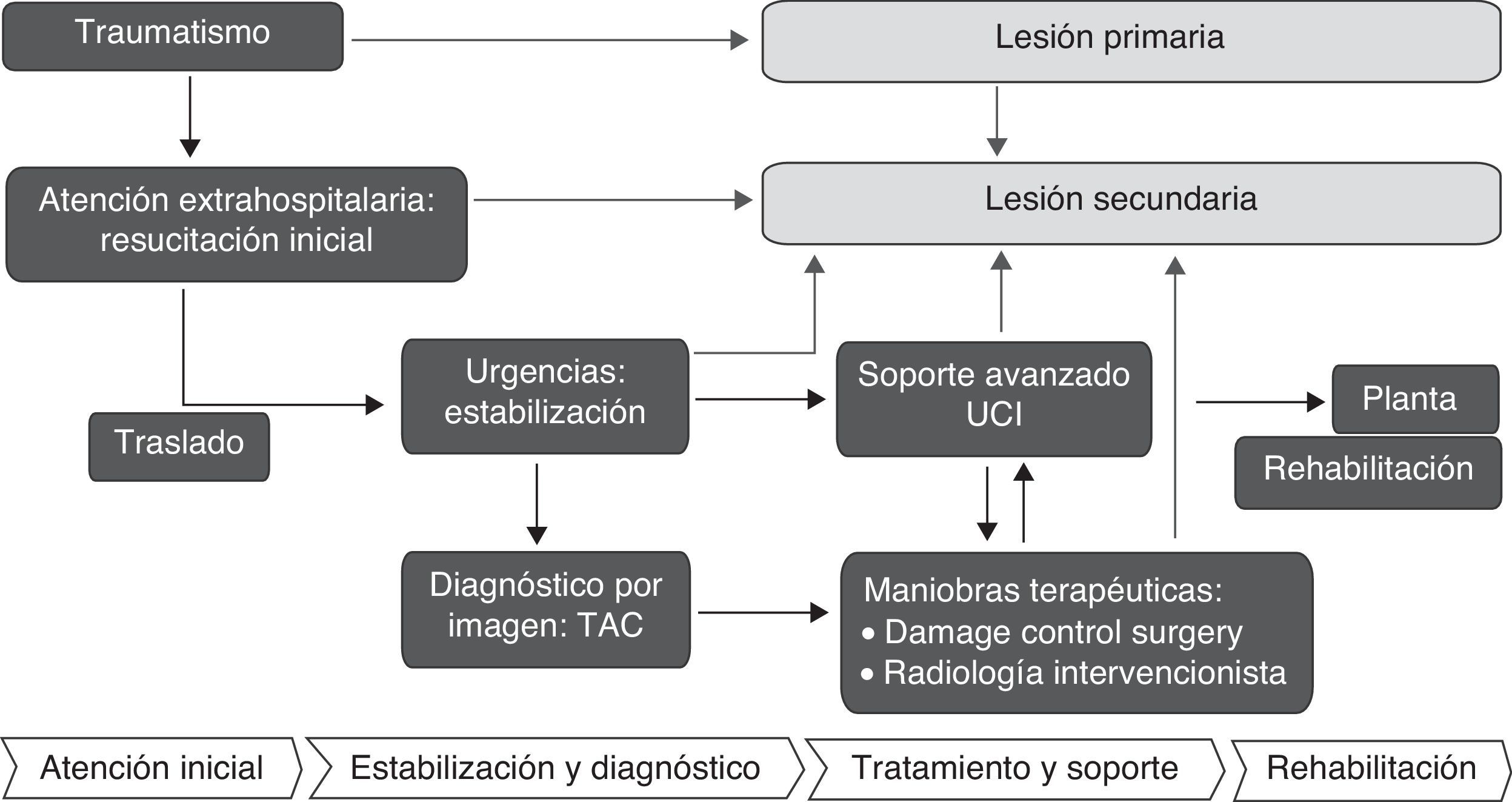
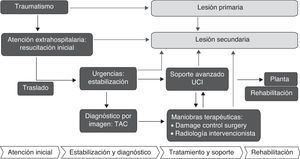
El marco conceptual para el estudio epidemiológico del trauma debería evaluar los territorios físicos y funcionales que se describen en la figura 6, haciendo un estudio de las estructuras, lesiones, actividades que componen todo el proceso de atención, y que precisa multidisciplinariedad y coordinación. Entre los registros más importantes se encuentran el National Trauma Data Bank (NTDB)18,46 en EE. UU., el Trauma Audit Research Network (TARN)47 en Inglaterra, el Registro de la Sociedad Alemana de Cirugía del Trauma (TR-DGU)48 y el registro europeo EUROTARN49. En España ha habido, con distintos grados de desarrollo y continuidad, varios registros provinciales o autonómicos como el GITAN19, RETRATO20, ETNA21, POLIGUITANIA13. Muy recientemente se ha iniciado un registro nacional del trauma grave (RETRAUCI)50 bajo el auspicio de la SEMICYUC.
Taxonomía lesionalExiste una gran abundancia de clasificaciones en la literatura, pero en esta revisión nos vamos a centrar en las de uso más frecuente.
Las más utilizadas son las descripciones lesionales para el trauma de la ICD-9-CM y el índice AIS:
- 1.
International Classification of Diseases, ninth Revision, Clinical Modification (ICD-9-CM) códigos (800-959.9): tiene la ventaja de que utiliza diagnósticos de uso rutinario en los hospitales y se codifica por parte de la administración. A través de esta codificación se ha desarrollado el índice predictivo de supervivencia «International Classification of Disease-9 based Injury Severity Score» (ICISS)51, mejorado posteriormente con algún nuevo índice que no ha alcanzado consenso para su utilización. A partir del 1 de octubre de 2014, los actuales códigos ICD-9 quedarán obsoletos y serán reemplazados por la nueva actualización (ICD -10-CM).
- 2.
AIS52: es el índice más aceptado. Consta de un diccionario con más de 2.000 entradas que describe cada lesión con un número de 6 dígitos, al que se añade tras un punto, una ordinalización de su gravedad en una escala de 1-6, siendo 1 menor y 6 letal. Fue introducido en 1969. Desde entonces ha sido revisado y actualizado en distintas ocasiones (1995, 1998, 2005, 2008). El uso de las distintas versiones del diccionario, en registros de larga duración que cubren períodos que comprenden las progresivas actualizaciones, afecta a la evaluación de la gravedad de las lesiones, lo que puede incidir en la descripción y comparabilidad53. El ISS54 determina la gravedad del paciente y se calcula tomando las 3 lesiones más graves de diferentes regiones corporales, elevándolas al cuadrado y sumándolas. Tras más de 20 años de utilización se propuso una modificación sencilla llamada «New Injury Severity Score» (NISS)55 que mejora de forma significativa la capacidad predictiva del viejo ISS. Se basa en la elección de las 3 lesiones más graves codificadas aunque se encuentren en un mismo territorio AIS, al contrario que el ISS que selecciona solo la más grave de los 3 territorios diferentes más afectados y que por lo tanto infravaloraba la gravedad en algunas ocasiones. El AIS representa la amenaza para la vida que representa cada lesión, mientras que el ISS la representa para cada paciente en función de su multiplicidad lesional. El período prehospitalario se analiza mediante el índice fisiológico «Revised Trauma Score» (RTSp)56 que agrupa ponderándolas, a la frecuencia respiratoria, la tensión arterial sistólica y el Glasgow Coma Score (GCS). El «Trauma and Injury Severity Score» (TRISS) 57 predice la supervivencia y está basado en el ISS, el RTS, la edad y el mecanismo lesional contuso o penetrante. Utiliza coeficientes derivados del Major Trauma Outcome Study (MTOS)58, basado en una gran base de datos de traumatizados realizada en EE. UU. Durante más de 20 años ha sido la referencia para la descripción y comparación del funcionamiento de los centros de atención al trauma. Su uso actual es controvertido por su antigüedad, dadas las mejoras habidas en los procedimientos diagnósticos y terapéuticos durante estos años. De hecho tanto el registro alemán (DGU), como el británico (TARN) han desarrollado sus propios modelos predictivos.
La consideración de los accidentes traumáticos como algo azaroso e inevitable no se ajusta a la verdad. Los magníficos resultados conseguidos en la prevención de los accidentes de tráfico en nuestro país, la disminución de los accidentes laborales con las leyes de prevención de los riesgos laborales son un reflejo fehaciente.
La epidemiología constituye una herramienta eficaz para evaluar los cambios en la morbimortalidad, ayudando a mejorar las estrategias preventivas, la detección de grupos de riesgo, la calidad de las guías de práctica clínica y favoreciendo la coordinación de los equipos implicados. Pensamos además que no se debe obviar la dimensión ética de los índices de salud. Cada país debe decidir individualmente qué pasos son los más factibles y con mayor impacto59.
La epidemiología colabora en la reducción de la morbimortalidad de múltiples maneras:
- -
Determinando la carga de enfermedad para planificar los requerimientos de servicios necesarios y priorizar la asignación de recursos. Identificación de los factores de riesgo y grupos de riesgo. Integración de la discapacidad.
- -
Control y prevención de la enfermedad: mediante la prevención primaria de la siniestralidad (cambios en las conductas, campañas informativas y legales contra el alcohol y drogas, control de las armas de fuego, estrategias para la prevención de caídas en los viejos, restricciones de la velocidad) y la prevención secundaria (que reduce la gravedad de los patrones lesionales una vez producido el accidente, merced a distintos sistemas: cinturón de seguridad, cascos, material ignífugo…).
- -
Mejora de la codificación lesional y unificación de definiciones: desarrollo de índices pronósticos.
- -
Ayuda en la creación de comisiones de trauma hospitalarias, locales, autonómicas y apoyando la implementación de «Sistemas de Trauma» que necesitan como herramienta básica para su funcionamiento la creación y mantenimiento de un registro.
Los autores declaran no tener ningún conflicto de intereses.
Queremos agradecer la colaboración de todo el Servicio de Medicina Intensiva del Hospital Universitario Donostia.