INTRODUCCIÓN
Los pacientes con síntomas refractarios al tratamiento médico convencional constituyen aproximadamente el 5-10% de los pacientes con miocardiopatía hipertrófica obstructiva1,2. Tradicionalmente, el tratamiento quirúrgico ha proporcionado una mejoría sintomática significativa en este subgrupo de pacientes3. Sin embargo, la miotomía-miectomía no está exenta de complicaciones y, por ello, en pacientes con elevado riesgo quirúrgico se han propuesto otras modalidades terapéuticas como la ablación química del septo y la estimulación con marcapasos4. Aunque es motivo de controversia5, la estimulación secuencial auriculoventricular (AV) ha demostrado ser eficaz en mejorar los síntomas y disminuir el gradiente dinámico en estos pacientes6,7.
Presentamos el caso de una paciente con trasplante renal normofuncionante, portadora de una MHO con gradiente subaórtico elevado que ingresó en la unidad coronaria por insuficiencia cardíaca refractaria y deterioro de la función renal, que precisó ultrafiltración extracorpórea. La disminución de la precarga ocasionada por la extracción hídrica ocasionaba episodios de bajo gasto que obligaban a suspender reiteradamente la ultrafiltración. La implantación de un marcapasos DDD-R determinó la desaparición del gradiente subaórtico, y permitió la tolerancia a la ultrafiltración, con posterior desaparición de la clínica de insuficiencia cardíaca y recuperación de la función renal.
CASO CLÍNICO
Se trata de una mujer de 58 años, con antecedentes de hiperlipemia controlada con dieta, obesidad mórbida e insuficiencia renal crónica terminal por glomerulonefritis extracapilar secundaria a púrpura de Schoenlein-Henoch, por lo que recibió transplante renal en agosto de 1996, con buena evolución postransplante. En 1993 ingresó por insuficiencia cardíaca en relación con un episodio de fibrilación auricular con respuesta ventricular rápida que revirtió a ritmo sinusal mediante choque eléctrico. En este ingreso se realizó un ecocardiograma que demostró la existencia de miocardiopatía hipertrófica asimétrica (septo 21 mm/ pared posterior 14 mm) con gradiente subaórtico máximo de 40 mmHg. Hasta 1998 se encontraba en clase I de la New York Heart Association (NYHA) habiendo presentado varios episodios de descompensación en relación con crisis de fibrilación auricular que revertían a ritmo sinusal eléctrica o farmacológicamente. Seguía tratamiento con inmunosupresores (prednisona, ciclosporina y micofenolato), sintrom, propranolol (120 mg diarios) y amiodarona; esta última hubo de ser suspendida por hipotiroidismo que precisó tratamiento con L-tiroxina.
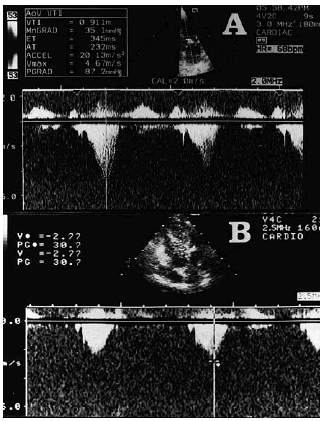
En noviembre de 1998 ingresa por deterioro de clase funcional (IV NYHA), ortopnea, aumento del perímetro abdominal, oliguria y edemas generalizados, con una ganancia ponderal de 10 kg en los últimos 3 meses. En la exploración física, la presión arterial era de 130/70 mmHg, la presión venosa yugular estaba elevada; se auscultaban crepitantes en ambas bases pulmonares y un soplo sistólico 3/6 en borde esternal izquierdo y foco aórtico, no irradiado a carótidas, que aumentaba con la maniobra deValsalva. El electrocardiograma evidenciaba ritmo sinusal de 70 lat/min, criterios de voltaje de crecimiento de aurícula izquierda y de ventrículo izquierdo, con alteraciones secundarias de la repolarización (descenso del segmento ST de 1 mm con onda T negativa en I, aVL, V5 y V6). En la radiografía de tórax se observaba cardiomegalia y redistribución vascular. La analítica en el ingreso presentaba anemia crónica (hemoglobina 10,2 g/dl), creatinina 1,7 mg/dl (su valor era de 1,5 mg/dl de manera estable tras el trasplante renal en 1996), con sedimento de orina normal. Se realizó un ecocardiograma que puso de manifiesto hipertrofia asimétrica del ventrículo izquierdo, con fracción de eyección del 80% y un patrón de relajación alterado con una relación E/A de 0,6. Se detectó la existencia de un gradiente subaórtico máximo de 87 mmHg (fig. 1a) que aumenta hasta 111 mmHg con la maniobra de Valsalva. Además, presentaba movimiento anterior sistólico (SAM) de la válvula mitral e insuficiencia mitral moderada. Durante los primeros días de ingreso se realizaron balances hídricos negativos con disminución de los edemas y pérdida de 4 kg de peso. Sin embargo, la paciente presentó posteriormente un deterioro progresivo de la función renal hasta alcanzar una cifra de creatinina de 3,4 mg/dl, con nueva ganancia ponderal y oligoanuria, a pesar de intensificar tratamiento diurético, motivando su ingreso en la unidad coronaria y la necesidad de ultrafiltración. El balance hídrico negativo previsto para las sesiones de ultrafiltración era 2.000 ml. Cuando el volumen extraído era entre 150 ml y 400 ml (no había transcurrido una hora desde el inicio de las sesiones) la paciente presentaba reiteradamente cuadros de hipotensión (la presión arterial sistólica caía a 60-80 mmHg) y disnea, con desaturación arterial (88-90%, pulsioximetría), obligando a suspender las sesiones de ultrafiltración. La PVC disminuía entre 2 y 5 mmHg previamente a los cuadros de hipotensión. Estos episodios de bajo gasto, atribuídos al empeoramiento de la obstrucción subaórtica por la disminución de la precarga, respondían rápidamente a la administración de expansores del plasma (entre 100 y 250 ml de Elohes®) y propranolol intravenoso (entre 5 y 15 mg). Finalmente, ante la mala evolución de la paciente, la gran dificultad para el tratamiento de la volemia y la existencia de una miocardiopatía hipertrófica obstructiva refractaria al tratamiento convencional, se decidió implantar un marcapasos bicameral DDD-R, programándose de manera empírica un intervalo PR de 120 ms. Tras la estimulación secuencial AV se logra reducir el gradiente subaórtico a 30 mmHg (fig. 1b), con desaparición del SAM y la insuficiencia mitral, y se consiguió una adecuada tolerancia de las sesiones de ultrafiltración. Precisó ultrafiltración durante 5 días tras el implante del marcapasos y toleró extracciones de 2.000 ml (en 4 h) cada día. La evolución posterior de la paciente fue satisfactoria, con recuperación de su función renal basal y desaparición de los edemas.
Fig. 1. Gradiente subaórtico valorado por ecocardiografía Doppler. (a) Gradiente basal de 87 mmHg; (b) el gradiente disminuye a 30 mmHg tras implantar marcapasos DDD-R.
Dos años después de la implantación del marcapasos, la paciente ha comenzado de nuevo las sesiones de diálisis debido a insuficiencia renal por rechazo crónico del injerto. En la actualidad, se encuentra en clase funcional II de la NYHA, en ritmo sinusal, con estimulación secuencial por el marcapasos. Se ha realizado un ecocardiograma que muestra un gradiente subaórtico máximo de 25 mmHg, ausencia de SAM e insuficiencia mitral.
DISCUSIÓN
La MHO es una enfermedad que se caracteriza por la existencia de un gradiente dinámico en el tracto de salida del ventrículo izquierdo que varía en función de los cambios en la precarga, la poscarga y la contractilidad1,2. La disminución de la precarga que ocurre en situaciones de deplección de volumen ocasiona disminución de la cavidad ventricular izquierda, produciendo un aumento de la obstrucción y del gradiente subaórtico que determina la aparición de hipotensión8.
La ultrafiltración extracorpórea es un método no farmacológico que permite la extracción de líquido plasmático en pacientes con oliguria y retención hídrica refractaria al tratamiento médico convencional9. Alivia los síntomas congestivos y favorece la respuesta al tratamiento diurético10. Sin embargo, la aplicación de terapias de remplazo renal intermitente en pacientes críticos con insuficiencia cardíaca congestiva y fracaso renal se asocia con frecuencia a inestabilidad hemodinámica e hipotensión arterial refractaria. En pacientes con MHO, como en el caso que presentamos, la disminución de la precarga que ocurre con la ultrafiltración ocasiona un aumento de la obstrucción y del gradiente subaórtico que determina la aparición de hipotensión, en ocasiones grave. Las técnicas periódicas de ultrafiltración pueden precipitar cuadros de inestabilidad hemodinámica con mayor facilidad que las técnicas continuas. No obstante, este caso ilustra cómo la mejoría hemodinámica asociada a la colocación de un marcapasos bicameral en pacientes con MHO permite una adecuada tolerancia a las sesiones periódicas de ultrafiltración.
Tradicionalmente el tratamiento de los pacientes con MHO ha consistido en bloqueadores beta y antagonistas del calcio, pese a lo cual el 5-10% de los pacientes persiste en clase funcional III-IV, precisando entonces tratamiento quirúrgico1,2. La miotomía-miectomía es eficaz en la mayoría de los pacientes; sin embargo, tiene una mortalidad del 2-3% en centros especializados, persistiendo en el 30% de los pacientes con síntomas graves que en ocasiones requieren reintervención3. Por este motivo, en los últimos años ha habido un interés creciente en la utilización de la estimulación secuencial AV en estos pacientes. A pesar de existir controversia en cuanto a los resultados obtenidos con esta modalidad terapéutica5, la implantación de un marcapasos bicameral con programación de un intervalo AV óptimo en pacientes con síntomas refractarios al tratamiento convencional es capaz de reducir el gradiente dinámico en más del 50% y mejorar de manera significativa la clase funcional en la mayoría de los pacientes6,7. Los mecanismos por los cuales disminuye el gradiente no están del todo aclarados, y se han atribuido al aumento del diámetro del tracto de salida del ventrículo izquierdo debido a la alteración de la secuencia de activación ventricular que produce la estimulación del ápex del ventrículo derecho, así como a la disminución de la velocidad de eyección inicial del ventrículo izquierdo7. Para conseguir el mejor resultado hemodinámico es necesaria la selección del intervalo AV óptimo. Para ello la mayoría de los grupos realizan un estudio hemodinámico agudo, aunque en ocasiones, debido a la mala situación clínica de los pacientes como la del caso que presentamos, se programa de manera empírica con un intervalo en torno a los 120-125 ms6.
La utilidad de la estimulación secuencial en pacientes con MHO que son sometidos a ultrafiltración por presentar síntomas congestivos refractarios al tratamiento médico convencional no ha sido previamente comunicada. El caso que presentamos ilustra la utilidad de esta modalidad terapéutica en pacientes seleccionados en los que la cirugía conlleva una morbimortalidad elevada.