INTRODUCCIÓN
El trasplante pulmonar (TP) es un tratamiento eficaz para los estadios finales de diversas patologías pulmonares1. De acuerdo con el registro Internacional, la supervivencia a los 5 años de los pacientes sometidos a un TP se sitúa en torno al 50%. Este porcentaje se ha mantenido prácticamente invariable durante los últimos años. Sin embargo, un 15% de los pacientes fallecen durante las primeras semanas postrasplante2. La principal causa de la muerte en este período se debe a un fallo del injerto pulmonar. Esta denominación ha recibido varios nombres, como edema de reimplantación, edema de reperfusión, fallo primario del injerto, disfunción del injerto, etc. El diagnóstico de esta identidad se basa en la aparición de edema pulmonar no cardiogénico, alteraciones en el intercambio gaseoso, y en ocasiones se asocia a un fallo hemodinámico3. Actualmente se cree que el mecanismo responsable de este fallo en el injerto pulmonar se debe a una lesión de isquemia-reperfusión. Por esta razón, la preservación del injerto pulmonar es un punto determinante en la función inicial después del trasplante.
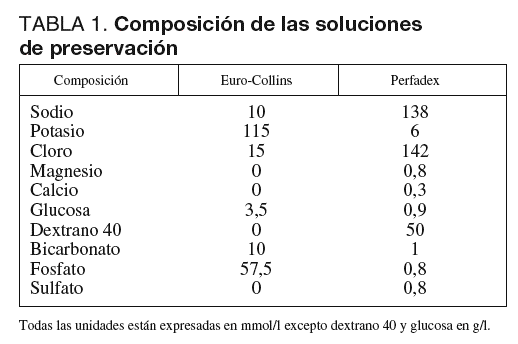
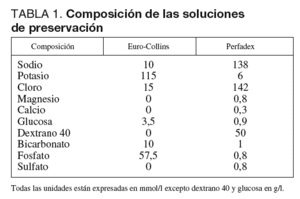
Las estrategias para la preservación del injerto pulmonar donado han sido objeto de multitud de estudios en los últimos 10 años, comparando principalmente los efectos entre diferentes soluciones de preservación. Existen distintas soluciones de preservación, las intracelulares como el Euro-Collins (EC) o la solución de la Universidad de Wisconsin. Otra alternativa son las soluciones extracelulares como la solución Celsior o el Perfadex (P). Tradicionalmente, el uso de EC ha sido el método de preservación para el injerto pulmonar más comúnmente utilizado en los últimos años4. Sin embargo, diversos trabajos experimentales5 y algunos clínicos6-9 parecen sugerir que el uso de soluciones con bajo contenido en potasio puede mejorar el funcionamiento del injerto pulmonar una vez trasplantado. El P es una solución glucosada con un escaso contenido en potasio, que fue desarrollada específicamente para la preservación del injerto pulmonar10 (tabla 1). Desde que comenzó el programa de TP en nuestro centro (marzo 1997) se ha venido utilizando el EC como la solución de preservación. Sin embargo, desde finales de 2001 se cambió a P11.
El objetivo primario de este estudio fue comparar la influencia de estas dos soluciones de preservación en la función del injerto pulmonar en la fase inicial postrasplante. Para ello se valoró el cociente de presión parcial de oxígeno/fracción inspirada de oxígeno (PaO2/FiO2) al ingreso en la Unidad de Cuidados Intensivos (UCI) y a las 12 horas del ingreso. Los objetivos secundarios del presente estudio fueron conocer si el uso de alguna de las soluciones se asociaba con una mejor supervivencia en la fase inicial del trasplante (supervivencia a los 30 días). Igualmente, valorar si el uso de alguna de las soluciones se asociaba con una menor tasa de lesión de isquemia-reperfusión, una menor necesidad de ventilación mecánica y una menor estancia en la UCI.
MATERIAL Y MÉTODOS
Entre marzo de 1997 y diciembre de 2005, 144 pacientes fueron sometidos a un TP en el Hospital Universitario Marqués de Valdecilla. Los pacientes a los que se les practicó un trasplante unipulmonar fueron excluidos del presente estudio. Para evitar la curva de aprendizaje no se incluyeron los primeros dos años de realización de trasplantes (desde marzo de 1997 a 31 de diciembre de 1998). Desde el inicio del programa de trasplante de pulmón hasta agosto de 2001, en nuestro hospital siempre se utilizó la solución de mantenimiento EC; a partir de esta fecha se cambió en todos los casos a P, excepto en un paciente en el que se utilizó la solución Celsior (no fue incluido en el estudio). Finalmente, se incluyeron 79 pacientes en el estudio. En 23 de ellos se utilizó EC como líquido de preservación (grupo EC) y en 56 se utilizó P (grupo P). No se excluyó ningún paciente, siendo incluidos todos aquellos pacientes en los que se utilizó EC o P como método de preservación.
El manejo de los pacientes tras el TP fue realizado en base al protocolo realizado por el equipo de trasplante de nuestro hospital. No hubo diferencias entre ambos grupos en cuanto al manejo antibiótico, inmunosupresor o ventilatorio.
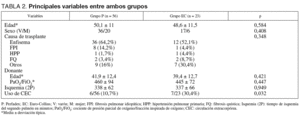
Se diagnosticó la disfunción del injerto cuando ninguna de las mediciones de PaO2/FiO2 (tanto al ingreso como a las 12 horas) superó los 150 mmHg. El límite de 150 mmHg ha sido utilizado por otros autores para diagnosticar la disfunción del injerto pulmonar9. Aunque este estudio no fue un ensayo randomizado, ambos grupos presentaron similares características en cuanto a sexo, edad e indicación de trasplante. La única excepción fue el uso de cirugía extracorpórea (mayor en el grupo EC) (tabla 2). En todos los casos el TP se realizó de forma secuencial.
Selección de donantes
La confirmación de la muerte encefálica se basó en los criterios clínicos y legales aceptados en España. Los criterios de donación de pulmón son los que autoriza nuestro programa de trasplante, los cuales incluyen que tras los permisos pertinentes exista compatibilidad ABO, ausencia de infección activa, ausencia de patología oncológica extracerebral, ausencia de infección pulmonar, ausencia de patología pulmonar previa en el donante, ausencia de signos radiológicos anómalos y una PaO2 > 300 mmHg con una fracción inspirada de oxígeno del 100% y una presión positiva al final de la espiración (PEEP) de 5.
Análisis estadístico
El estudio de las variables continuas se realizó mediante la t de Student; previamente, se comprobó la normalidad mediante la prueba de Shapiro-Wilk. Debido a la normalidad, los resultados de estas variables se presentan como media ± desviación típica. El análisis de proporciones se comparó mediante la Chi cuadrado (o la prueba de Fisher cuando fue necesario). La asociación entre la mortalidad a 30 días y el uso de solución de preservación fue analizada mediante el odds ratio (OR), controlando los sesgos de confusión mediante regresión logística.
RESULTADOS
Tanto las características de los donantes, receptores, así como el tipo de intervención realizada se pueden observar en la tabla 2. La función pulmonar basada en la PaO2/FiO2 al ingreso en la UCI fue mejor en el grupo tratado con P que en el grupo tratado con EC tanto al ingreso en la UCI (258 ± 116 frente a 176 ± 105; p = 0,006) como a las 12 horas (313 ± 109 frente a 248 ± 116; p = 0,032). Asimismo, se objetivó una menor tasa de disfunción del injerto en el grupo P (5/56; 8,9%) que en el grupo EC (6/23; 26,1%) (p = 0,045). No hubo diferencias en ambos grupos en cuanto a la estancia en la UCI (P: 11,5 ± 18,4 días frente a EC: 7,2 ± 9,6 días; p = 0,265).
La necesidad de ventilación mecánica fue similar en ambos grupos (P: 100 ± 207 horas frente a EC: 107 ± 233 horas; p = 0,960). Igualmente, no se objetivaron diferencias en la mortalidad a 30 días entre ambos grupos (P: 8/56, 14,3% frente a EC: 5/23, 21,7%; p = 0,480).
Se analizó mediante regresión logística el uso de P frente a la mortalidad a 30 días, no encontrándose asociación (OR = 0,64, intervalo de confianza [IC] 95% 0,18-2,22; p = 0,482). Este resultado no varió tras ajustarse por sexo y edad. Debido a que hubo diferencias significativas en el uso de circulación extracorpórea entre ambos grupos, también se ajustó la mortalidad a 30 días por el uso de circulación extracorpórea, no encontrándose asociación (OR = 1,08, IC 95% 0,21-5,64; p = 0,556).
DISCUSIÓN
La disfunción precoz del injerto pulmonar continúa siendo un gran problema en el postoperatorio inmediato en los pacientes sometidos a un TP. La causa de esta disfunción se supone que es multifactorial, y en ella intervienen factores del donante, el mantenimiento del injerto pulmonar, la implantación y la reperfusión postisquémica. A pesar de las mejoras en la preservación del pulmón donado, en la técnica quirúrgica y en los cuidados postoperatorios, la lesión isquemia-reperfusión es una complicación frecuente y que, aproximadamente, produce un fallo del injerto en el 15-20% de los pacientes2.
El fallo del injerto mediante la lesión de isquemia-reperfusión es extremadamente complejo y no es del todo conocido. Se sabe que la disminución de esta lesión reduce la alteración del injerto pulmonar12. La lesión isquemia-reperfusión suele producirse en menos de 72 horas tras el TP y se caracteriza por un daño alveolar inespecífico, edema pulmonar e hipoxia12. La repercusión clínica puede variar desde una moderada hipoxemia con escasos infiltrados alveolares en la radiografía de tórax, hasta un cuadro similar al síndrome de distrés respiratorio del adulto, requiriendo ventilación con presión positiva, terapia farmacológica y en ocasiones oxigenación mediante una membrana extracorpórea13.
En los últimos años el líquido de preservación más utilizado ha sido el EC4. Sin embargo, existe una mayor evidencia, fundamentalmente a nivel experimental, sobre los beneficios que pueden aportar los líquidos de preservación con bajo contenido en potasio, como el P14. Las razones de esta aparente superioridad de las soluciones de preservación extracelulares no han sido totalmente aclaradas. Sin embargo, existen numerosos estudios experimentales y clínicos que corroboran la superioridad del P14-16, por lo que en la actualidad el uso de este tipo de líquido de preservación es prácticamente unánime en la mayor parte de los equipos trasplantadores de pulmón.
Diversos estudios experimentales sugieren que el EC puede producir una lesión de isquemia reperfusión por un efecto tóxico directo en el endotelio de los vasos pulmonares15. Además, su elevada concentración de potasio puede producir una vasoconstricción pulmonar importante, seguida de edema pulmonar16. En un estudio experimental con injertos vasculares de pulmón Kimblad et al compararon soluciones de preservación con alto contenido en potasio (solución de Wisconsin y EC) frente a P. El uso de P se relacionó con un mejor resultado en base a la capacidad de vasoconstricción y relajación del endotelio vascular17.
Nuestro estudio reflejó claramente que los pacientes en los que se usó P presentaban una mayor PaO2/FiO2 tanto al ingreso en la UCI como a las 12 horas. Asimismo, en nuestra serie se observó que la aparición de disfunción del injerto presentó una menor incidencia en el grupo en que se utilizó P que en el grupo tratado con EC. Estos resultados son concordantes con los estudios clínicos realizados por otros autores que compararon EC y P6-9. En la mayoría de los trabajos realizados se observó una mejora de la oxigenación en el grupo tratado con P al ingreso en la UCI que en el tratado con EC, aunque hay autores que no observaron estas diferencias18,19. Al igual que en nuestro estudio, la mayoría de los grupos presentaron una menor tasa de mortalidad a los 30 días en el grupo P frente al grupo EC, aunque en ninguno esta diferencia alcanzó significación estadística, posiblemente por el escaso número de pacientes tratados en cada estudio. También en estudios clínicos con trasplante combinado de corazón y pulmón el uso de P ha obtenido mejores resultados que el de EC en las fases iniciales del trasplante20.
Existen ciertas diferencias entre nuestra serie y la de otros autores. En la mayor parte de las series publicadas se incluyeron pacientes sometidos tanto a un trasplante unipulmonar como a uno bipulmonar. En nuestra opinión, este hecho puede producir un factor de confusión dado que la inclusión de pacientes con un trasplante unipulmonar puede alterar la función pulmonar7. Por esta razón, en el presente trabajo se excluyeron a todos los pacientes sometidos a un TP unilateral.
Nuestro estudio presenta ciertas limitaciones. En primer lugar, es un estudio retrospectivo. El uso de las dos soluciones fue secuencial, por lo que los mejores resultados observados en el grupo P podrían atribuirse a un sesgo en la curva de aprendizaje. Por esta razón se excluyeron a todos los pacientes trasplantados en 1997 y 1998. Igualmente, al equipo inicial de TP se ha incorporado en los últimos 5 años nuevo personal (intensivistas, neumólogos, cirujanos torácicos y anestesistas). Todos ellos sin experiencia previa como staff en el TP, por lo que su incorporación puede mitigar en parte el sesgo de la curva de aprendizaje de los primeros trasplantes. La realización de un estudio prospectivo y randomizado aportaría una mayor evidencia a estos hallazgos.
En resumen, a pesar de las limitaciones del presente estudio, la preservación del injerto pulmonar con P comparado con el uso de EC parece demostrar una mejora en la función pulmonar en la fase inicial del TP, en base al índice de oxigenación y a la tasa de disfunción del injerto, de los pacientes sometidos a un trasplante bipulmonar. Estas observaciones son compatibles con otros estudios experimentales y clínicos.
AGRADECIMIENTOS
Al Equipo de Coordinación de Trasplantes del Hospital Universitario Marqués de Valdecilla (Dr. Julio González Cotorruelo, Dña. Carmen García López y Dña. María Eugenia Bustillo Alvarado).
Declaración de conflicto de intereses
Los autores han declarado no tener ningún
conflicto de intereses.