INTRODUCCIÓN
La vigilancia de las infecciones adquiridas en los Servicios o Unidades de Cuidados Intensivos (UCI) se realiza mayoritariamente en España utilizando el programa ENVIN (Estudio Nacional de Vigilancia de Infección Nosocomial) desarrollado por el Grupo de Trabajo de Enfermedades Infecciosas de la SEMICYUC (GTEI-SEMICYUC). Este programa, en su última versión, es de uso libre y gratuito para todos aquellos que decidan utilizarlo accediendo a la dirección de Internet: http://hws.vhebron.net/envin-helics/. Actualmente la información se introduce directamente en una base de datos centralizada que dispone de un programa de análisis el cual permite conocer a cada UCI participante sus propios resultados. La información procedente del conjunto de las UCI participantes de cada año se presenta en un documento que se distribuye por todos los hospitales españoles y se encuentra disponible en la página web de la SEMICYUC: http://www.semicyuc.org/.
El programa dispone de dos versiones, una completa y otra simplificada, que permiten la recogida de datos con una utilización de recursos diferente. La versión completa incluye la recogida de información de todos los pacientes ingresados en las UCI durante más de 24 horas, a lo largo de un período variable de dos o tres meses. La información solicitada en la versión completa del programa contempla datos demográficos, marcadores de gravedad, factores de riesgo de cada uno de los individuos, factores de riesgo globales de la UCI, datos sobre cada una de las infecciones controladas (día de la infección, etiología, marcadores de resistencia, evolución del paciente) y datos del consumo de antibióticos de cada uno de los pacientes incluidos en el registro. La versión simplificada incluye tan sólo los pacientes que presentan una o más de las infecciones controladas y de ellos se obtiene la información relacionada con etiología y marcadores de resistencia, empleándose como denominadores de las tasas de infección los días de los factores de riesgo de cada infección obtenidos de forma global. El objetivo de la versión simplificada es la vigilancia continua a lo largo de todo el año. Ambos sistemas permiten conocer las tasas de las infecciones relacionadas con dispositivos invasores, la etiología de los mismos y los marcadores de multirresistencia de los principales patógenos responsables de estas infecciones.
En este trabajo se presentan las tasas, etiología y marcadores de resistencia obtenidos tras la aplicación del programa ENVIN en su versión completa en los años 2003, 2004 y 2005.
PACIENTES Y MÉTODOS
Se han incluido de forma prospectiva todos los pacientes ingresados durante más de 24 horas en las UCI participantes, desde el 1 de mayo al 30 de junio en los años 2003 y 2004 y desde el 1 de abril al 30 de junio en el año 2005. Han participado 77, 72 y 74 UCI pertenecientes a 73, 69 y 71 hospitales, respectivamente, en los años 2003, 2004 y 2005.
Los pacientes ingresados antes del primer día del período de control y que permanecieron ingresados durante la fase de estudio no han sido objeto de seguimiento. La vigilancia de los pacientes incluidos en el estudio ha sido continua y fueron seguidos hasta su alta de la UCI o hasta un máximo de 30 días.
En todos los pacientes seleccionados se han recogido variables demográficas, patología de base, instrumentaciones recibidas (intubación y ventilación mecánica, sondaje uretral, catéteres venosos centrales y catéteres arteriales), estancia hospitalaria previa al ingreso en UCI, estancia en UCI y situación clínica en el momento del alta.
Los enfermos fueron clasificados de acuerdo con la patología de base en coronarios, quirúrgicos, traumáticos y médicos. Los pacientes coronarios fueron aquellos cuyo motivo de ingreso fue un síndrome isquémico agudo como angina o infarto de miocardio. Los pacientes traumáticos incluían a los pacientes cuyo motivo de ingreso eran lesiones agudas producidas por un traumatismo. Se incluyeron como pacientes quirúrgicos aquellos cuyo motivo de ingreso fue el control postoperatorio de una intervención programada. Los pacientes médicos eran aquéllos cuyo motivo de ingreso no era ninguno de los anteriores, incluyéndose aquellos pacientes que ingresaron después de una intervención quirúrgica no programada.
La gravedad de los pacientes ha sido valorada mediante la combinación de la puntuación del sistema APACHE II1, y opcionalmente con el sistema SAPS II2 y la necesidad de cirugía urgente, definida como la necesidad de intervención quirúrgica no electiva antes o durante la estancia en UCI. La mortalidad cruda se definió como aquélla que se produjo durante la estancia en UCI por cualquier motivo.
Se han analizado sólo las infecciones asociadas de forma directa con dispositivos invasores como son la neumonía relacionada con ventilación mecánica (N-VM), la infección urinaria relacionada con sonda uretral (IU-SU) y la bacteriemia primaria y/o relacionada con catéter vascular de riesgo (BP/BCV). Los catéteres vasculares considerados de riesgo en este estudio han sido los catéteres venosos centrales (excluidos los colocados a través de venas basílicas) y los catéteres arteriales. Los criterios utilizados para definir estas infecciones han sido los publicados en el manual del proyecto ENVIN, siguiendo las indicaciones del Center for Disease Control and Prevention (CDC)3. Se ha definido la bacteriemia primaria como la presencia de cultivos positivos en sangre sin foco conocido de infección y, en este estudio, se han incluido en esta definición, para el cálculo de tasas, las BP/BCV.
Las infecciones nosocomiales fueron diagnosticadas por médicos intensivistas y documentadas como tal en la historia clínica de los pacientes. Los médicos encargados de la vigilancia de infección nosocomial fueron médicos especialistas en medicina intensiva, con especial interés y formación en las enfermedades infecciosas. Estos médicos registraron de forma prospectiva las infecciones pero no intervinieron de forma directa en su diagnóstico que correspondió al médico responsable del paciente.
Para el diagnóstico etiológico fueron aceptados los criterios utilizados por cada UCI participante. En el caso de las N-VM se han clasificado las técnicas empleadas en el diagnóstico etiológico en invasivas (utilización de fibrobroncoscopia y/o biopsia pulmonar) y no invasivas. La susceptibilidad a los distintos antibióticos, de los patógenos identificados como responsables de las infecciones, se realizó siguiendo las especificaciones (método y valores) del National Committee for Clinical Laboratory Standards (NCCLS, 1995)4 y que se incluyen en las respectivas fichas técnicas.
Para el seguimiento de multirresistencia se han definido los marcadores de resistencia para cada microoorganismo: para Pseudomonas aeruginosa, amikacina, ceftazidima, ciprofloxacino, piperacilina-tazobactam e imipenem-cilastatina; para Acinetobacter baumannii, imipenem-cilastatina; para Staphylococcus aureus, Staphylococcus coagulasa negativa (SCN) y Staphylococcus epidermidis, meticilina u oxacilina y vancomicina; para Escherichia coli, ciprofloxacino y cefotaxima; para Enterobacter spp., ceftazidima; para Enterococcus spp. vancomicina. Para el cálculo del porcentaje de resistencias de cada uno de ellos se ha incluido en el numerador el número de infecciones con cepas con el patrón de multirresistencia predefinido y en el denominador el número total de infecciones con cepas de ese patógeno, independientemente del patrón de resistencia. Se ha incluido un único aislamiento para cada infección.
Los factores de riesgo de las infecciones controladas se han calculado de forma global para todos los enfermos ingresados durante el período de vigilancia, según los criterios utilizados en el National Nosocomial Infections Surveillance (NNIS)5,6. Para ello se han contabilizado diariamente los pacientes con ventilación mecánica, sonda uretral, catéter arterial y catéter venoso central (excluyendo los de inserción por venas basílicas), así como el número de catéteres vasculares centrales, incluidos los catéteres de arteria pulmonar, nutrición parenteral, hemodiálisis y los que incorporan reservorios. Se ha calculado para cada uno de ellos la ratio de utilización, definido como el cociente entre el número de días de utilización de cada técnica invasiva y los días de riesgo (días de estancia). Para el cálculo de la ratio de catéteres vasculares se han contabilizado como días de instrumentalización la suma de los días de catéteres venosos centrales y la de catéteres arteriales.
Para cada una de las infecciones estudiadas (neumonías o infecciones urinarias o bacteriemias) se han estimado la incidencia acumulada (IA) y la densidad de incidencia (DI). La incidencia acumulada se calcula dividiendo el número de infecciones por el total de pacientes que cumplían los criterios de inclusión y se expresa en porcentajes. La densidad de incidencia se calcula dividiendo el número de infecciones por el total de estancias o por el total de días de exposición al dispositivo de riesgo. Se expresa como el número de infecciones por 1.000 días de estancias o 1.000 días de exposición.
Análisis estadístico
La recogida de datos se ha realizado utilizando la aplicación informática ENVIN-UCI desarrollada en la base de datos Access 97. El programa dispone de sistemas de seguridad que obligan a cumplimentar las variables definidas como básicas e imposibilitan la introducción de valores ilógicos. Las variables cualitativas se describen con el porcentaje de distribución de cada una de las categorías. Las variables cuantitativas se describen con la media y la desviación estándar cuando siguen una distribución normal; con la mediana, en caso contrario. El estudio de la comparación de la incidencia de infecciones en función de variables cualitativas (como la patología de base o la presencia de cirugía urgente) se ha realizado mediante la prueba del Chi-cuadrado En el caso de variables continuas (edad o APACHE II) categorizadas se ha calculado también el Chi-cuadrado para tendencia lineal. El nivel de significación estadística aceptado ha sido del 5% (p < 0,05).
RESULTADOS
Características de la población
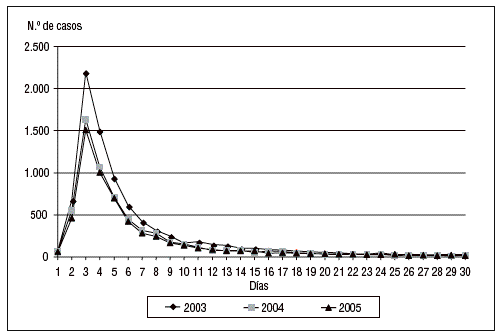
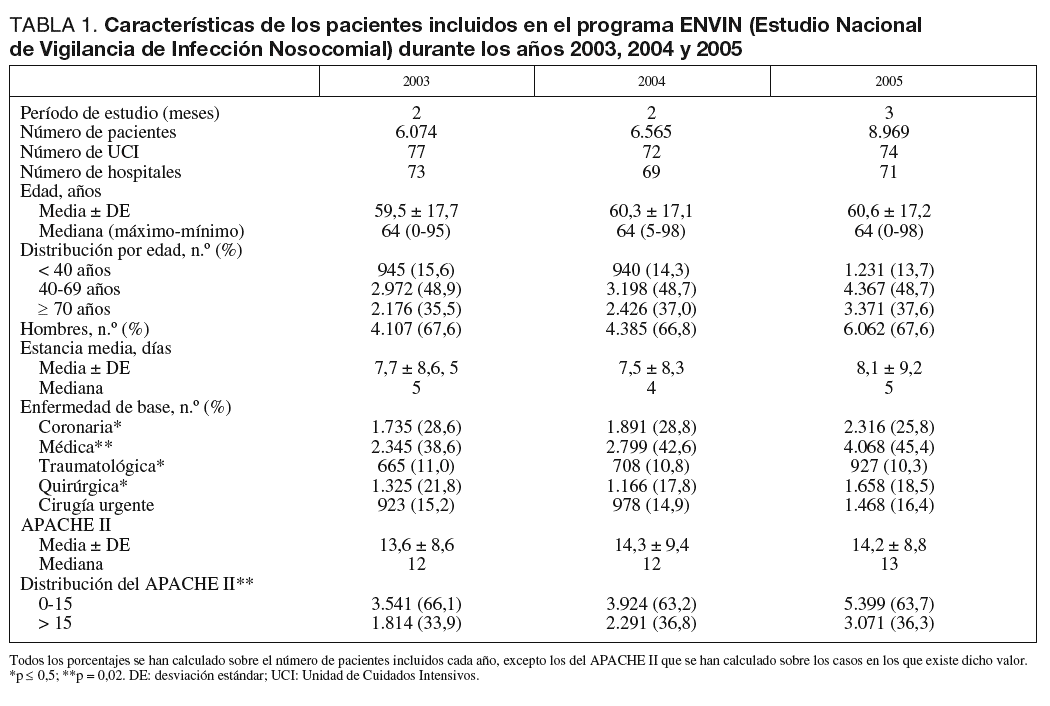
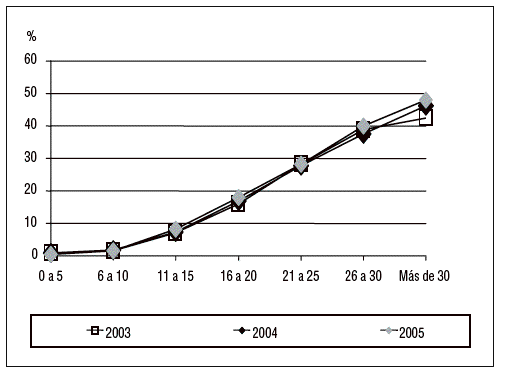
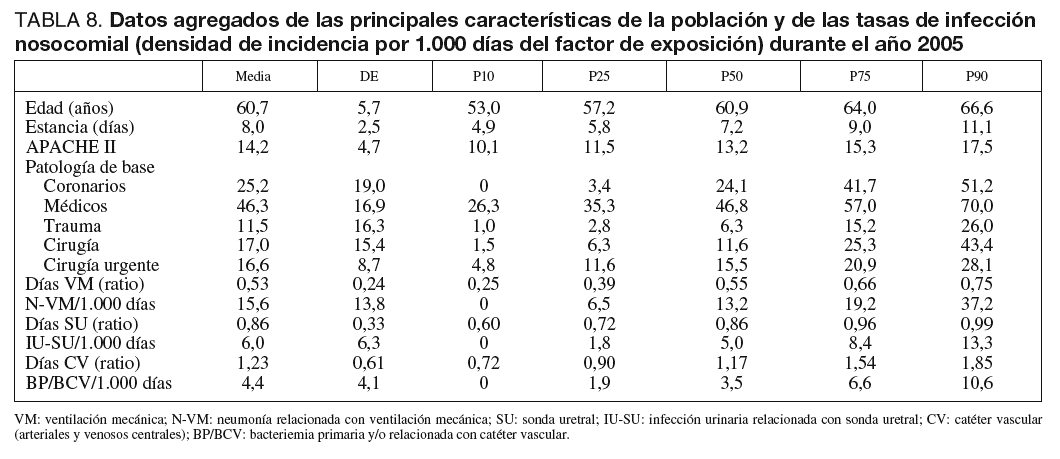
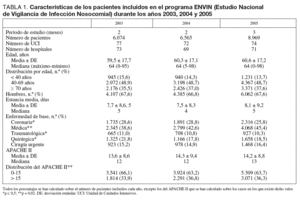
Se han incluido 21.608 pacientes a lo largo de los tres años estudiados. El número de pacientes, sus características demográficas, la patología de base, los marcadores de gravedad y la estancia media se incluyen en la tabla 1, diferenciándose los valores para cada uno de los años estudiados. Llama la atención el incremento de pacientes incluidos en el último año, en las UCI participantes, y la edad de la población controlada que ha aumentado significativamente a lo largo del período estudiado desde una media de 59,5 años hasta 60,6 años. Así mismo, el número total de pacientes mayores de 70 años ha crecido hasta alcanzar en el año 2005 al 37,6% de todos los incluidos. El nivel de gravedad calculado con el sistema APACHE II ha aumentado significativamente, a lo largo de los tres años controlados, desde 13,6 a 14,3 puntos. En la figura 1 se incluye la distribución de los enfermos según la estancia para cada uno de los años estudiados, en donde se observa la mayor concentración de pacientes en la estancia de tres días.
Figura 1. Distribución de los pacientes según los días de estancia en los años 2003, 2004 y 2005.
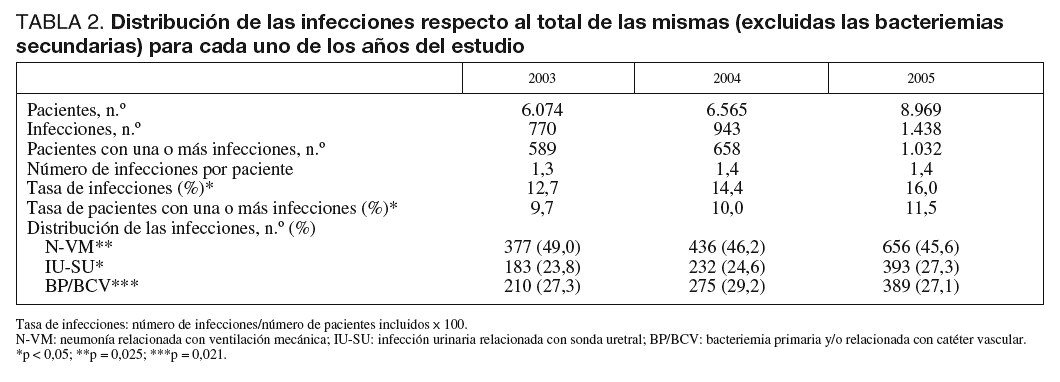
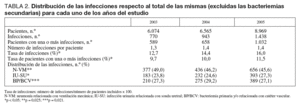
Se han detectado un total de 3.151 infecciones relacionadas con dispositivos invasores en 2.279 pacientes, cuya distribución a lo largo de los años estudiados se incluye en la tabla 2. Se ha observado un incremento significativo de la tasa global de infecciones que ha aumentado desde el 12,7% hasta el 16,0% (p < 0,05). La distribución de las mismas demuestra la importancia de las N-VM, que son casi la mitad de las infecciones detectadas, a pesar de que han disminuido de forma significativa a lo largo de los tres años controlados (tabla 2).
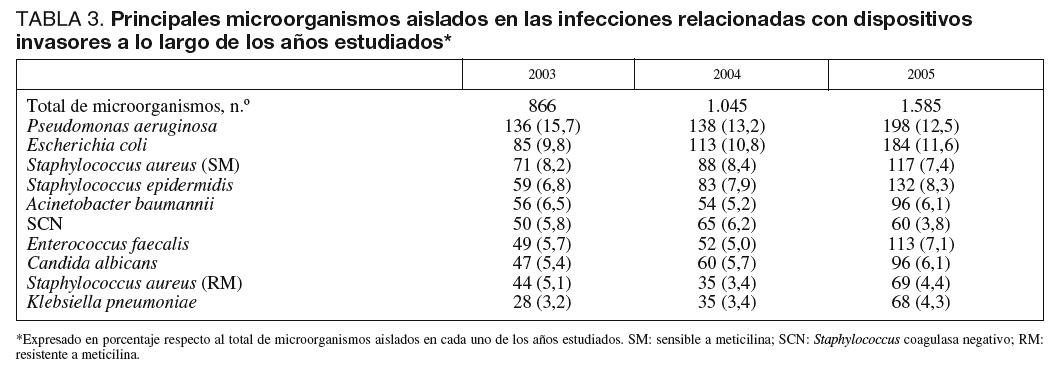
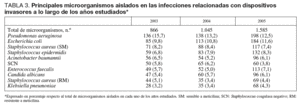
Los microorganismos responsables de estas infecciones se describen en la tabla 3, en donde se observa que existe un predominio de 10 microorganismos que en su conjunto suponen más del 70% del total de los microorganismos identificados en las infecciones controladas. Destacan en todos los períodos analizados Pseudomonas aeruginosa, Escherichia coli y Staphylococcus aureus.
Neumonías relacionadas con ventilación mecánica
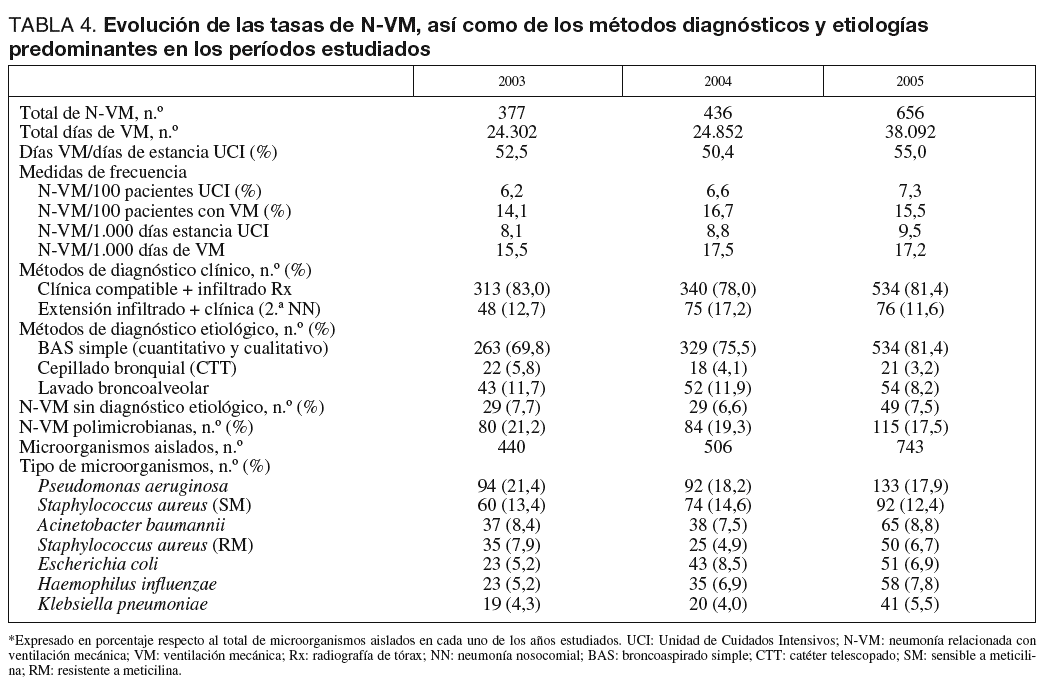
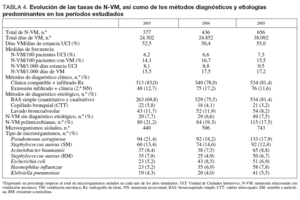
Se han diagnosticado 1.469 N-VM durante los períodos estudiados que se distribuyen en cada uno de los años, tal como se muestra en la tabla 4. La ratio de utilización de VM oscila entre el 50 y el 55% del total de días de ingreso en UCI. Se ha observado un aumento a lo largo de los tres años de las N-VM en relación con el número de pacientes ingresados (6,2% al 7,3%; p = 0,025) y con el número total de estancias (8,1% al 9,5%), mientras que las tasas se mantienen más estables cuando se relacionan con el factor de riesgo mas importante que es la VM. Han predominado las N-VM diagnosticadas mediante criterios clínicos específicos (clínica compatible e infiltrado radiológico persistente), mientras que la utilización de pruebas invasoras para buscar un diagnóstico etiológico no ha llegado al 20% de los casos en todos los años, predominando las muestras respiratorias obtenidas por broncoaspirado simple (BAS) (cualitativas y cuantitativas). Las N-VM polimicrobianas se mantienen en torno al 20%. En la etiología han predominado siete patógenos que en conjunto suponen casi el 65% de todos los aislados, destacando P. aeruginosa, S. aureus sensible a meticilina y A. baumannii.
Infección urinaria relacionada con sonda uretral
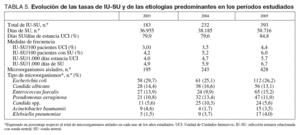
Se han diagnosticado 808 IU-SU durante los períodos estudiados que se distribuyen a lo largo de los tres años estudiados tal como se indica en la tabla 5. La ratio de utilización de SU ha aumentado hasta el 84,8% de los días de estancia en UCI en el último año, lo que se ha asociado con un incremento de las tasas de IU-SU, tanto las relacionadas con los pacientes (3% en 2003 hasta el 4,4% en el 2005) como las relacionadas con el factor de riesgo más importante que es la SU (DI: 4,9% en 2003 hasta 6,7 en 2005; p < 0,05). La etiología de estas infecciones está producida por cuatro microorganismos predominantes, E. coli, Candida albicans y/o Candida spp., E. faecalis y P. aeruginosa, que en su conjunto suponen el 75% de todos los casos de IU-SU.
Bacteriemia primaria y relacionada con catéter
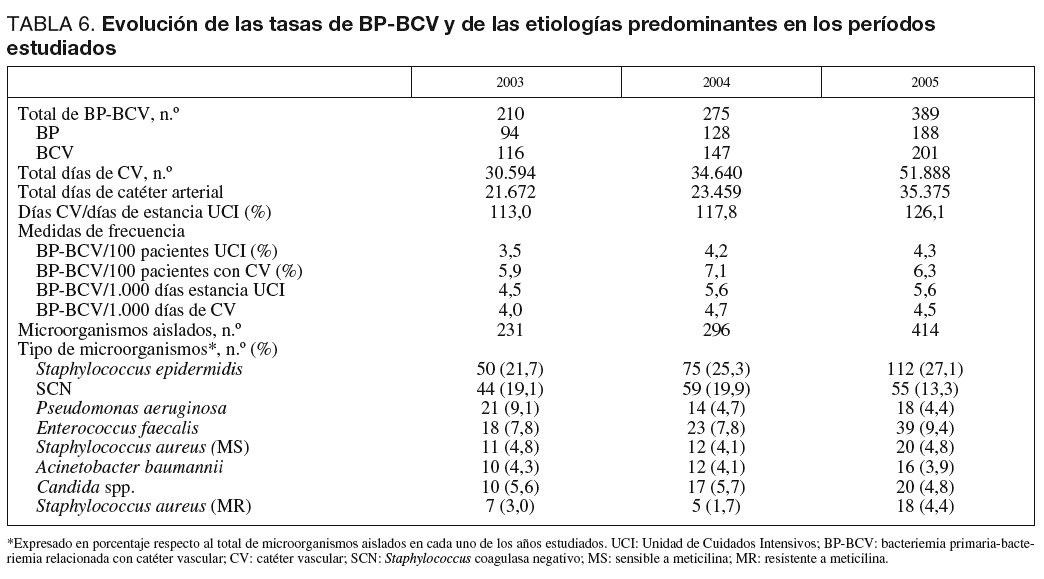
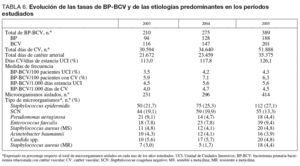
Se han diagnosticado 874 BP-BCV (464 relacionadas con catéter vascular y 410 bacteriemias primarias) que se distribuyen a lo largo de los tres años estudiados tal como se muestra en la tabla 6. La ratio de empleo de catéter vascular (que incluye los catéteres venosos centrales y los catéteres arteriales) ha aumentado a lo largo de los años, llegando a 126,1 por 100 días de estancia en UCI en el año 2005. Las tasas de BP-BCV han aumentado en relación al número de pacientes ingresados en UCI y al número de estancias mientras que los cambios han sido mínimos cuando se relaciona con el factor de riesgo más importante como son los CV. La etiología se mantiene estable, predominando los S. epidermidis y los SCN, que junto con P. aeruginosa y E. faecalis suponen más del 55% del total de aislamientos en esta infección.
Evolución de los marcadores de resistencia
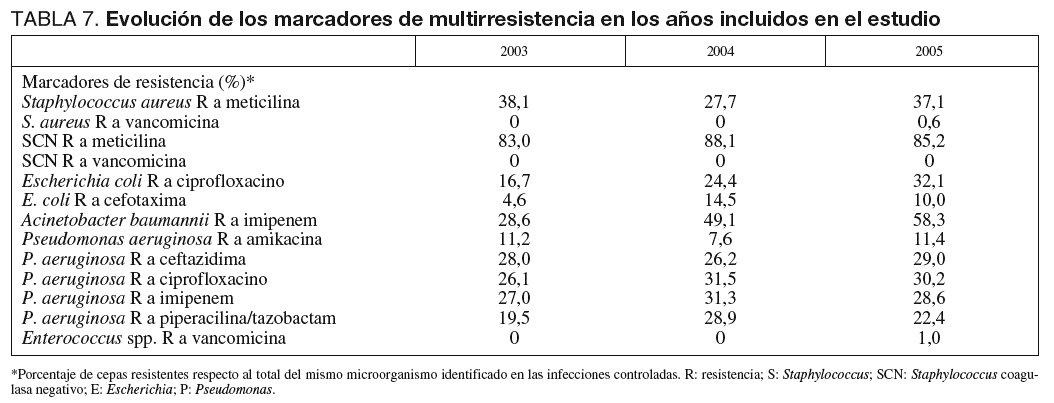
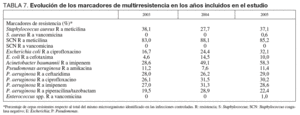
En la tabla 7 se incluye la evolución de los marcadores de resistencia seleccionados para el conjunto de las infecciones controladas. Mientras que las tasas se han mantenido más o menos estables en algunos marcadores como en SARM, SCN resistente a meticilina o P. aeruginosa resistente a los antibióticos antipseudomonales, en otros se ha observado un incremento de los marcadores de resistencia, en especial en A. baumannii, que ha llegado al 58,3% de resistencia frente a imipenem en el año 2005 y E. coli que ha aumentado la resistencia frente a ciprofloxacino hasta el 32%, y frente a cefotaxima hasta el 10% en el último año controlado. Por el contrario el porcentaje de cepas de S. aureus, SNC o Enterococcus spp. resistentes a vancomicina es prácticamente nulo.
Mortalidad
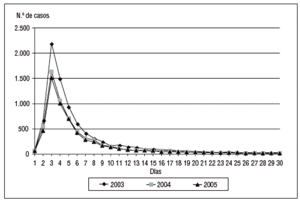
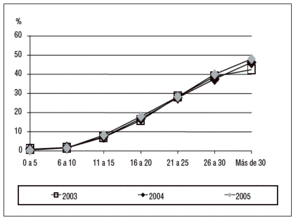
Han fallecido durante el período de vigilancia en la UCI 2.576 pacientes (11,9%) y la tasa se ha mantenido estable en los tres períodos estudiados (11,9%, 11,9% y 12,0%, respectivamente). La mortalidad varía ampliamente en función de la patología de base (entre el 4,1% y el 5,3% en pacientes coronarios, entre el 18,4% y el 20,1% en pacientes médicos, entre el 6,9% y el 11,3% en pacientes traumatológicos y entre el 6,2 y el 6,9% en pacientes con cirugía programada), así como en función del nivel de gravedad (fig. 2). La mortalidad global, a lo largo de los tres años estudiados, ha oscilado en los pacientes con N-VM entre el 30% y el 34,8%, con IU-SU entre el 21,3% y el 27,3% y con BP/B-CV entre el 25,1% y el 28,9%.
Figura 2. Relación entre nivel de gravedad y mortalidad en los años 2003, 2004 y 2005.
Datos agregados
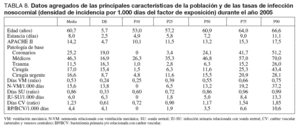
Con intención de establecer comparaciones entre diferentes UCI se incluyen en la tabla 8 los datos agregados (expresados en percentiles), correspondientes al año 2005, de las principales variables que definen las características de la población incluida en dicho año y los factores de riesgo de infección, así como de las tasas de las tres infecciones controladas expresadas en densidad de incidencia por 1.000 días del factor de exposición.
DISCUSIÓN
La principal aportación de este estudio ha sido cuantificar las tasas nacionales, correspondientes a los años 2003, 2004 y 2005, de las principales infecciones adquiridas en UCI relacionadas con dispositivos invasores. Así mismo, se incluyen las etiologías de cada una de ellas y la evolución de los marcadores de multirresistencia de los principales microorganismos identificados en dichas infecciones. Estos datos son de referencia nacional y permiten establecer comparaciones con los publicados en años anteriores7-10.
Una limitación de este estudio es el carácter voluntario en la participación en el sistema de vigilancia, lo que puede ser un factor capaz de influir en las variaciones de las tasas nacionales de las infecciones estudiadas y de los marcadores identificados, y limitar la validez de la comparación de tasas a lo largo de los años. Por este motivo, en nuestro estudio se aportan datos agregados por percentiles, en este caso los correspondientes al año 2005, de las principales características poblacionales, ratios de los factores de riesgo y de las tasas de cada una de las infecciones controladas. Estos datos agregados están disponibles, para cada año del estudio, en el informe anual que se distribuye por todas las UCI de nuestro país. La comparación entre los datos de cada unidad y los del conjunto nacional permite identificar las desviaciones respecto al percentil 50 de cada una de las variables incluidas.
El nivel de participación en el sistema de vigilancia nacional ha ido en aumento desde su inicio en el año 1994, y se ha consolidado en los últimos años en torno a 70-75 UCI y la inclusión de más de 6.000 pacientes en cada período de estudio, superando en el año 2005 los 8.000 pacientes, coincidiendo con la extensión del período de vigilancia a 3 meses. El concepto de vigilancia de infección nosocomial ha sido aceptado plenamente en las UCI de nuestro país, al tiempo que se ha asumido que la responsabilidad de la vigilancia y el control de la infección nosocomial adquirida en UCI corresponde a los médicos que atienden de forma directa a estos enfermos críticos, en colaboración con otros especialistas comprometidos en dicha tarea.
Al igual que otros países europeos (Bélgica, Francia, Alemania, Portugal y Holanda) que habían desarrollado sus propios programas para la vigilancia de infección nosocomial en UCI11, el programa ENVIN se ha integrado en el programa europeo de vigilancia de infección nosocomial en UCI (estudio HELICS) que ha iniciado la recogida y análisis de datos en el año 2004, utilizando una metodología común12. Las primeras comunicaciones con datos europeos, incluidos los aportados por el grupo ENVIN, han sido presentadas en el Congreso Europeo del año 200513-17.
Entre las características de la población incluida en las UCI de nuestro país destaca el aumento de la edad, cuya media no para de incrementarse en los últimos años, habiendo superado la población mayor de 70 años el 37% del total de pacientes ingresados en UCI, mientras que otras variables como la gravedad, género o las patologías de base de los pacientes no han experimentado variaciones semejantes.
Las N-VM continúan siendo las infecciones más frecuentes en el entorno del paciente crítico, a pesar de la existencia de un gran número de estrategias farmacológicas18-20 y no farmacológicas21-23 encaminadas a su disminución. Aunque la densidad de incidencia en los tres últimos años ha disminuido significativamente, se mantiene superior a 15 episodios por 1.000 días de ventilación mecánica, lo que indica el fracaso en la aplicación de medidas preventivas en nuestro país. Las tasas de referencia más próximas al modelo de paciente estudiado por nosotros corresponden a las aportadas en el estudio NNIS. En dicho estudio las frecuencias, expresadas en densidad de incidencia respecto a 1.000 días de VM, han sido calculadas para UCI de especialidades y oscilan según datos del año 2002 entre 2,2 episodios por 1.000 días de VM en UCI pediátricas y 14,7 episodios por 1.000 días de VM en UCI de trauma, mientras que en UCI coronarias y médico-quirúrgicas, más parecidas a las UCI españolas, las DI varían desde 3,4 episodios a 5,3 casos por 1.000 días de VM24. Las tasas aportadas por el estudio HELICS16, con datos de los años 2000 a 2003, señalan también grandes diferencias entre los países que han participado en el estudio. Las tasas de N-VM expresadas en episodios por 1.000 días de estancia en UCI oscilan desde 2,8 episodios por 1.000 días de estancia en UCI alemanas hasta 15,4 episodios por 1.000 días de estancia en UCI austríacas, mientras que los datos españoles fueron, en el mismo período, de 7,0 episodios por 1.000 días de estancia. Estos datos son ligeramente inferiores a los obtenidos en los años ahora estudiados que oscilan entre 8,1 y 9,5 casos por 1.000 días de VM. Es necesario, pues, en base a los datos expuestos, desarrollar e implementar nuevas estrategias encaminadas a disminuir estas infecciones en las UCI de nuestro país. Por el contrario, la información comparativa de IU-SU entre nuestros datos y los obtenidos en el estudio NNIS muestra menos diferencias. Las DI en los años estudiados por nosotros oscilan entre 4,9 y 6,7 episodios por 1.000 días de SU, mientras que los datos americanos de las UCI coronarias y médico-quirúrgicas son de 5,5 y 5,6 episodios por 1.000 días de SU24.
Las tasas de BP/BCV utilizadas por nosotros difieren de forma importante con las tasas utilizadas en el estudio NNIS, ya que en nuestro caso se define el denominador como la suma de los días en que los pacientes de riesgo son portadores de uno o más catéteres venosos centrales y la de los días que son portadores de un catéter arterial. La ratio de empleo de un catéter vascular de riesgo de BP/BCV con respecto al total de días de estancia en UCI oscila en los años controlados desde 1,1 a 1,3. Por ese motivo, para establecer una comparación se debe realizar con los datos previos de nuestro sistema de vigilancia. Las comparaciones demuestran un incremento significativo de las BP/BCV con respecto a los primeros años estudiados7, e incluso a lo largo de los tres años incluidos en este estudio.
En nuestro estudio, el análisis de la etiología de la N-VM confirma, como ocurre en otros países25-27, el protagonismo de S. aureus como el primer agente patógeno responsable de esta infección, seguido de P. aeruginosa, aunque existen importantes variaciones dependiendo de la clasificación de las N-VM en precoces o tardías. Mientras que en las precoces predomina S. aureus sensible a meticilina y H. influenzae, en las tardías son más frecuentes P. aeruginosa, A baumannii y S. aureus resistente a meticilina28. En infecciones urinarias es E. coli el principal responsable, seguido por Candida albicans, E. faecalis y P. aeruginosa. Mientras, en bacteriemias primarias (incluidas las relacionadas con catéteres) son los S. epidermidis y SCN los microorganismos más frecuentes. En esta localización continúa siendo muy elevado el número de aislamientos de SCN sin identificación a nivel de especie, a pesar de que los clínicos consideran dicho aislamiento como responsable de una verdadera bacteriemia. En general, la distribución de etiologías por infecciones se ha mantenido constante sin grandes diferencias a lo largo de los últimos años.
Entre los marcadores de multirresistencia que se han controlado en nuestro estudio destaca el aumento de resistencias de la mayoría de antibióticos llamados antipseudomonales frente a P. aeruginosa, que oscila entre el 20-30%, con la excepción de amikacina que mantiene una tasa de sensibilidad en torno al 90%. La proporción de cepas de S. aureus resistente a meticilina ha sido superior al 35% en los años 2003 y 2005. Así mismo, se ha observado incremento de cepas de E. coli resistentes a ciprofloxacino (desde el 16,7% en 2003 hasta el 32,1% en 2005) igual que en la resistencia a cefotaxima (que ha llegado al 10% en 2005). También han aumentado las cepas de A. baumannii resistentes a imipenem, desde el 28,6% hasta el 58,3% en el último año. Por el contrario, las cepas de Enterococcus spp. o de S. aureus resistentes a vancomicina han sido anecdóticas a diferencia de lo que ocurre en otras áreas geográficas29,30.
Aunque no se ha realizado una validación externa de los datos incluidos en nuestro sistema de vigilancia, la información analizada en nuestro estudio se supone de máxima calidad, ya que el diagnóstico y registro de los datos se realiza, a diferencia de otros sistemas de vigilancia, de forma prospectiva, por profesionales médicos, con actividad asistencial en el servicio en donde se diagnostican las infecciones. Así mismo, el diseño del programa disminuye la probabilidad de errores respecto a fechas de ingreso y alta o clasificación de las infecciones.
La aplicación de un sistema de vigilancia de infección nosocomial incorpora un valor añadido a la calidad asistencial de una UCI, al margen de las tasas obtenidas. Sin embargo, no hay que olvidar que el objetivo principal de la vigilancia es disminuir las tasas de infección nosocomial mediante la introducción de medidas de intervención destinadas a prevenir su aparición, así como también es objetivo de la vigilancia optimizar los tratamientos empíricos adaptándolos a la sensibilidad de los os introducidos deben tener impacto en la disminución de la mortalidad, de las estancias hospitalarias o de los costes del proceso, o bien en un incremento de la calidad de vida31. Recientemente se ha analizado el impacto de las infecciones adquiridas en UCI durante la estancia en ellas, utilizando la información proporcionada por nuestro sistema de vigilancia32. Las conclusiones de dicho estudio permiten afirmar la importancia de las infecciones nosocomiales en la evolución de los enfermos críticos ingresados en UCI y la necesidad de extremar todas las medidas necesarias para su prevención.
Hospitales incluidos y participantes en el grupo de trabajo de vigilancia de la infección nosocomial en el paciente crítico, en los años 2003, 2004 y 2005 (entre paréntesis se incluye el número de casos aportados en cada año del estudio)
Hospital Virgen del Rocío (Traumatología), Sevilla (119, 123, 176), F. Hernández, C. García, P. Jiménez; Hospital General Virgen del Rocío, Sevilla (53, 0, 0), P. Camacho, S.R. Leal, A. Herruzo, R. Amaya; Clínica Santa Isabel (Asisa), Sevilla (0, 0, 99), J. Fajardo, F.J. Saldaña; Hospital Virgen de la Macarena, Sevilla (192, 0, 296), A. Arenzana, A.M. Cossio, L. Cantón, S. Ibáñez, C. Calvo, C. Valiente, D. Del Toro, L. Jiménez; Hospital General Carlos Haya, Málaga (0, 0, 372), C. Aragón, J. Férriz, A. Rodríguez, F. Rodríguez; Hospital Universitario Virgen de la Victoria, Málaga (157, 162, 95), M.V. De la Torre; Hospital de San Juan de la Cruz, Úbeda (Jaén) (40, 49, 62), A. Bartolomé, M.M. Sánchez; Hospital Clínico San Cecilio, Granada (145, 268, 0), F. González, A. Estivill, S. Narvona, E. Jimeno, P. Martínez, M. González, R. García del Moral; Centro Médico Quirúrgico Virgen de las Nieves, Granada (166, 94, 200), A. Raya, M. Barranco; Centro de RHB y Traumatología Virgen de las Nieves, Granada (55, 46, 86), F. Guerrero, M.J. Chavero, J.F. Machado, E. Aguilar; Hospital General Básico de Baza, Granada (19, 0, 0), M.I. Rodríguez, J.L. Bellot, A. García; Hospital Universitario Puerta de Mar, Cádiz (46, 37, 104), R. Sierra, A. Guerrero, A. Gordillo, O. Lozano, M.D. Freire, R. Bellido, H. García, A. Ramírez, I. Valiente, R. Díaz; Hospital Reina Sofía, Córdoba (190, 0, 0), G. Alonso, M. Luque, H. Sancho; Hospital Infanta Margarita de Cabra, Córdoba (40, 0, 57), P. Lara; Hospital Juan Ramón Jiménez, Huelva (65, 94, 126), A. Doblas, M. Rodríguez, D. Mora, M. García; Hospital de Poniente, El Ejido (Almería) (58, 53, 85), J. Peinado, J. Fierro, Y. Capel; Hospital General Miguel Servet (UCI polivalente), Zaragoza (96, 90, 0), V. González, S. Ortega, A. Morón; Hospital Royo Vilanova, Zaragoza (0, 40, 0), A.I. Ezpeleta, G. Olivar, E. Campos, J. Muñoz, P. Dorado; Hospital General San Jorge, Huesca (0, 86, 122), A. Lander, C.A. Homs, L. Labarta, C. Serón, M. Avellanas, C. León; Hospital Obispo Polanco, Teruel (49, 0, 61), I. Lorda de los Ríos; Hospital Central de Asturias, Oviedo (93, 149, 136), A. Blanco, D. Parra, B. Quindós, A. González, A. Martínez, R. Yano, V. Español, G. Muñoz, L. Marqués, C. Calleja; Hospital de Cabueñes, Gijón (Asturias) (0, 0, 126), M. Lacort; Hospital San Agustín, Avilés (Asturias) (46, 68, 106), M. Valledor, M.J. Gutiérrez, M.T. Antuña; Hospital Valle de Nalón, Langreo (Asturias) (40, 47, 0), L. Velasco, A. García, M. Rodríguez, J. Alfonso, B. Fernández; Clínica Palmaplanas, Palma de Mallorca (0, 50, 73), J.M. Bonell, E. Sospedra; Clínica Rotger, Palma de Mallorca (0, 79, 108), R. Jordá; Hospital Son Llatzer, Palma de Mallorca (114, 0, 0); Hospital Can Misses (Eivissa) (55, 0, 0), E. Molina, P. Merino, E. Escudero, E. Bartual; Hospital Verge del Toro, Mahón (Menorca) (33, 36, 40), R. Fernández-Cid, M.A. González, M.A. Arribas, J. Llorca; Hospital General de Gran Canaria Dr. Negrín (63, 0, 0), J.L. Romero, C. Sánchez, J.A. Marcos; Hospital Ntra. Sra. de la Candelaria, Santa Cruz de Tenerife (133, 237, 227), J. Sánchez, M.C. Ruiz, C. Colmenero; Hospital Nacional de Parapléjicos, Toledo (23, 0, 0), M.E. García, A. Rodríguez; Hospital Nuestra Sra. del Prado, Talavera de la Reina (Toledo) (0, 91, 132), F. Árbol, M. Sánchez, P. López; Hospital General de Albacete (71, 0, 68), F. García, V. Corcoles, A. Martínez; Hospital Clínico Universitario de Valladolid (41, 53, 69), F.J. Pérez, P. Ucio, F. Bobillo; Hospital Clínico, Salamanca (129, 0, 222), J.C. Ballesteros, A. Rodríguez, V. Sagredo, J. González, F. Martín; Hospital General de Segovia (78, 72, 58), J.J. Cortina, M.J. López-Cambra, N. Albala, S. Rey, J.M. Campos, M.A. Taberna; Hospital General Yagüe, Burgos (115, 112, 158), M.J. López-Pueyo, M. Gascón, A. García, M. Martínez, F. Callejo; Hospital Virgen Blanca, León (62, 61, 113), D. Fontaneda, C. Fernández, M.E. Sevillano, G. Domínguez, I. González; Hospital General de Catalunya, San Cugat del Vallés (Barcelona) (0, 95, 216), O. Farré, A. León, G. Mestre, J. Ibáñez, J.J. Martínez, S. Barbadillo; Hospital de la Vall d'Hebrón, Barcelona (123, 132, 164), M. Palomar, E. Arnau, J. Serra, X. Nuvials, J. Caballero, R. Alcaraz; Hospital Vall d'Hebrón (Coronaria), Barcelona (181, 198, 280), B. Almirante, C. Ferrer, I. Albero, Q. Roma, M. Carrasco; Hospital de la Vall d'Hebrón (Traumatología), Barcelona (47, 57, 79), M. Báguena, A. Garnacho de Vega; Hospital Clínic (UCI quirúrgica), Barcelona (43, 32, 0), E. Zavala, N. Fábregas, A. Alcón, J. Balust; Clínica Asepeyo, San Cugat (Barcelona) (21, 22, 28), R. Tomás; Centro Médico Delfos, Barcelona (48, 75, 84), R. Ferrer, M.C. Martín, J. Ramón; Hospital del Mar, Barcelona (70, 166, 132), F. Álvarez-Lerma, M.P. Gracia; Hospital Sagrat Cor, Barcelona (0, 71, 103), R. Solans, R. García, C. Garrido, M. Albertos, A. Aracil, M.J. Domínguez, A. Rovira, R. Viana; Hospital de Bellvitge, Hospitalet de Llobregat (Barcelona) (178, 149, 222), J. Ballús, F. Esteve, A. Mateu, E. Santaposta, A. Lores, R. Granada; Hospital de Barcelona (SCIAS), Barcelona (0, 65, 109), J. Costa, M. Calizaya; Hospital de la Creu Roja, Hospitalet de Llobregat (Barcelona) (0, 46, 79), A. Rovira, A. López, J. Berrade, L. Oussedik, N. Rico; Hospital Mutua de Tarrasa, Barcelona (69, 58, 98), N. Freixas, J.M. Nava, M. Álvarez del Castillo, J. González de Molina, M.J. Burgueño, M. Riera; Hospital de Terrase, Barcelona (0, 67, 0), J. Amador; Consorci Sanitari de Mataró, Barcelona (96, 0, 142), J. Almirall, J.C. Yebenes, G. Miró; Fundació Althaia, Manresa, Barcelona (0, 87, 0) S. Rodríguez; Hospital de Igualada, Barcelona (48, 50, 50), M. Casanovas; Hospital General de Granollers, Barcelona (46, 53, 123), P. Garro, Ll. Bancó, M. Rodoreda, P. Velasco, S. Armengol; Hospital Universitari Dr. Josep Trueta, Girona (104, 105, 136), J.M. Sirvent, P. Ortiz, S. Barbadillo, F.J. González de Molina; Hospital Arnau de Vilanova, Lleida (98, 103, 106), F. Barcenilla, A. Jover, D. Campi, D. Castellana, R. Alcega, J. Vilanova, M. Valverde, J. Prados; Hospital Universitari de San Joan de Reus, Tarragona (46, 44, 66), F. Esteban, J.M. Galván; Hospital de Tortosa Verge de Cinta, Tortosa, Tarragona (0, 44, 36), J. Luna, A. Queral; Hospital Ntra. Sra. de Meritxell, Andorra (0, 0, 55), A. Margarit, A. Badía, S. Victorio, M.T. Marcer; Hospital del Conxo, Complejo Hospitalario Universitario de Santiago, A Coruña (36, 39, 0), E. Merayo, C. Martín; Hospital Clínico Universitario (UCI) Santiago de Compostela, A Coruña (0, 0, 86), E. Ferrer, E. Betancort, J.R. Fernández, I. Chico, R. Casado; Hospital Arquitecto Marcide, El Ferrol, A Coruña (73, 0, 0), C.J. Fernández, J. González, A. García; Compleixo Hospitalario Cristal-Piñol, Ourense (104, 103, 167), R. Arrojo, A. Díaz, E. Nevado; Complexo Hospitalario Santa María Madre (Nai), Ourense (61, 45, 66), V.J. López, J.C. Villar, M.J. Castro; Hospital Montecelo, Pontevedra (134, 95, 0), E. Alemparte, J.L. Martínez, N. Piñeiro, A. Barja, A. Pais, T. Sánchez de Dios, A. Lloria; Clínica Fátima, Vigo, Pontevedra (30, 20, 39), A. Varela, R. González, S. Zapatería, I. Abundancia del Barrio; Hospital Xeral Cies, Vigo, Pontevedra (83, 106, 152), P. Posada, C. Vara, S. Vara; Hospital Policlínica Povisa, Vigo, Pontevedra (60, 74, 64), M. Tornos, M.C. Touza; Hospital Meixoeiro, Pontevedra (83, 93, 102), S. Freita, M.J. Guillén, D. Vila, M. Pereira, C. Carballo, E. Murias; Hospital Xeral de Lugo (126, 134, 207), J. Blanco, M.A. Fernández; Fundación Jiménez Díaz, Madrid (64, 117, 0), M.A. Alcalá, A. Gamo de Maeyer; Hospital Militar Gómez Ulla, Madrid (29, 0, 79), M.R. Fernández, L. Sáenz; Hospital 12 de Octubre, Madrid (0, 86, 103), M. Catalán, J.C. Montejo; Hospital General de Móstoles, Madrid (76, 0, 108), M. Mas, G. García; Hospital de Getafe, Madrid (69, 98, 119), E. Cerdá, M.A. de la Cal, D. Ballesteros, A. Abella; Hospital de la Princesa, Madrid (0, 0, 98), N. Carrasco, I. Torrejón, N. Arevanillo, M.V. Parro; Hospital de la Arrixaca, El Palmar, Murcia (190, 199, 293), A. Martínez-Pellús, M. Galindo; Hospital de Navarra, Pamplona (143, 118, 170), J. Insausti, M. Loinaz, N. Villanueva, A. Ansotegui, A. Díaz, J.M. García, J. Barado, L. Esparza, N. Artesero; Hospital Virgen del Camino, Pamplona (78, 0, 0), E. Maraví, J.M. Martínez, O. Lozano, I. Susperregui, J. Escuchuri, I. Jiménez; Hospital García Orcoyen, Estella, Navarra (25, 39, 0), J. Lobo, J.A. Tihista, O. Agudo, P. Anguiano; Clínica San Miguel, Pamplona (21, 30, 0), J. Urtasun, C. Martínez, F. Rodríguez; Hospital de la Fe, Valencia (0, 169, 273), J. Cuñat de la Hoz, M. Talavera, R. Gimeno, L. Arias, A. Abalos, S. Tormo, J. Torres, D. Arizo; Hospital Clínico Universitario de Valencia (0, 67, 0), O. Rodríguez, J. Blanquer; Hospital de Sagunt, Valencia (73, 70, 91), M.J. Broch, V. López; Hospital de la Ribera, Alcira, Valencia (74, 0, 0), R. Garcés, G. Alamán, C. Antón, M. Parejo, A. Barrios, I. Rueda, A. Romero, M. Lafuente; Hospital San Jaime, Alicante (0, 75, 0), E. Herrero, A. Alcalá, J.L. Espinosa, I. Sebastián; Hospital General Universitario de Alicante (35, 133, 45), B. Álvarez, J. Acosta, J.M. Caturla; Hospital General de Castellón (0, 88, 148), R. Reig, L. Mateu; Hospital Comarcal de Vinaròs, Castellón (38, 33, 53), C. Santarrufina, F. Barrachina, C. Lorente, J. Arguedas, M. Pérez; Hospital Santiago Apóstol, Vitoria (37, 0, 0), F. Labaien, M.A. Ulibarrena, A. Manzano; Hospital de Txagorritxu, Álava (0, 33, 167), C. Castillo, T. Muñoz, S. Iribarren, Y. Poveda, J.L. Dudagoitia, C. Vinuesa; Hospital Donostia (antes N. S. Aránzazu), San Sebastián (67, 0, 73), A. Mendía, R. Sebastián, M. Zabarte, I. Azkarate, B. Azkarate; Hospital de Basurto, Bilbao (0, 0, 110), I. Santos, B. Herrero; Policlínica de Guipúzcoa, San Sebastián (54, 33, 0), E. Laviñeta, C. Reviejo; Hospital de Galdakao, Vizcaya (110, 76, 145), P.M. Olaechea, J.I. Pérez, E. Zaldíbar, R. Rivas; Hospital Marqués de Valdecilla, Santander (0, 49, 88), A. Varela, P. Ugarte, J.M. Marco.
Declaración de conflicto de intereses
Los autores han declarado no tener ningún
conflicto de intereses.