La investigación en el enfermo crítico es una obligación ética. Los conflictos éticos de la investigación en medicina intensiva provienen de la vulnerabilidad del enfermo, que en ocasiones ha perdido o visto reducida su capacidad de decidir, perdiendo así su autonomía. Debemos por tanto aunar esfuerzos para que ni los tratamientos, como la sedación o la ventilación mecánica, ni la propia enfermedad cercenen el derecho a la libertad individual de los participantes en la investigación, favoreciendo las condiciones en que hemos de recabar el consentimiento informado. La fragilidad, entendida como el compromiso de la capacidad para tolerar efectos adversos derivados de la investigación, ha de ser tenida en cuenta en la selección de los participantes. Esta ha de ser pertinente, imposible de aplicar en pacientes menos graves y ofrecer a priori unos beneficios potenciales que superen unos riesgos que han de ser conocidos y asumibles en función de una ética de la responsabilidad.
Research in critical care patients is an ethical obligation. The ethical conflicts of intensive care research arise from patient vulnerability, since during ICU admission these individuals sometimes lose all or part of their decision making capacity and autonomy. We therefore must dedicate effort to ensure that neither treatment (sedation or mechanical ventilation) nor the disease itself can affect the right to individual freedom of the participants in research, improving the conditions under which informed consent must be obtained. Fragility, understood as a decrease in the capacity to tolerate adverse effects derived from research must be taken into account in selecting the participants. Research should be relevant, not possible to carry out in non-critical patients, and a priori should offer potential benefits that outweigh the risks that must be known and assumable, based on principles of responsibility.
«Conservar la salud y curar las enfermedades», así comienza Claude Bernard su obra maestra Introducción al estudio de la medicina experimental1, que supuso el punto de partida de la investigación en medicina al promover la aplicación en este campo del método experimental. Relata en su introducción que la experimentación es, sin género de duda, más difícil en medicina que en ninguna otra ciencia, es una ciencia aplicada, pero se distingue de las demás en que la persona es el sujeto de acción.
La práctica clínica correcta, y por consiguiente ética, solo adquiere legitimidad social si ha sido previamente demostrada a través de la investigación clínica. Este cambio de lógica nos llevó a relegar una práctica doctrinal basada en la intención de beneficios, pero fundamentada en presunciones, experiencias personales y criterios subjetivos.
La toma de decisiones en el enfermo crítico es compleja, consecuentemente la investigación en este campo también. Sabemos que en la UCI cada paciente es único debido a que su fisiopatología, respuesta a los tratamientos y pronóstico están condicionados por numerosos determinantes; no tratamos con certezas como en otras ciencias como las matemáticas, sino que nos movemos realizando estimaciones sobre pacientes individuales fundamentadas en la investigación realizada sobre grupos de pacientes similares.
Hemos de entender, por tanto, la investigación clínica como una obligación ética, en aras del avance científico para nuestras futuras generaciones. Pero hay que considerar que comprende riesgos para los sujetos de investigación, siendo mandatorio protegerlos con especial dedicación.
El origen de la bioética moderna y las atrocidades de la investigación clínica en humanosLa necesidad de una regulación ética de las prácticas de investigación en medicina tiene su origen en aspectos históricos que ahora desarrollaremos, pero también se justifica por los avances científicos, adquisición de nuevos conocimientos y una sociedad que ha de ocupar un papel cada vez más activo y autónomo en la gestión de su salud. En la obra citada de Claude Bernard1 se establece que es inmoral experimentar sobre una persona, en la forma de que pueda ser peligrosa su participación, aunque el resultado pueda ser beneficioso para el resto de la sociedad. Esta argumentación que actualmente puede parecernos indiscutible y está ampliamente legislada, no fue la norma de actuación de unas lamentables investigaciones realizadas durante el siglo xx que supusieron el origen de la bioética moderna, cimentada en la autonomía del paciente y el respeto a su dignidad y sus derechos individuales. Recientemente hemos conocido la interrupción de la realización de ensayos clínicos en India2, se ha denunciado la vulneración de derechos individuales estableciéndose la necesidad de legislar la investigación con el fin de proteger a sus participantes.
Son ejemplos históricos de explotación de seres humanos en investigación las atrocidades cometidas durante la Segunda Guerra Mundial de la Alemania nazi que fueron calificadas como crímenes contra la humanidad en los juicios de Nuremberg3. El decálogo de principios promulgado en el Código de Nuremberg contempla por primera vez la necesidad de obtener el consentimiento voluntario por parte del sujeto que va a participar en la investigación. Pero desgraciadamente la crueldad en investigación en humanos no se restringió a la Alemania nazi, y es muy probable que no hayan salido a la luz otras experimentaciones en humanos realizadas violando los derechos individuales de las personas. Los experimentos de la Unidad 731 en la primera mitad del siglo xx en Japón consistieron, entre otros, en estudiar la evolución de las heridas de presos bombardeados, se realizaron disecciones a vivos, se sometió a personas vivas a congelaciones, se estudiaron los efectos de la inoculación de tóxicos, toxinas o exposición a radiaciones. En Estados Unidos hace apenas unas décadas salieron a la luz los estudios de la escuela estatal de Willowbrook, en los años 1958-1960, donde se inoculó deliberadamente a niños con deficiencia mental el virus de la hepatitis para estudiar la eficacia de su tratamiento. Los experimentos para el estudio del raquitismo y el escorbuto a primeros de siglo xx en el orfanato judío de Nueva York se realizaron en niños sometidos a déficit vitamínicos. No cabe duda de que estos acontecimientos y su repercusión en la opinión pública contribuyeron en gran medida al desarrollo de la bioética. Pero si hay una experimentación en humanos que realmente impactó, generando un relevante debate social que marcó un punto de inflexión en el desarrollo de la ética de la investigación, fue el estudio sobre la sífilis en Tuskegee, que se inició en 1930 prolongándose hasta 1972, y donde se observó la evolución de la sífilis sin ofrecer el tratamiento ya disponible con el objetivo de observar la evolución natural de la enfermedad; durante dicho periodo los investigadores llegaron a publicar más de una decena de artículos en revistas científicas4–10. Como consecuencia de todo ello se creó en el año 1974 la National Comission, cuyas recomendaciones para la investigación se recogen en el Informe Belmont11 publicado en 1978. Actualmente es una referencia ineludible en la investigación clínica y uno de los documentos fundacionales de la bioética moderna. En el informe Belmont se formulan los principios básicos que garantizan una investigación moralmente correcta (tabla 1); si aplicamos los mismos a la investigación en pacientes críticos podríamos afirmar que el principio de respeto a las personas considera que todos los pacientes han de ser tratados como personas con autonomía, capaces de deliberar sobre sus fines personales y tomar decisiones basándose en ello, en caso de presentar una autonomía disminuida contempla que han de tener derecho a su protección. Es necesario proteger con especial dedicación la autonomía de estos pacientes críticos caracterizados por ser vulnerables al no tener un control absoluto de la situación ni una posición de poder, o al menos la posibilidad de que ese poder se vea debilitado12.
El principio de beneficiencia hemos de entenderlo consistiendo en maximizar los beneficios potenciales, disminuyendo al máximo los posibles daños, este matiz es importante en pacientes críticos, pues el riesgo vital que los caracteriza per se cuestiona que se pueda realizar investigación sometiéndolos a riesgos cuando no cabe esperar beneficio alguno. Esta condición los diferencia de otras poblaciones de pacientes menos graves, que no se encuentran en situación crítica, estando menos expuestos a sufrir daños derivados de la investigación. Es por ello que los riesgos asumibles han de ser proporcionales al beneficio esperado. El principio de justicia es muy importante en la selección de los participantes en una investigación, se han de valorar los beneficios, riesgos, costes de la experimentación y cómo están distribuidos. La necesidad científica ha de fundamentar los criterios de elegibilidad más amplios posibles.
Conflictos éticos de la investigación en el paciente críticoA diferencia de lo que ocurre en otras áreas médico-quirúrgicas la investigación en medicina intensiva supone todo un reto por las dificultades y conflictos éticos que genera. Una parte considerable de las medidas aplicadas en medicina intensiva se soportan en investigaciones con grados de evidencia mejorables; la falta de investigación en el enfermo crítico conduce a una falta de conocimiento que a su vez le genera mayor desamparo frente a las enfermedades graves. La especial protección que ha de tener el enfermo no ha de implicar su exclusión de los estudios de investigación que tan necesarios son como un valor más a salvaguardar. En la tabla 2 se enumeran las principales dificultades, todas ellas condicionantes de conflictos éticos, que supone la investigación en medicina intensiva.
Una parte considerable de los pacientes ingresados en la UCI, bien por las medidas de tratamiento requeridas, bien por la propia enfermedad, van a tener en algún momento de su estancia una disminución de su capacidad para decidir, la obtención del consentimiento informado para la investigación en estas situaciones supone un área de conflicto que hemos de analizar. Si desde un punto de vista ético el riesgo al que han de someterse los participantes en un estudio de investigación han de ser mínimos resulta complicado aplicar dicho principio en el paciente crítico caracterizado precisamente por su gravedad y constante acercamiento a situaciones amenazantes para la vida. Las situaciones de emergencias son frecuentes en la UCI, y la necesidad de actuar con rapidez en un clima de incertidumbre dificulta la realización de estudios en dichas condiciones, generándose debate sobre la forma de investigar. La elección de los sujetos de investigación con el objetivo de obtener una muestra representativa se ve dificultada por la compleja fisiopatología del enfermo crítico y los múltiples factores o variables que pueden influir en la respuesta clínica además de la intervención en el estudio; tenemos dificultades para definir con precisión los principales síndromes, como por ejemplo la sepsis o el distrés. De hecho, hemos observado grandes diferencias en el pronóstico de pacientes en ensayos clínicos que a priori tuvieron los mismos criterios de inclusión13.
El consentimiento informado y el dilema del clínico-investigador en medicina intensivaEl consentimiento informado se fundamenta en el principio de respeto por las personas y es, desde un punto de vista ético, esencial en la investigación clínica14. No cabe de duda que los abusos cometidos en investigación durante el pasado siglo contribuyeran al desarrollo del consentimiento informado que ocupa hoy en día un requisito indispensable en investigación.
Han de prevalecer los derechos de las personas participantes basados en su libre elección de formar parte de una investigación, dándoles la oportunidad de comprender los potenciales beneficios y riesgos de su participación. La información ha de ser veraz y comprensible, y ha de ser necesario que los participantes comprendan que el objetivo primario de toda investigación no es obtener un beneficio directo de su inclusión en un estudio, sino la adquisición de conocimiento. Es necesario en este punto diferenciar entre práctica clínica e investigación que comparten incertidumbre, pero se diferencian notablemente en su justificación ética (tabla 3); la primera tiene por objeto proporcionar un beneficio a través de medidas diagnósticas y terapéuticas al paciente, mientras que la investigación pretende la adquisición de conocimiento para mejorar el manejo de las enfermedades. La convicción por parte de los pacientes incluidos en una experimentación de que obtendrán un beneficio terapéutico directo por su participación fue definida hace décadas por Appelbaum et al. como el equívoco terapéutico15. Aunque no se ha estudiado la frecuencia con que se produce el equívoco terapéutico en pacientes críticos, parece indiscutible que actualmente esta circunstancia continúa produciéndose en enfermedades graves y áreas asistenciales donde la investigación y la práctica clínica son realizadas por un mismo profesional. Es imprescindible asegurarse de que los participantes en estudios de investigación clínica comprendan que está dirigida a procurar beneficios a futuros pacientes, que se realizan para obtener conocimiento científico, que las intervenciones se van a realizar en función de un protocolo establecido y que los riesgos y beneficios se dan en un clima de mayor incertidumbre que en la práctica clínica16.
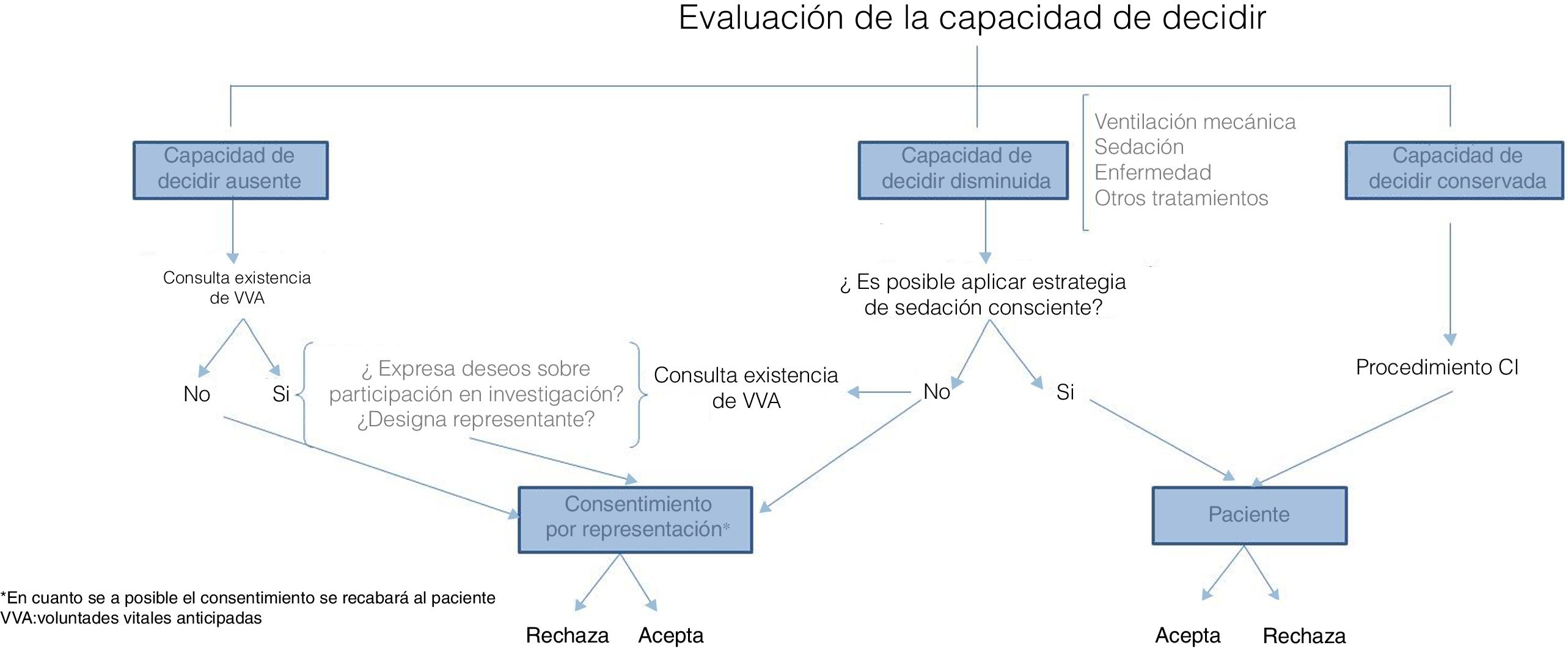
El error conceptual respecto al consentimiento informado, tanto en la práctica clínica como en la investigación clínica, es malinterpretar que el consentimiento es un documento firmado por el paciente para cumplir unos requisitos legales establecidos. Que en ocasiones el proceso de consentimiento informado no se ha realizado correctamente lo corroboran estudios en los que se ha demostrado un escaso conocimiento sobre las condiciones de estudios de investigación en participantes que firmaron su consentimiento17. El registro escrito no es más que una mínima parte de un proceso mucho más integrador y comunicativo que se fundamenta en la libertad de nuestros pacientes a la hora de tomar decisiones. En la tabla 4 se exponen las condiciones necesarias para obtener el consentimiento informado de manera adecuada en pacientes críticos18. La vulnerabilidad del paciente crítico radica en su incapacidad para protegerse, y en estas situaciones se deben garantizar estructuras encaminadas a minimizar el daño y la explotación. Es precisamente el consentimiento informado un acto médico mayor, que precisa de una veraz información oral o incluso si hiciera falta a través de otros medios, audiovisuales por ejemplo, para finalmente constar en la historia clínica en forma de papel firmado y en la historia digital como parte de la evolución de la persona que consiente la investigación; la obligación legal es la que le añade eficacia a la protección de las personas participantes en una investigación. Respecto a la capacidad para tomar decisiones en enfermos críticos hemos de discutir sobre determinados tópicos. La palabra enfermedad procede etimológicamente del latín infirmitas, viniendo a significar «sin firmeza»; asumir que los enfermos graves no son capaces de decidir debido a su estado es un concepto que hemos de abandonar. Por otro lado la valoración de la capacidad para tomar decisiones es dinámica, esto quiere decir que se debe evaluar de manera continuada en función de los diferentes estadios en que se encuentre el paciente, efectivamente la presencia de delirio, la sedación, la inestabilidad hemodinámica o la propia enfermedad pueden dificultar el proceso de comunicación efectiva con el paciente, pero no podemos partir con la presunción de que por ser un paciente crítico es incapaz durante su ingreso en la UCI. Los pacientes en ventilación mecánica no son incapaces por tener limitada la capacidad para comunicarse verbalmente, cada vez es más frecuente que atendamos pacientes cuyo nivel de sedación es suficiente para adaptarse a los tratamientos de soporte requeridos pudiendo comunicarnos con ellos. Los avances actuales en el conocimiento de la sedación y analgesia nos han llevado a mantener enfermos con el grado de sedación necesario para mantenerse adaptados al respirador, sin que ello cercene su capacidad de entendimiento y posibilidades de expresión19–21. Es por ello que en estos casos el consentimiento informado ha de procurarse en presencia de su representante, quien refrendaría los deseos del paciente tras su aprobación y asentimiento22. En consecuencia, obtener el consentimiento de pacientes críticos para participar en estudios de investigación merece el esfuerzo de evaluar la capacidad del paciente23, de comprender su situación y buscar formas adaptadas para obtener su consentimiento en situaciones clínicas como las descritas. Actualmente no existe una guía de recomendaciones validada para evaluar la capacidad del paciente crítico que va a otorgar un consentimiento, y ello conlleva una variabilidad que merece ser minimizada. En la figura 1 se expresa una propuesta de cómo obtener consentimiento informado para investigación en enfermos críticos (fig. 1). Tan reprochable es considerar incapaces a pacientes críticos que no lo son como lo contrario, obtener consentimiento de enfermos con su capacidad de decisión mermada convirtiéndolos en sujetos vulnerables a la explotación.
Condiciones para obtener consentimiento informado en pacientes críticos
| Presentar suficiente capacidad para tomar decisiones |
| Recibir información completa y veraz acerca de la investigación |
| Ser capaz de transmitir una decisión (no necesariamente verbal) |
| Voluntariedad (ausencia de medidas coercitivas) |
| En los consentimientos por representación reevaluar en cuanto el paciente recupere capacidad |
En aquellas situaciones en las que el paciente no tenga capacidad para otorgar el consentimiento a participar en un estudio de investigación se acepta que desde un punto de vista ético pueda obtenerse por representación, bien de su tutor legal en los casos de pacientes incapacitados legalmente, situación infrecuente en UCI, o en situaciones de incapacidad temporal por su enfermedad a través de un representante, que suelen ser personas vinculadas al paciente por razones familiares o de hecho. La consulta de voluntades vitales en pacientes sin capacidad de decidir en UCI es obligada, y el hecho de que la realicen un bajo porcentaje de pacientes no exime de la necesidad de consultarse. En caso de presentarlas no solo evaluaremos si contempla los deseos del paciente sobre participación en estudios de investigación, sino que también exploraríamos la existencia de designación de un representante.
En los consentimientos por representación sería deseable que el representante decida en función de lo que el paciente hubiera decidido de haber podido hacerlo, el problema es que no siempre son conocidos estos deseos y entonces la forma de representarlo es procurando el mejor interés para el paciente. El representante debe estar accesible durante el periodo de incapacidad del paciente, conocer el estudio y la posibilidad de revocar el consentimiento en cualquier momento sin que ello suponga un perjuicio en la atención clínica de su representado, además no debe tener conflictos de intereses. Es obligado que en cuanto el paciente recupere su capacidad de decidir sea informado y consultado sobre sus deseos acerca de continuar participando en el estudio o abandonarlo de manera libre, voluntaria y sin coacciones.
El contenido fundamental que debe incluir el proceso de consentimiento informado de una investigación se enumera en la tabla 5. En el caso de ensayos clínicos el contenido del consentimiento informado es más amplio que en el resto de estudios.
Contenido fundamental del proceso de consentimiento informado en investigación
| Objetivo primario del estudio |
| Potenciales riesgos derivados de la investigación |
| Potenciales beneficios que otorga la participación |
| Pruebas diagnósticas, seguimiento e intervenciones contempladas en el protocolo del estudio |
| Identificación del investigador responsable y forma de contactar en cualquier momento con él o su equipo investigador |
| Posibilidad de revocar el consentimiento en cualquier momento de la investigación |
Los cambios que está experimentando una sociedad que ocupa un papel más activo en la toma de decisiones, las nuevas tecnologías y el fin del consentimiento informado de establecer un proceso comunicativo y deliberativo que va más allá de obtener la firma del participante hacen necesario utilizar un lenguaje claro y fácilmente comprensible. Hay autores que promueven la aplicación de nuevas formas de consentimiento a través de aplicaciones informáticas, vídeos interactivos o incluso teléfonos móviles, distintas al clásico documento escrito que presenta una estructura cerrada de textos prolijos con lenguaje legalista y técnico. No hay documentada en la literatura la aplicación de estos modelos en el paciente crítico, pero suponen una oportunidad que merece ser explorada en un futuro cercano, adaptando el procedimiento de consentimiento a la realidad del paciente crítico del siglo xxi24–26.
Ética de los incentivos sanitarios en investigaciónPodríamos afirmar que no hay investigación clínica diseñada de forma absolutamente desinteresada. Los incentivos no siempre se deben a relaciones económicas, incluyéndose también la fama, el prestigio, el ascenso en la carrera profesional o la competitividad académica. El 19 de octubre de 2005 la Conferencia General de la UNESCO promulgó la Declaración Universal sobre Bioética y Derechos Humanos27, titulando el punto 2 del artículo 15: «Los beneficios no deberían constituir incentivos indebidos para participar en actividades de investigación». Los investigadores pueden percibir honorarios por su participación en los estudios de investigación como contraprestación a sus ideas y labor investigadora. No obstante, sería inadmisible desde un punto de vista ético que no fuera explicitado. En los casos que contemplen una compensación económica a los sujetos del estudio esta no puede ser la principal motivación para su participación. La transparencia en la gestión de prestaciones obtenidas en la investigación ha de fundamentarse en una ética de la responsabilidad que promueva la confianza de la sociedad en la investigación clínica. La declaración de conflicto de intereses ha de ser parte de la estructura de todo proyecto de investigación. En la actualidad las revistas científicas exigen a los autores de los estudios de investigación la declaración de conflicto de intereses para que estos sean conocidos por la comunidad científica y sus lectores.
Confidencialidad y protección de datosLa intimidad del paciente es un valor fundamental de las personas, y como tal precisa protección. De hecho su salvaguarda data desde los orígenes de la medicina, ya en el juramento hipocrático se recoge el texto: «Lo que en el tratamiento, o incluso fuera de él, viere u oyere en relación con la vida de los hombres, aquello que jamás deba trascender, lo callaré, teniéndolo por secreto». El deber de secreto fue en la antigüedad un deber del buen profesional, apareciendo como derecho del paciente el término confidencialidad en los años 70. En investigación hay una amplia normativa, integrada en los protocolos de investigación y solicitada por los CEI para proteger a los sujetos de investigación. Los datos personales recibirán un tratamiento confidencial aplicando las mismas garantías a las muestras biológicas, pudiendo ceder a terceros datos de carácter personal exclusivamente si tienen la autorización del paciente. El auge del mundo digital y su creciente aplicación en las organizaciones sanitarias y estudios de investigación obliga a extremar los sistemas de seguridad que garanticen la confidencialidad de los sujetos de investigación.
Comités de ética de la investigaciónEn España hay más de un centenar de comités de ética de la investigación (CEI), la transferencia a las comunidades autónomas de la sanidad nos dibuja un panorama en el que hay diferentes sistemas de acreditación de los CEI, asimetrías en la formación de sus miembros y falta de coordinación entre estos.
Se han dado situaciones en las que un mismo proyecto en un área sanitaria con las mismas características y similar perfil investigador ha obtenido un dictamen diferente según el CEI que lo evalúe.
Los CEI realizan una evaluación metodológica, ética y legal de los proyectos de investigación. Además ocupan un papel fundamental en el seguimiento de la investigación, pudiendo introducir modificaciones en el proyecto o incluso interrumpirlo ante los eventos que ocurran durante la investigación28; esta función de seguimiento de los proyectos es difícil de realizar en la actualidad. Hay constancia de intervenciones por parte de comités interviniendo sobre ensayos clínicos realizados en pacientes críticos. En Estados Unidos, en el año 2000, una carta anónima29 dirigida al servicio americano de protección de personas sujetos de investigación, organismo que regula o del que dependen los comités de ética de la investigación locales, denunció el diseño de un prestigioso estudio realizado en pacientes con distrés30, aludiendo la ausencia de consentimiento informado para la investigación. Dos años después esta organización suspendió un estudio diseñado por el mismo grupo de trabajo, ADRS network, sobre estrategias de administración de fluidos con catéter venoso central y catéter de arteria pulmonar en pacientes con distrés, aludiendo que en los grupos comparados no se aplicaba en función de la mejor práctica clínica habitual en los grupos comparados, además de cuestionar la forma en que se ventilaban los pacientes31, ocasionando un debate científico con cartas y opiniones de clínicos, investigadores y bioeticistas en relación con el diseño y evidenciando la dificultad que entraña definir la práctica clínica estándar en los enfermos críticos. Los comités de ética de la investigación también contribuyen a la calidad ética de las publicaciones, siendo en la actualidad un requisito indispensable la aprobación del CEI para que sea aceptado por las revistas científicas de prestigio.
Normativa en investigación clínicaEl Código de Nuremberg, redactado en 1947, se considera el primer documento que estableció una regulación de la investigación clínica.
Posteriormente se publicó otro documento fundamental en investigación que tiene más de 50 años, la Declaración de Helsinki, que fue aprobada por la Asociación Médica Mundial en su 18.ª asamblea en 1964, y desde entonces ha sido revisada continuamente. Su última y séptima actualización tuvo lugar en la Asamblea General de octubre de 2013 en Fortaleza, Brasil. Desde el año 2016 la Declaración de Helsinki se complementa con la Declaración de Taipei a cerca de las consideraciones éticas sobre las bases de datos de salud y los biobancos. Fue en 1978 cuando se publicó el informe Belmont, cuyos principios básicos han sido desarrollados previamente. El Convenio de Oviedo del consejo de Europa entró en vigor en enero del año 2000, y está incorporado al ordenamiento jurídico nacional con rango de ley. En su quinto capítulo establece las condiciones para poder investigar en seres humanos, destaca la necesidad de que no haya un método alternativo de investigación en humanos y de eficacia comparable, que los riesgos no sean desproporcionados con relación a los beneficios esperados, que los proyectos de investigación cuenten con la aprobación de la autoridad competente y que el consentimiento sea obtenido tras ofrecer información y ser refrendado por escrito. En referencia a los pacientes críticos, aunque el documento no se refiere específicamente a este tipo de población, sino a las personas incapaces, se establecen unas garantías adicionales consistentes en que los beneficios esperados supongan un beneficio directo para los participantes en la investigación, que los resultados de la investigación no puedan ser obtenidos en personas con capacidad para consentir y que la persona no haya manifestado su rechazo a participar y se cumplan las condiciones para un consentimiento por sustitución.
Con respecto al mapa normativo de la investigación en nuestro país las principales leyes aplicadas a la investigación son la Ley Orgánica 15/1999, de 13 de diciembre, de protección de datos de carácter personal32, la Ley 41/2002, de 14 de noviembre, básica reguladora de la autonomía del paciente y de derechos y obligaciones en materia de información y documentación clínica33, ambas son reconocidas como supletorias de la Ley 14/2007, de 3 de julio, de investigación biomédica28. A pesar de la amplia y exhaustiva legislación en investigación clínica no hay actualmente una normativa dirigida específicamente a una población bien definida, como son los enfermos críticos, la Ley de Investigación biomédica dedica su título II (artículos 13 a 27) a investigaciones que implican procedimientos invasivos en seres humanos.
Fraude científicoLa honorabilidad de los investigadores clínicos no puede verse manchada por las lamentables prácticas de fraude científico de las que en ocasiones tenemos conocimiento. Es muy probable que se trate de una situación más frecuente de lo que creemos, pero que no haya sido revelada o descubierta. Desde un punto de vista ético el fraude científico desprestigia la investigación clínica a ojos de la sociedad, conduciendo a un ambiente de desconfianza; además pone en peligro a los pacientes, ya que la difusión de sus resultados puede aplicarse erróneamente en la práctica clínica. La elaboración ficticia, falsificación de resultados y el plagio son ejemplos de este tipo de fraudes. El verdadero sentido de la investigación clínica es generar conocimiento, exponiendo los resultados obtenidos, incluso cuando no sean los deseados o esperados por el equipo investigador o promotores. No hacerlo se conoce como sesgo de publicación34,35, y es desde un punto de vista ético inaceptable, no solo por privar de una información valiosa a la comunidad científica, sino también por haber expuesto en vano a riesgos a los participantes en la investigación.
Resulta problemático relegar el verdadero fin de la investigación a un segundo plano convirtiendo el fin primario de la misma a conseguir una publicación científica para obtener mejoras curriculares o recibir incentivos por parte de la industria farmacéutica. Los casos de fraude científico de Boldt y Fujii han sido los más escandalosos en el área de medicina intensiva, además suele ocurrir que cuando se detecta un caso este no suele ser aislado, investigándose el resto de publicaciones de dicho autor. El caso del Dr. Joachim Boldt condujo a la retirada en el año 2011 de 88 artículos de revistas internacionales36. El Dr. Yoshitaka Fujii trabajó en varias universidades, siendo autor de numerosos trabajos de investigación. Se investigó por falta de aprobación de los comités de ética y manipulación de datos37, recomendándose por parte de la Sociedad Japonesa de Anestesia la retirada de 189 publicaciones en anestesia y cuidados intensivos. Combatir el fraude científico es tarea de todos: investigadores, instituciones, revistas científicas, comités de ética de la investigación y lectores de la literatura científica hemos de animar a notificar cualquier sospecha de este tipo para que sea debidamente investigada. El comité de ética para publicaciones establece las directrices encaminadas a promover las buenas prácticas desde un punto de vista ético de las publicaciones científicas38, detalla sanciones que comprenden desde una carta aclaratoria a los autores en los casos más leves a la retirada de la literatura científica informando a otros editores y autoridades del fraude científico en los más graves.
Aspectos éticos de la selección de pacientes críticos para investigaciónA diferencia de lo que ocurre con otros grupos de pacientes vulnerables no existe en nuestro país una normativa específicamente destinada a la investigación en pacientes críticos. La protección de los sujetos de investigación es en primer lugar responsabilidad de los investigadores y promotores, pero estará regulada por un órgano independiente como los comités de ética de la investigación que velarán por la calidad con que se obtiene el consentimiento informado y evaluarán el adecuado diseño del estudio, con especial dedicación por la vulnerabilidad del paciente crítico en el análisis de riesgos y beneficios. En la tabla 6 se enumeran las condiciones éticas a tener en cuenta en la selección de pacientes críticos para investigación.
Condiciones éticas necesarias para la investigación en pacientes críticos
| Imposibilidad de obtener resultados similares en investigación en pacientes que no estén en situación crítica |
| Posibilidad de beneficiarse por su participación |
| Riesgos y cargas previsibles no pueden ser desproporcionados a los potenciales beneficios |
| Consentimiento informado del paciente o por representación |
| En estudios aleatorizados el paciente ha de estar informado de la posibilidad de selección en diferentes brazos de tratamiento del estudio |
| En estudios comparativos el grupo control ha de recibir la mejor práctica clínica estándar avalada por la evidencia científica |
Desde un punto de vista ético la investigación clínica en el paciente crítico supone todo un reto. Es obligado proteger el generoso acto que los sujetos de investigación ofrecen a la sociedad participando en proyectos de investigación, muy necesarios, pero que suponen el sacrificio de unos pocos por el bien de muchos. Por un lado hemos de entender la investigación como una obligación ética que atañe a nuestras generaciones futuras, por otro hemos de proteger a un tipo de enfermos vulnerables y frágiles. La ética tiende a alcanzar lo óptimo, procurando un equilibrio entre los valores que entran en conflicto. El alto nivel de dependencia de cuidados y estado del paciente crítico compromete su capacidad de tolerar efectos adversos derivados de la investigación, es por ello que los estudios han de tener valor, es decir, relevancia, superando los potenciales beneficios de la investigación los riesgos asumibles. Los obstáculos que la enfermedad grave o su tratamiento suponen para la capacidad de decidir han de combatirse protegiendo con especial dedicación el respeto a la autonomía del paciente crítico. Los avances de la ética de la investigación en las últimas décadas han mejorado las condiciones en que se investiga, pero aún queda mucho por hacer, siendo necesario continuar desarrollando mejoras en el proceso del consentimiento informado y en la evaluación y seguimiento independiente de los proyectos por sujetos ajenos a la investigación. Las instituciones sanitarias, los comités de ética de la investigación, las sociedades científicas y los promotores e investigadores deben en una acción conjunta velar por la protección de los pacientes críticos participantes en la investigación clínica.
Conflicto de interesesNo hay conflicto de intereses.