El hematoma espontáneo de la vaina de los rectos (HVR) es de una entidad relativamente infrecuente en la práctica clínica que en la mayoría de los casos se manifiesta como formas leves y no complicadas1. El principal factor de riesgo para su desarrollo es la terapia anticoagulante2,3. Debido al elevado número de pacientes que reciben este tratamiento y a que generalmente se trata de cuadros que no se registran, es probable que su incidencia real esté infraestimada. Sin embargo, se trata de una entidad con posibles consecuencias fatales, como el desarrollo de un síndrome compartimental intraabdominal (SCIA) y el shock hipovolémico4,5. Su presencia puede plantear verdaderos retos terapéuticos ya que no existen pautas bien definidas al respecto y algunos de los gestos terapéuticos asociados no tienen una utilidad contrastada.
Presentamos el caso de un paciente en tratamiento con anticoagulantes que presentó un HVR con desarrollo de un síndrome compartimental intraabdominal (SCIA) y fracaso multiorgánico secundario.
Paciente varón de 80 años, con antecedentes de hipertensión arterial, dislipemia, accidente cerebrovascular transitorio y trombosis venosa profunda 3 meses antes, motivo por el que se encontraba en tratamiento con heparina de bajo peso molecular subcutánea a dosis de 80mg/12h, que consulta a urgencias por tumoración abdominal dolorosa bajo una de las zonas habituales de punción en región periumbilical. El resto de la exploración física era anodina salvo leve palidez mucocutánea.
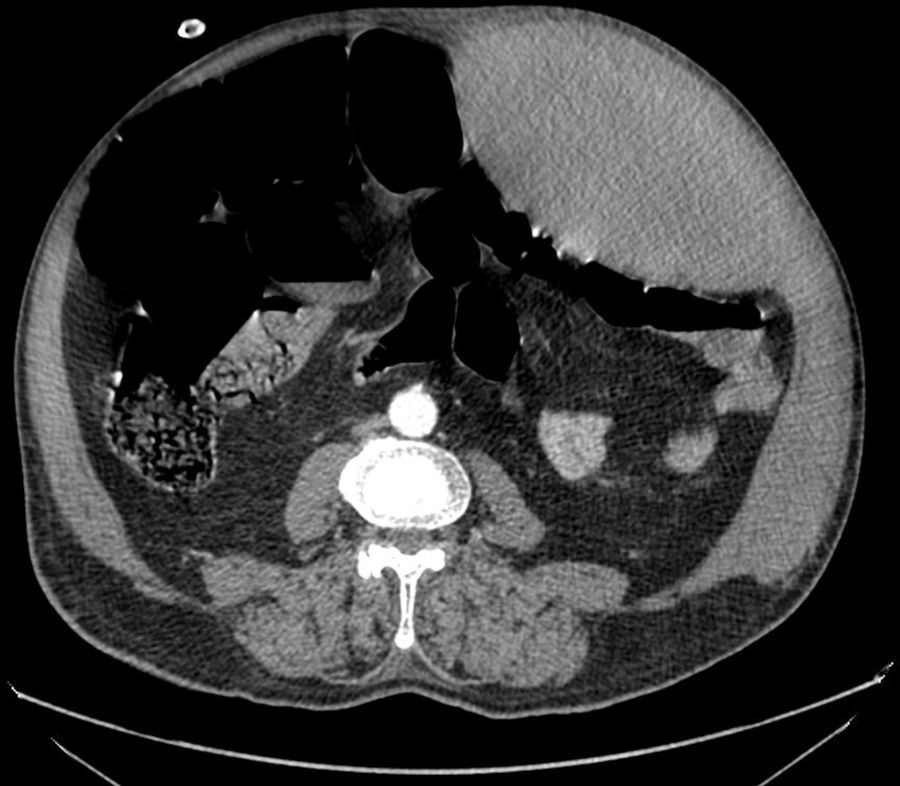
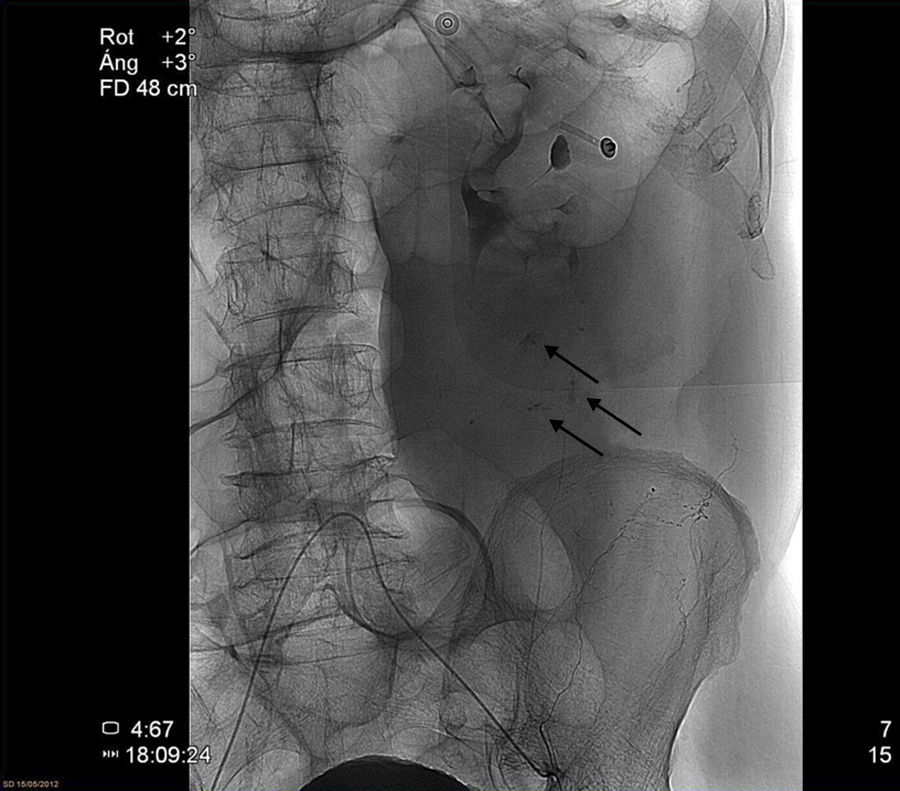
A su llegada el paciente se encuentra con TA: 89/65mmHg, FC: 128 x’, FR: 20x’, pulsioximetría: 99% (basal), hematócrito: 37% y creatinina sérica: 0,9mg/dl. Se administra fluidoterapia consiguiendo una TA de 140/90 y una FC de 100x’. Se realiza una TAC abdominal donde se evidencia un gran hematoma del recto anterior izquierdo de 12 x 11cm con signos de sangrado activo en fase arterial (imagen 1). Se decide realizar aortografía abdominal (imagen 2) en la que se aprecia sangrado a nivel de la arteria epigástrica inferior izquierda procediéndose a su embolización cesando el sangrado. En las 6h posteriores al procedimiento se objetiva un abdomen más distendido y poco depresible a la palpación moderada, con necesidad de oxigenoterapia con mascarilla de alta concentración de oxígeno y oligoanuria. Asimismo, una TA: 82/60, FC: 136x′, FR: 30 x′, GA (FIO2 1): Ph: 7,10, Pco2: 45, PO2: 90, HCO3: 11, EB: -17, hematocrito: 26%, creatinina sérica: 2,1mg/dl y oliguria. Se realiza nueva TAC objetivándose persistencia del hematoma que se extiende hacia la musculatura lateral y el espació prevesical de Retzius. A pesar de fluidoterapia intensa, inicio de aminas vasoactivas y ventilación mecánica el paciente permanece en una situación de shock, insuficiencia renal anúrica e insuficiencia respiratoria grave. Ante este cuadro clínico y dado que en ese momento la presión intraabominal (PIA) indirecta era de 35cm de H2O se realiza laparotomía descompresiva urgente con colocación de dispositivo ABThera™ (terapia de presión negativa para abdomen) y posterior ingreso en la UCI.
Durante su estancia en la UCI presenta una mejoría hemodinámica, renal y respiratoria progresiva no requiriendo técnicas de depuración extrarrenal. Al cuarto día es posible el retiro de las aminas vasoactivas. La laparostomía se puede cerrar el 6.° día de evolución. A los 7d es extubado. Finalmente es dado de alta a la planta de hospitalización convencional donde la evolución fue satisfactoria objetivándose una resolución muy significativa en TAC de control a las 6 semanas.
El tratamiento de los hematomas de bajo grado en pacientes hemodinámicamente estables suele ser conservador incluyendo analgesia adecuada, sueroterapia, transfusiones, reposo y tratamiento de los factores desencadenantes1,2,6,7.
En casos de grados más avanzados o inestabilidad hemodinámica la embolización supraselectiva de las ramas epigástricas mediante arteriografía2,7,8. El tratamiento quirúrgico del hematoma es una opción en desuso que queda relegada a aquellos casos en que persiste una mala evolución1,2,8.
El SCIA en el contexto de un HVR fue inicialmente descrito por O’Mara en 2003 y habiéndose documentado únicamente 4 casos más en la literatura médica4–9. Se trata de una complicación grave que debe sospecharse en aquellos casos en que, a pesar de no haber evidencia de hemorragia activa, el paciente presenta una evolución tórpida, especialmente si coexiste insuficiencia renal. Si bien la monitorización indirecta de la PIA no es la medida más precisa, puede ser extremadamente útil incluso para definir una actitud terapéutica. En caso de instaurarse en el contexto de un HVR, la laparotomía descompresiva de emergencia con cierre diferido es el tratamiento de elección, como se realizó en nuestro caso4. Sin embargo, su realización no está exenta de riesgos ya que existe el riesgo de apertura de las estructuras continentes del hematoma, especialmente si este sobrepasa la línea media. Si bien la aplicación de sistemas de laparostomía con presión negativa ha demostrado su utilidad en SCIA de otros orígenes10, hasta la fecha no se había comunicado su uso en un caso como el que se describe. Su uso aporta, además de la retirada de material exudativo potencialmente contaminable, una disminución relativa de la presión intraabdominal debido a la aspiración que podría ser beneficiosa.