Sr. Director:
Los antidepresivos tricíclicos y los neurolépticos son sustancias capaces de imitar un patrón electrocardiográfico de síndrome de Brugada cuando sus valores plasmáticos son elevados, sin que ello implique un mayor riesgo de arritmias ventriculares y muerte súbita en pacientes sin antecedentes de cardiopatía. A partir de los casos descritos, parece que la realización de un estudio electrofisiológico a pacientes asintomáticos con ECG de síndrome de Brugada transitorio no está indicada. A continuación presentamos el caso de una mujer ingresada en nuestra unidad con un cuadro de intoxicación por antidepresivos tricíclicos y electrocardiograma compatible con síndrome de Brugada transitorio.
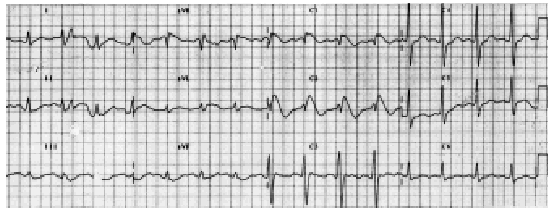
Se trata de una mujer de 47 años, sana y sin antecedentes personales ni familiares de síncope u otra enfermedad cardíaca, en tratamiento con antidepresivos tricíclicos, que ingresó en nuestra unidad por coma (escala de coma de Glasgow de 3), en relación con la ingestión de 1 g de amitriptilina (rango terapéutico diario, 25-300 mg). Precisó intubación orotraqueal y ventilación mecánica por depresión respiratoria grave y bajo nivel de conciencia. Se realizó lavado gástrico y administración de carbón activado. A su ingreso presentaba un ECG con ritmo sinusal, conducción auriculoventricular normal y elevación del ST en V1 y V2 con imagen de bloqueo de rama derecha en dichas derivaciones, compatible con signo de Brugada (fig. 1).
Figura 1. Electrocardiograma con imagen de bloqueo de rama derecha y elevación del ST en las derivaciones V1 y V2, compatible con síndrome de Brugada.
La paciente fue monitorizada durante 48 h en nuestra unidad, tiempo en el que recuperó por completo el nivel de conciencia y pudo ser extubada. En ese tiempo no presentó arritmias ventriculares, observándose en el ECG una normalización del segmento ST y la desaparición del bloqueo de rama en derivaciones precordiales derechas. No se realizó estudio electrofisiológico y la paciente fue dada de alta tras su recuperación.
El síndrome de Brugada es una rara enfermedad genética de transmisión autosómica dominante, que presenta una alta incidencia de muerte súbita en pacientes con corazón estructuralmente sano1. Brugada y Brugada observaron por primera vez las alteraciones electrocardiográficas de la enfermedad en 1987, en un niño de 3 años de edad cuya hermana había tenido un episodio de muerte súbita y que presentaba episodios frecuentes de taquicardia ventricular. Cinco años más tarde, en 1992, se publicó la primera descripción del síndrome. La enfermedad afecta predominantemente a varones, con una edad media de unos 40 años, y es una enfermedad endémica en los países del sudeste asiático, donde tiene una elevada incidencia1. El trastorno radica en una disfunción de los canales del sodio, produciéndose una disminución en la entrada de iones Na al interior celular, que produce un acortamiento del potencial de acción en el epicardio ventricular derecho y una recuperación acelerada del estado de inactivación celular1-4. Parece que hay al menos cinco genes implicados en el síndrome, pero hasta el momento sólo se han identificado las mutaciones en el gen SCN5A, que codifica la subunidad alfa de los canales del sodio1,2. El patrón electrocardiográfico característico de dicho síndrome consiste en una elevación del segmento ST en derivaciones precordiales derechas (V1 y V2), debido a la diferencia de potencial entre el epicardio y el endocardio del ventrículo derecho, e imagen de bloqueo de rama derecha en dichas derivaciones1-3, aunque estos cambios no son siempre evidentes en el ECG, ya que existen formas ocultas de la enfermedad. Los antiarrítmicos de clase IA (procainamida o ajmalina) y clase IC (flecainida), cuya acción radica en el bloqueo de los canales del sodio, intensifican estos cambios electrocardiográficos2,4, sirviendo para desenmascarar a los pacientes con síndrome de Brugada oculto y confirmar el diagnóstico.
En un estudio de Brugada et al, publicado en la revista Circulation5 en enero de 2002, se siguió a 334 pacientes con ECG de síndrome de Brugada, sin enfermedad cardíaca estructural, durante un período de 29 meses. Del grupo de pacientes asintomáticos se extrajeron dos conclusiones importantes. En primer lugar, que la presencia de un ECG basal patológico es un marcador de riesgo de padecer muerte súbita, por lo que debería realizarse un estudio electrofisiológico (EEF) y recomendar la implantación de un desfibrilador en el caso de desencadenarse una arritmia ventricular. En segundo lugar, que los pacientes asintomáticos con ECG basal normal y cuyo patrón de bloqueo de rama derecha sólo se pone de manifiesto tras infusión intravenosa de flecainida no tienen mayor riesgo de muerte súbita que la población normal, ya que no presentaron ningún episodio durante su seguimiento, y por ello en la actualidad no está justificada la realización de un estudio electrofisiológico en este grupo de pacientes5.
Los antidepresivos tricíclicos y los neurolépticos actúan de manera similar y tienen la capacidad de bloquear los canales del sodio del músculo cardíaco2-4.
Se han descrito algunos casos de pacientes con intoxicación por dichas sustancias y patrón electrocardiográfico de síndrome de Brugada durante su curso, lo que nos llevaría a preguntar si esto supone la existencia de un alto riesgo de muerte súbita en estos pacientes y el diagnóstico de un síndrome de Brugada. En muchos de ellos se llevaron a cabo estudios electrofisiológicos, pero la administración de flecainida o ajmalina no consiguió reproducir la elevación del ST, y no se halló un aumento significativo en el riesgo de muerte súbita en dichos pacientes con respecto a aquellos que, a pesar de la sobredosis por dichos fármacos, presentaban un ECG normal3,4. Por tanto, y según lo expuesto anteriormente, no es necesario llevar a cabo estudios electrofisiológicos en pacientes con sobredosis por antidepresivos tricíclicos3-5 o neurolépticos y ECG con síndrome de Brugada transitorio, si se encuentran asintomáticos.