INTRODUCCIÓN
En el trauma abdominal cerrado son frecuentes lesiones de órganos sólidos, no así la lesión vascular. Presentamos un caso de obstrucción del flujo aórtico posterior a trauma cerrado de abdomen debido a trombosis, en el contexto de un grave politraumatismo con lesiones asociadas y la resolución del mismo.
CASO CLÍNICO
Se trata de un paciente de sexo femenino de 27 años de edad, que a consecuencia de una colisión frontal a gran velocidad en un vehículo automotor sufrió politraumatismo grave. En el momento en que fue asistida se encontraba lúcida y con el cinturón de seguridad colocado. Fue trasladada del lugar del accidente al hospital más cercano, donde se constató al ingreso un cuadro de shock y abdomen agudo, por lo que se le realizó laparotomía exploradora de urgencia, hallándose a nivel de la pared abdominal sección del músculo recto anterior derecho y en cavidad estallido de colon transverso, realizándosele lavado peritoneal y colostomía transversa en hipocondrio derecho. Posteriormente fue trasladada a otro centro de mayor complejidad llegando al mismo a las doce horas del trauma.
En la evaluación inicial la paciente se encontraba lúcida, presentaba frialdad de ambos miembros inferiores con impotencia funcional de los mismos, falta de sensibilidad (anestesia) y ausencia de pulsos femorales y distales.
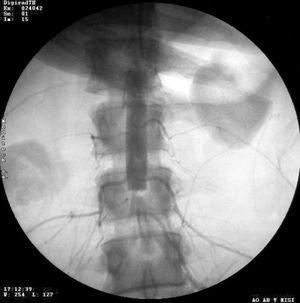
Los estudios radiológicos solicitados evidenciaban fractura por estallido de cabeza de húmero derecho, fractura del tercio medio de la diáfisis humeral derecha, fractura de diáfisis media del fémur derecho y neumotórax izquierdo grado I, que fue drenado. Se realizó resonancia magnética nuclear de columna lumbosacra que descartó lesiones medulares, hallándose como única lesión una fractura del sacro. Tras la reanimación inicial se realizó tomografía abdominal con contraste endovenoso en la que se descartaron lesiones de órganos sólidos. No se visualizaron anormalidades a nivel aórtico, pero debido a la semiología se realizó angiografía de aorta abdominal y miembros inferiores (fig. 1), que demostró oclusión aórtica a nivel infrarrenal sin circulación distal.
Figura 1. Aortograma abdominal que evidencia stop infrarrenal del flujo a nivel de la vértebra lumbar 3.
Con diagnóstico de oclusión de aorta abdominal postraumática se decidió realizar cirugía vascular (habiendo pasado 15 horas desde el momento del accidente). La técnica quirúrgica consistió en trombectomía aórtica con catéter de Fogarty, bajo control visual y manual de aorta abdominal, más embolectomía distal de las arterias femorales comunes. En la laparotomía para abordar aorta se constató hipoperfusión del intestino delgado, que se interpretó como consecuencia del compromiso del flujo de las ramas de la arteria mesentérica inferior secundarias a la trombosis. Este cuadro revirtió tras la intervención.
A las 24 horas la enferma desarrolló criterios de síndrome de distrés respiratorio agudo secundario a contusión pulmonar y signos de isquemia en pierna derecha distal a la patela, por lo cual fue reintervenida realizándose embolectomía con catéter de Fogarty poplíteo y del tronco tibioperoneo. A pesar de este procedimiento persistieron los signos de isquemia distal, que se interpretó como secundario a barro distal. Se descartó la posibilidad de realizarle tratamiento trombolítico por las cirugías previas. En la arteriografía intraoperatoria se constató la permeabilidad de las ramas tibial anterior y del tronco tibioperoneo. Los signos de isquemia permanecieron, acompañados de acidosis metabólica en ascenso y trombocitopenia por consumo, por lo que se decidió la amputación infrarrotuliana de la pierna comprometida, maniobra que corrigió las alteraciones del medio interno.
La paciente permaneció once días en asistencia respiratoria mecánica con evolución satisfactoria, siendo dada de alta de la unidad al cabo de veinticinco días.
DISCUSIÓN
La lesión aórtica por trauma abdominal es una entidad raramente comunicada y en la mayoría de los casos secundaria a accidentes automovilísticos en relación al uso del cinturón de seguridad. La mayoría de las lesiones comprenden desgarros de la íntima, con o sin trombosis, pseudoaneurisma, oclusión y embolizaciones distales, hasta la ruptura total de la pared. De todas las lesiones aórticas sólo entre el 4 y el 8% ocurren por debajo del diafragma1. Fuerzas directas dañan la aorta por compresión contra los planos de la columna vertebral y fuerzas indirectas comprimen los órganos adyacentes que resultan en aumentos de presión en la aorta de 1.000 mmHg o más, llevando a la ruptura de la misma2. Tanto los ateromas como los puntos de fijación predisponen a la disrupción de la misma. Los sitios más frecuentes de lesión son a nivel de la arteria mesentérica inferior (33%), a nivel de las arterias renales (24%) y entre la arteria mesentérica inferior y la bifurcación aórtica (19%)3. La tríada de traumatismo abdominal, insuficiencia arterial aguda y la parálisis de los miembros inferiores es característica de la lesión aórtica abdominal. En aquellos pacientes en los que se agrega falta de sensibilidad en los miembros inferiores se deberá sospechar y descartar lesiones en la médula espinal. Los déficit neurológicos que afectan a las extremidades inferiores son frecuentes y sus causas se han atribuido a dos mecanismos fisiopatológicos. Por un lado, a la isquemia de la medula espinal debido a déficit circulatorio de la arteria espinal anterior (Adamkiewicz), exacerbada por la hipotensión arterial y la falta de arterias colaterales, produciendo parálisis de rápido comienzo con pérdida de la sensibilidad superficial, pero pudiendo conservar la sensibilidad vibratoria y de posición debido a que pueden estar preservados los cordones medulares posteriores. Es típica la incontinencia de esfínteres3. Otros autores argumentan que la presentación del déficit neurológico es más característica de isquemia de los nervios periféricos con disestesias sensoriales frecuentes, dolores que aparecen dentro de la hora posterior al trauma y que progresan en las horas sucesivas, acompañadas de déficit sensitivo y motor4. La rápida recuperación de la función tras la reperfusión sería consistente con la capacidad de los nervios periféricos de volver al estado anterior después de recuperarse de la isquemia. La mayoría de los casos reportados proporcionan insuficientes datos del examen físico en el momento de la presentación de los síntomas y de la progresión del déficit neurológico, como para discernir claramente cuál fue el mecanismo implicado. Teóricamente, los pacientes que demuestran un rápido comienzo de paraplejía, ausencia de dolor en los miembros inferiores, déficit sensorial disociado y pérdida de control de esfínteres constituyen el llamado síndrome de la arteria espinal anterior.
Según Sumpio y Gusberg5, el pronóstico del síndrome de la arteria espinal anterior es incierto, pero probablemente pobre, con déficit residual en extremidades inferiores. En el caso de compromiso neurológico por isquemia de los nervios periféricos, el tiempo entre la oclusión traumática y la reperfusión quirúrgica es crítico. Si la reperfusión es establecida con posterioridad a las 6 horas de isquemia, el paciente puede sufrir déficit neurológicos residuales e incluso pérdida del miembro inferior.
La lesión de órganos sólidos (bazo, hígado) y víscera hueca debe ser sospechada como acompañante satélite de esta lesión. En el caso de nuestra paciente una vez sospechado el cuadro y con estabilización de la misma se le realizaron los estudios de imagen. La tomografía computarizada abdominal descartó lesiones de órganos sólidos, pero no contribuyó al diagnóstico de obstrucción aórtica, quizás por déficit en el volumen y calidad de contraste infundido. La arteriografía estableció el diagnóstico definitivo de la lesión aórtica. La resonancia magnética nuclear de la columna dorsolumbosacra descartó la lesión estructural de columna y/o medula espinal.
Desde el punto de vista quirúrgico, la intervención de la oclusión aórtica completa depende de varios factores, incluyendo la naturaleza y el nivel de lesión, la presencia de trombosis o embolia distal y la presencia de contaminación en la cavidad abdominal por injuria asociada de víscera hueca6.
Las estrategias para el manejo quirúrgico del trauma de la aorta abdominal incluyen la resección de la aorta y la colocación de prótesis, la aortotomía con reparación de la íntima y la tromboendarterectomía. Las opciones terapéuticas, tanto a cielo abierto como endovasculares, dependen de las lesiones asociadas.
En nuestra paciente se buscó evitar la colocación de prótesis y el abordaje abdominal de la misma al considerar a la cavidad contaminada, procediendo a realizar la embolectomía distal a la aorta. Al finalizar el procedimiento la circulación de ambos miembros inferiores fue restablecida. Las complicaciones que la paciente presentó se han descrito como frecuentes en este tipo de afección.
En lo que respecta a la afección neurológica una vez dada de alta de terapia intensiva comenzó con rehabilitación inmediatamente. Evolucionó satisfactoriamente, recuperando posteriormente la sensibilidad superficial y la fuerza muscular.
Declaración de conflicto de intereses
Los autores han declarado no tener ningún conflicto de intereses.
Correspondencia:
Dr. J.I. Frizza.
Servicio de Terapia Intensiva.
Hospital Privado del Sur.
Las Heras, 164.
8000 Bahía Blanca. Argentina.
Correo electrónico: jifrizza@hotmail.com
Manuscrito aceptado el 2-X-2006.