INTRODUCCIÓN
Actualmente los trasplantes de órganos se consideran una opción terapéutica habitual, cuya indicación ha ido creciendo de forma continua debido a los buenos resultados, tanto en términos de supervivencia postrasplante como de mejora de la calidad de vida. La escasez de órganos es el principal factor limitante para dar respuesta a la creciente lista de espera y ha sido una preocupación constante tanto para los coordinadores hospitalarios de trasplantes como para los responsables de las organizaciones de trasplantes1. Por esta razón, la Organización Nacional de Trasplantes (ONT) en el año 1996 diseñó un Programa de Garantía de Calidad2 que analiza el proceso de donación desde que se produce la muerte encefálica (ME). Tras más de 5 años de funcionamiento de este programa, hemos analizado de forma precisa las fases del proceso3,4, tratado de identificar las posibles deficiencias y las medidas de mejora a implantar, y podido cuantificar el potencial de donación de los centros en función de la mortalidad hospitalaria y en las unidades de cuidados intensivos (UCI), así como los factores que afectan a la efectividad del proceso5. Sin embargo, el número de pacientes que fallecen en ME y, en último término, el potencial de donación dependen de diversos factores, tanto hospitalarios como extrahospitalarios (fig. 1).
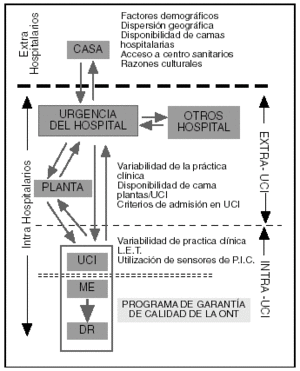
Figura 1. Factores relacionados con la generación de donantes de órganos. UCI: unidad de cuidados intensivos; LET: limitación del esfuerzo terapéutico; PIC: presión intracraneal; ME: muerte encefálica; DR: donante real; ONT: Organización Nacional de Trasplantes.
En este último grupo podríamos incluir aspectos demográficos de la población (grados de envejecimiento y tasas de mortalidad por aquellas enfermedades que más frecuentemente evolucionan a ME), aspectos estructurales (disponibilidad de camas hospitalarias, especialmente camas de cuidados intensivos, dispersión geográfica y accesibilidad de los centros sanitarios) o bien aspectos culturales (que pueden condicionar que haya más o menos pacientes terminales que prefieran fallecer en sus hogares). Sin embargo, y a pesar de la variabilidad que estos factores muestran de unos países a otros, la mayoría de los autores encuentra que ese potencial está próximo a 50-55 donantes por millón de habitantes6-12.
Los factores hospitalarios que tienen relación con el número de pacientes que fallecen en ME son múltiples13-16. La actividad neuroquirúrgica es un elemento fundamental14,16; sin embargo, otros factores, como la disponibilidad de camas del hospital y de la UCI15 o los criterios de admisión en dichas unidades, pueden desempeñar un papel relevante. Otros aspectos relacionados con la variabilidad de la práctica clínica, como la limitación del esfuerzo terapéutico17 o la utilización de sensores de la presión intracraneal en las UCI18, deberán tenerse en cuenta. En último término, el potencial de donación de los centros dependerá del tipo de pacientes atendidos13, especialmente de los que presenten daño neurológico grave.
El presente trabajo pretende caracterizar la capacidad de generación de posibles donantes de órganos a través del número de pacientes que fallecen en ME en los centros hospitalarios según la enfermedad neurológica atendida y los procedimientos de neurocirugía y neurorradiología intervencionista realizados, codificados mediante la Clasificación Internacional de Enfermedades (CIE) de la Organización Mundial de la Salud, utilizada para la clasificación de los diagnósticos al alta de los pacientes. Los objetivos específicos del presente estudio son:
1. Explorar la posibilidad de obtener información homogénea de los hospitales relativa a la neuropatía atendida y los procedimientos neuroquirúrgicos y de neurorradiología intervencionista realizados, mediante la selección de algunos códigos de la CIE utilizados para la codificación de los diagnósticos al alta.
2. Caracterizar la neuropatía atendida en los hospitales y la que evoluciona a ME en función de la disponibilidad de neurocirugía.
3. Identificar las enfermedades que más frecuentemente evolucionan a ME y las que originan una mayor proporción de las ME del hospital según el tipo de centro.
4. Analizar la variabilidad entre los hospitales respecto al porcentaje de pacientes que fallecen en ME según sus características, e identificar los factores que pudieran estar relacionados con dicha variabilidad.
5. Determinar la proporción de pacientes que evolucionan a ME en hospitales con neurocirugía y neurorradiología intervencionista, según los procedimientos realizados en los hospitales que disponen de ellos.
6. Comparar la capacidad de predicción de evolución a ME según enfermedades y procedimientos, y cuantificar el grado de solapamiento que se produce entre enfermedades y procedimientos en las ME.
MÉTODO
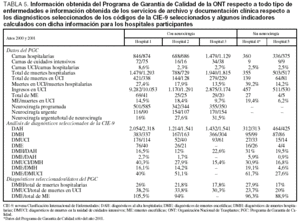
Se ha realizado un estudio multicéntrico transversal que incluyó 5 centros hospitalarios cuyos coordinadores de trasplantes participan como evaluadores externos del Programa de Garantía de Calidad de la ONT. Tres de los hospitales tienen servicios de neurocirugía (Hospital General Yagüe, de Burgos; Hospital Juan Canalejo, de A Coruña, y Hospital Universitario San Carlos, de Madrid) y los dos restantes carecen de ella (Hospital General de Segovia y Hospital de la Vega Baja, de Orihuela).
Las variables recogidas y analizadas corresponden a los años 2000 y 2001.
Las fuentes de información utilizadas son:
1. La base de datos del Programa de Garantía de Calidad, de la que se han obtenido las siguientes variables: número de camas hospitalarias y de UCI, número de muertes hospitalarias y en las UCI, número de ME, ingresos en las UCI y actividad neuroquirúrgica programada y urgente en los hospitales con neurocirugía.
2. Los servicios de archivo y documentación clínica, a los que se les facilitó un formulario de recogida de información para las siguientes variables: número de altas hospitalarias y de las UCI, número de pacientes fallecidos en el hospital y en las UCI con alguna de las enfermedades, o que se les practicó alguno de los procedimientos, correspondientes a los códigos de la CIE que se presentan en la tabla 1. Estos códigos han sido seleccionados porque incluyen las causas de muerte de más del 95% de los donantes de órganos de nuestro país19. De forma adicional, se les solicitó un listado con el número de historia clínica de los pacientes que fallecieron en las UCI con las enfermedades o los procedimientos referidos, de modo que los coordinadores de trasplantes pudieran verificar cuántos se corresponden con los cuantificados como ME dentro del Programa de Garantía de Calidad.
La clasificación utilizada para las enfermedades y los procedimientos ha sido la traducción española (tercera edición) de la modificación clínica de la novena revisión de la CIE (CIE-9)20.
Con las variables recogidas se ha analizado, mediante el cálculo de porcentajes, qué enfermedad neurológica, de entre los códigos de las enfermedades de la CIE seleccionados, es más frecuentemente atendida y cuál es la que finalmente evoluciona a defunción en los centros con y sin neurocirugía, así como en sus UCI, y la que más ME origina. Finalmente, se ha calculado el porcentaje de ME que se produce según los diferentes códigos de diagnósticos y de procedimientos y la proporción de ME en que coincide algún diagnóstico con algún procedimiento.
Para la comparación de proporciones hemos utilizado el test estadístico de la χ2, y hemos aplicado el test exacto de Fisher cuando alguno de los valores esperados fue inferior a 5 y la corrección de Bonferroni para el caso de comparaciones múltiples.
RESULTADOS
Sólo 2 centros han remitido la información diferenciando entre el número de pacientes y el de veces en que aparece alguna de las enfermedades como diagnósticos al alta. En estos centros hubo 6.423 pacientes dados de alta con alguna de las enfermedades seleccionadas (tabla 1); sin embargo, entre estos pacientes se contabilizó un total de 7.127 diagnósticos (ratio de 1,11 diagnósticos/paciente) debido a que un mismo paciente puede presentar más de un diagnóstico o más de un ingreso. La situación es similar en el caso de los fallecidos.
En la tabla 2 se presenta el total de diagnósticos al alta hospitalaria (DAH), diagnósticos de muertes hospitalarias (DMH), diagnósticos de muertes en la UCI (DMUCI) y diagnósticos de muertes encefálicas (DME) en que consta alguna de las enfermedades seleccionadas mediante los códigos de la CIE-9. Esta información se presenta de forma desagregada para los hospitales con y sin neurocirugía. No se presenta el número de diagnósticos al alta en UCI, que incluiría tanto los casos de fallecidos como de traslados externos e internos, debido a que la cifra total sólo pudo conocerse en un hospital. En el resto, los traslados internos no se cuantificaron porque son imputados al servicio que recibe al paciente.
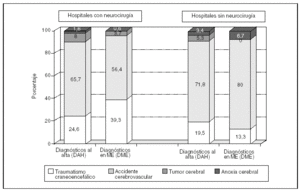
En ambos tipos de hospitales (fig. 2) el mayor porcentaje de DAH, de entre los diagnósticos seleccionados, se debió a códigos correspondientes a accidentes cerebrovasculares (ACV), que representan el 65,7 en el primer tipo de hospitales y el 71,8% en el segundo (p < 0,01). El porcentaje de DME con dichos códigos fue del 56,4% en los hospitales con neurocirugía y del 80% en los hospitales sin neurocirugía (p < 0,01). Esta diferencia es máxima en el caso de los ACV isquémicos (no se muestran en el gráfico porque aparecen todos los ACV de forma agregada), que representaron el 9,8% de los DME en los hospitales con neurocirugía y el 22,2% en los que carecen de ella.
Figura 2. Porcentaje de diagnósticos al alta hospitalaria (DAH) y diagnósticos de muerte encefálica (DME) por traumatismo craneoencefálico, accidente cerebrovascular, tumor cerebral y anoxia cerebral respecto al conjunto de diagnósticos seleccionados de los códigos de la novena Clasificación Internacional de Enfermedades en los hospitales participantes (véase tabla 2), según la disponibilidad de neurocirugía. Años 2000 y 2001.
Los traumatismos craneoencefálicos (TCE) representaron el 24,6 y el 19,5% de los DAH y el 39,3 y 13,3% de los DME en hospitales con y sin neurocirugía, respectivamente (p < 0,01 en ambos casos). Los tumores cerebrales originaron el 8% de los DAH y 3,7% de los DME en los hospitales con neurocirugía y el 5,3% de los DAH y ningún DME en los hospitales sin neurocirugía (p < 0,01 en ambas comparaciones). Finalmente, la anoxia cerebral representó el menor porcentaje de DAH y de DME en ambos tipos de hospitales.
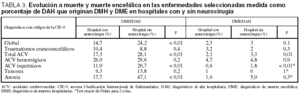
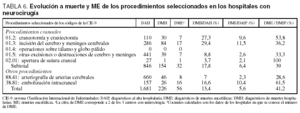
La evolución a ME de las enfermedades seleccionadas (tabla 3) globalmente fue del 3% en los hospitales sin neurocirugía y del 2,3% en los hospitales con neurocirugía. Por grupos de enfermedades, en los hospitales con neurocirugía el porcentaje de DAH incluidos en los DME fue del 3,2% para los TCE, el 2,1% para los ACV, el 1% para los tumores cerebrales y el 1,6% para la anoxia cerebral. En los hospitales sin neurocirugía, esos mismos porcentajes fueron del 2, el 3,3, el 0 y el 5,9%, respectivamente.
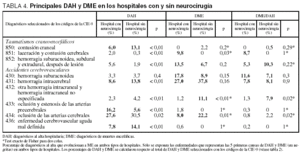
En la tabla 4 se muestran las principales causas de alta hospitalaria y de ME en los hospitales con y sin neurocirugía. Asimismo se presenta el porcentaje de DAH que evolucionó a DME. Las 5 primeras causas de DAH fueron las mismas en ambos tipos de hospitales (códigos 850, 431, 433, 434 y 436), si bien en algunos casos representaron porcentajes muy diferentes respecto al total de DAH. Entre las principales causas de DAH y de DME no aparece ninguno de los códigos correspondientes a tumores cerebrales o anoxia cerebral.
En los hospitales con neurocirugía, la oclusión de las arterias cerebrales y precerebrales representó la mayor proporción de DAH, con un 27,6 y un 16,2%, respectivamente, si bien sólo significó el 8 y el 1,8% de DME debido a que el porcentaje de DAH que evolucionó a DME fue muy bajo en ambos casos, del 0,8 y del 0,3%, respectivamente. En cambio, las principales causas de DME fueron la hemorragia intracerebral (27%), la hemorragia subaracnoidea (no secundaria a lesión) (17,8%) y las hemorragias subaracnoidea, subdural y extradural después de una lesión (13,5%), debido a que evolucionaron a ME en el 7,8, el 11,6 y el 5,3% de los casos, respectivamente. La laceración y la contusión cerebrales (código 851) representaron el 9,8% de los DME a pesar de que significaron sólo el 2% de DAH debido a que en el 8,7% de los casos evolucionaron a ME.
En los hospitales sin neurocirugía la oclusión de las arterias cerebrales también fue la causa principal de DAH, con un 30,5% de los casos, seguida de lejos por la enfermedad cerebrovascular aguda mal definida, la hemorragia intracerebral y la contusión craneal (14,1, 13,8 y 13,1%, respectivamente). De estos 4 códigos se derivaron el 22,2, el 0, el 37,8 y el 2,2% de los DME, respectivamente, debido a que el porcentaje de DAH que evolucionó a ME fue muy variable: el 2,2, el 0, el 8,1 y el 0,5%, respectivamente. Los códigos correspondientes a hemorragia subaracnoidea (no después de una lesión) (8,9% de DME), las hemorragias subaracnoidea, subdural y extradural después de una lesión (6,7%) y otras hemorragias intracraneales y no especificadas (11,1%) también representaron un porcentaje importante de DME, a pesar de que ocasionaron un porcentaje bajo de DAH debido a la elevada frecuencia de evolución a ME (7,1, 10,3 y 7,9%, respectivamente).
La tabla 5 muestra información obtenida del Programa de Garantía de Calidad de la ONT y de los servicios de archivo y documentación clínica (relativa a las enfermedades seleccionadas mediante códigos de la CIE-9), así como algunos indicadores calculados para los cinco hospitales participantes.
Las camas de unidades de críticos representan entre el 2,3 y el 2,7% de las camas hospitalarias, excepto en el hospital número 1, en que representan el 8,6% porque se contabilizaron también las de reanimación y unidad coronaria, dado que en ellas se ha producido alguna ME en los años 2000 y 2001. La proporción de mortalidad hospitalaria que se produjo en las UCI osciló entre el 13,5 y el 39,2%, y el porcentaje de ME respecto al total de fallecidos en las UCI presentó una variación entre el 6,2 y el 19,4%. La neurocirugía urgente, respecto al total de la actividad neuroquirúrgica de los centros que disponen de ella, osciló entre el 16 y el 31,5%.
Los diagnósticos seleccionados evolucionaron frecuentemente a fallecimiento, por lo que entre el 12 y el 31% de los DAH aparecen entre los DMH, y la evolución hacia la ME osciló entre el 0,9 y el 5,9%. Por otra parte, un porcentaje importante de los fallecidos en el hospital con los diagnósticos seleccionados falleció en las UCI, de modo que entre el 15,4 y el 40,3% de los DMH se correspondieron con DMUCI. Los fallecidos en ME con los diagnósticos seleccionados representaron un porcentaje sustancial del total de los fallecimientos, y especialmente de los fallecidos en las UCI, de modo que entre el 4,6 y el 19,1% de los DMH y entre el 27,6 y el 61,7% de los DMUCI corresponden a DME. Los índices calculados con los diagnósticos al alta de la UCI presentan una enorme variabilidad entre centros.
Los DMH representan un porcentaje elevado de la mortalidad hospitalaria (entre el 17 y el 27,9% de la mortalidad hospitalaria global). Dentro de la mortalidad en las UCI, los DMUCI representan un porcentaje mayor, que varía entre el 20 y el 38,2%, si bien en este caso, como en el anterior, hay que tener en cuenta que más de un diagnóstico puede corresponder a un mismo sujeto. Estos diagnósticos seleccionados entre los códigos de la CIE, en el caso de las ME, dan lugar a un porcentaje cercano al 100% en los diferentes hospitales, incluso lo superan en uno de ellos, con un 105,5%, por el motivo anteriormente expuesto.
Respecto a los procedimientos seleccionados (tabla 6), en los hospitales con neurocirugía se contabilizó un total de 1.681 DAH en que constan algunos de los procedimientos (846 intervenciones neuroquirúrgicas, 660 arteriografías cerebrales y 157 embolizaciones intracraneales). El 13,4% de estos DAH se corresponde con DMH; la mortalidad fue mayor en el caso de la neurocirugía (17,8% de los DMH respecto a los DAH), seguida de las embolizaciones intracraneales (16,6%), y mucho más baja en el caso de las arteriografías cerebrales (7%). Sólo disponemos de la cifra de DME en 2 de los 3 hospitales, en los que se contabilizó un total de 1.000 DAH, 136 DMH y 56 DME. La evolución a ME fue superior en el caso de las embolizaciones intracraneales (el 10,4% de los DAH se correspondió con DME), a pesar de que representaron una menor mortalidad que la neurocirugía, dado que el porcentaje de DMH correspondientes con DME fue del 61,5% en el caso de las embolizaciones y del 39% en el caso de la neurocirugía, en la que el 6,4% de DAH se correspondió con DME. Respecto a las arteriografías, la evolución a ME fue muy inferior, con un 2,3% de DAH que originaron DME.
Por otra parte, en los 2 hospitales en que conocemos la cifra de DME, se han contabilizado 163 mediante el análisis de enfermedades y 56 mediante el análisis de procedimientos, lo que representa un 34,4% respecto a las enfermedades. El grado de solapamiento de los DME entre las enfermedades y los procedimientos es elevado, de modo que esos 56 DME obtenidos mediante el análisis de los procedimientos abarca 74 (el 45,4%) de los DME obtenidos mediante las enfermedades, debido a que un procedimiento puede haber sido realizado en un paciente que presente más de una de las enfermedades seleccionadas.
DISCUSIÓN
La información facilitada por los servicios de archivo y documentación clínica de los hospitales participantes, relativa a la neuropatía y los procedimientos practicados, se basa en códigos de la CIE-9 con los que se codifican los diagnósticos al alta de los pacientes, información con la que se elabora el Conjunto Mínimo Básico de Datos (CMBD) en los hospitales. Por otra parte, para la elaboración del CMBD se utiliza el informe médico de alta hospitalaria, cuyas exhaustividad y precisión han demostrado ser deficientes21. La implantación del CMBD abarca la totalidad de los hospitales del Sistema Nacional de Salud, así como gran parte de los hospitales privados, con una cobertura cercana al 100%22; se estima que el pequeño porcentaje de altas no codificado se concentra, especialmente, en el caso de los fallecidos. Esto, unido a una cierta variabilidad en las prácticas de codificación23,24, puede suponer una limitación en la utilización de este tipo de información para analizar la capacidad de generación de donantes a través del número de fallecidos en ME en los hospitales en función de los diagnósticos al alta. A pesar de las limitaciones señaladas, diversos estudios utilizan la CIE-99,25 para analizar el potencial de donación en el ámbito hospitalario.
Gortmaker et al8 señalan que los estudios basados en la CIE-9 se ven limitados por el nivel de informatización y de registro de la mortalidad, por lo que recomiendan la revisión de las historias clínicas como el mejor método para el análisis del proceso y el potencial de donación. Esa es la metodología que empleamos en el Programa de Garantía de Calidad de la ONT26, de modo que este análisis de los códigos de la CIE-9 no se plantea como sustitución a la revisión de historias clínicas, sino como un estudio adicional que aporta una información complementaria.
Por otra parte, ya se ha comentado que tan sólo 2 de los 5 centros participantes facilitaron la información diferenciando entre el número de pacientes y el número de ocasiones en que aparece alguna de las enfermedades seleccionadas, lo que pone de manifiesto las dificultades para obtener una información totalmente homogénea de los diferentes centros hospitalarios. No obstante, el número de diagnósticos en que aparece alguna de las enfermedades estudiadas puede ser un parámetro útil para el objetivo de este estudio, dado que la mayoría de los pacientes presenta sólo uno de esos diagnósticos (razón, 1,11 diagnósticos/paciente).
Respecto al perfil de la neuropatía atendida en los centros con y sin neurocirugía, no se han encontrado grandes diferencias: los ACV predominan en ambos tipos de hospitales. No obstante, no es posible conocer la enfermedad del paciente que llega a urgencias y no ingresa en el propio hospital, ya que no se codifican sus diagnósticos de alta porque no son contabilizados como ingresos.
Sí existen diferencias importantes en los DME, de modo que en los hospitales sin neurocirugía los ACV representan casi un 25% más. La principal diferencia respecto a las causas de ME entre los hospitales con y sin neurocirugía es el porcentaje que representan los ACV isquémicos, muy superior en los hospitales sin neurocirugía. Por otra parte, las hemorragias cerebrales también representan un porcentaje superior en este tipo de hospitales, lo contrario de
lo que sucede en el caso de los tumores cerebrales y de los TCE. Este perfil diferente podría deberse a que los pacientes neurológicos subsidiarios de tratamiento quirúrgico (pacientes con TCE graves, tumores cerebrales y algunos ACV hemorrágicos) son derivados del segundo tipo de hospitales al primero27.
De la misma forma, la evolución a fallecimiento y ME de los diferentes códigos muestra algunas diferencias entre hospitales con y sin neurocirugía, que deben interpretarse con cautela, debido a que la CIE-9 es una clasificación con criterios anatómicos y etiológicos, y no de gravedad. No se ha ajustado por ningún índice de gravedad, como el APACHE o el Glasgow, y por tanto, no es posible establecer conclusiones respecto a la calidad de la atención recibida. No obstante, la valoración de la calidad asistencial no es objeto de nuestro estudio, que pretende valorar la utilidad de la información administrativa disponible en los sistemas de información de los hospitales para conocer la capacidad generadora de donantes medida por el número de pacientes que fallecen en ME, en función de los diagnósticos al alta.
La mortalidad hospitalaria y las ME debidas a los códigos seleccionados fueron superiores en los hospitales sin neurocirugía; la mayor mortalidad se presentó en los ACV, especialmente hemorrágicos, en ambos tipos de hospitales. Si consideramos de forma conjunta todos los hospitales, el porcentaje de fallecidos en el hospital en el caso de los ACV fue del 19,4%, cifra muy similar a la comunicada en otros estudios, como el de Librero y Peiró28, que, con los mismos códigos de la CIE-9, informan de un 18,9% en hospitales valencianos. Al igual que en nuestro estudio, ese porcentaje es superior en los ACV hemorrágicos que en los isquémicos. Respecto a los TCE, la mortalidad observada en los centros participantes no difiere de forma importante de la encontrada en otros trabajos publicados29,30.
La casi totalidad de ME registradas en los hospitales participantes mediante el Programa de Garantía de Calidad está incluida en los DME, y existe un pequeño porcentaje que no se incluye en los códigos de la CIE-9 seleccionados, como son las infecciones del sistema nervioso central o la encefalopatía metabólica. En los hospitales con y sin neurocirugía, las 5 principales causas de DAH fueron las mismas (códigos 850, 431, 433, 434 y 436), si bien representaron el 66,2% de todos los DAH en el primer tipo de hospitales y el 77,1% en el segundo, y originaron el 37,4 y el 54,1% de los DME, respectivamente. En los hospitales con neurocirugía, las 5 primeras causas de DME, que representaron el 76,1% del total de los DME, fueron los códigos 431, 430, 852, 851 y 434. En los hospitales sin neurocirugía las 5 primeras causas fueron diferentes (códigos 431, 434, 432, 430 y 852) y representaron el 86,7% de los DME. El análisis de estos 5 códigos en hospitales con y sin neurocirugía podría ser uno de los parámetros para predecir el porcentaje de fallecidos en ME en los hospitales.
Según los resultados del Programa de Garantía de Calidad5, los fallecidos en ME representan el 15,1% de las muertes en la UCI y el 3,2% de la mortalidad hospitalaria en los hospitales con neurocirugía, y el 7,5 y 1,3%, respectivamente, en los hospitales sin neurocirugía. Estos datos concuerdan con los de otros estudios, realizados en España31,32 y en otros países14,33, en los que las ME representan, de forma general, entre el 9,6 y el 14% de los fallecidos en las UCI (varían entre el 5,3 y el 20%, según el tipo de hospital) y entre el 2 y 3,7% de la mortalidad hospitalaria.
Los hospitales participantes en el presente estudio presentan diferencias en sus resultados. Quizá lo más llamativo sea la variabilidad de los 2 hospitales sin neurocirugía, que con un tamaño similar y un mismo número de camas de UCI tienen resultados muy dispares. El porcentaje de ME fue del 19,4% en el primero de ellos (el mayor porcentaje observado entre los 46 hospitales sin neurocirugía participantes en el Programa de Garantía de Calidad) y del 6,2% en el segundo. Por otra parte, la mortalidad en la UCI representa casi el 40% de la mortalidad hospitalaria en el primero y poco más del 14% en el segundo. Respecto a los códigos de la CIE-9, el 5,9% de los DAH se corresponde con DME en el primer hospital y el 0,9% en el segundo.
Debido a que no tenemos datos de todos los pacientes con neuropatía que acuden al hospital (sólo de los que ingresan en el centro) ni de su gravedad, no podemos saber si el elevado número de pacientes fallecidos en ME en este hospital se debe a diferencias en el patrón de enfermos que acuden al centro hospitalario, a un mayor esfuerzo de la UCI para ingresar pacientes neurológicos o a otros factores.
Finalmente, los DME obtenidos mediante el análisis de códigos correspondientes a procedimientos sólo representan el 34,4% de los DME obtenidos mediante el análisis de códigos de enfermedades, y existe un alto grado de solapamiento en los DME entre los procedimientos y los diagnósticos. Por tanto, para conocer la proporción de fallecidos en ME es más útil analizar las enfermedades.
Los resultados presentados se obtuvieron a partir de 5 centros; sería provechoso que en un futuro pudiera realizarse el mismo tipo de análisis con un mayor número de centros, lo que permitiría obtener
índices de capacidad de generación de posibles donantes más fiables. No obstante, podemos concluir que existen grandes diferencias entre hospitales con y sin neurocirugía respecto a las causas de ME y que, mediante el análisis del número de altas hospitalarias en que constan como diagnóstico tan sólo cinco de los códigos de la CIE-9 seleccionados, se puede predecir un alto porcentaje de las ME que se producen, según el tipo de hospital.
AGRADECIMIENTOS
Al resto de los miembros de los equipos de coordinación de trasplantes de los hospitales participantes, así como al personal que trabaja en los servicios de archivo y documentación clínica, especialmente a Manuel Castro del Hospital Juan Canalejo, Alfredo Fuentes del Hospital Universitario San Carlos, Abel Fernández del Hospital General Yagüe, José Luis Bausset del Hospital de la Vega Baja y María Teresa Fernández del Hospital General de Segovia.
Al Dr. Gregorio Garrido, de la ONT, por sus acertados comentarios y asesoramiento en aspectos metodológicos.