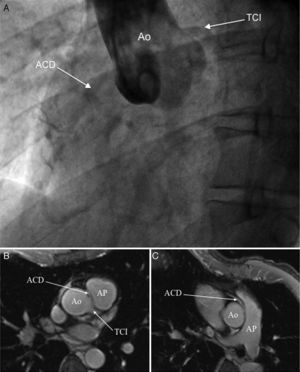
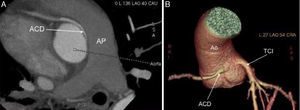
Presentamos el caso de un varón de 45 años, corredor habitual de maratones, y sin antecedentes cardiovasculares de interés, que presentó durante la participación en una carrera, un episodio de muerte súbita por fibrilación ventricular, que requirió cardioversión eléctrica y maniobras de reanimación cardiopulmonar avanzada. El electrocardiograma poscardioversión era normal. Tras intubación orotraqueal y sedoanalgesia, el paciente se trasladó a la unidad de cuidados intensivos (UCI) de su hospital de referencia. A su ingreso, la ecocardiografía urgente descartó cardiopatía estructural significativa, evidenciando una función sistólica global y segmentaria normal. En la analítica al ingreso, destacaban cifras normales de troponina T ultrasensible con mínima elevación posterior en las determinaciones seriadas, pero sin curva típica de síndrome coronario agudo. Durante su estancia en la UCI, el paciente permaneció estable hemodinámicamente, y sin nuevos episodios arrítmicos. Se llevó a cabo un cateterismo cardiaco que descartó estenosis coronarias significativas, aunque no se consiguió canalizar selectivamente la arteria coronaria derecha (ACD), visualizándose indirectamente por aortografía (fig. 1A). Se retiró la sedoanalgesia, objetivando una recuperación neurológica satisfactoria y sin secuelas, permitiendo la extubación del paciente sin incidencias. Posteriormente, se trasladó al paciente a la sala de cardiología para completar el estudio. Durante su estancia en sala, se realizó un Holter electrocardiográfico de 48h que no evidenció pausas ni arritmias significativas. Con el objetivo de descartar cardiopatía estructural que pudiera pasar desapercibida en la ecocardiografía, y la presencia de isquemia por causa microvascular, se realizó una resonancia magnética cardiaca (RMC) de estrés con dipiridamol (figs. 1B y C) en la que se objetivó un corazón estructuralmente normal, sin inducción de isquemia ni presencia de realce tardío de gadolinio; aunque, se evidenció un probable origen anómalo de la ACD desde el seno de Valsalva izquierdo con marcada angulación en su salida, y trayecto interarterial entre el tronco de la arteria pulmonar y la aorta. Ante los hallazgos de la RMC, se llevó a cabo una tomografía computarizada multidetector (TC-MD) para estudio de arterias coronarias que confirmó la anomalía sospechada (fig. 2). Con el paciente asintomático desde el punto de vista cardiológico y estable hemodinámicamente, y tras explicarle, al paciente, el riesgo-beneficio de someterse a una corrección quirúrgica de su enfermedad, se realizó cirugía de revascularización coronaria (indicación clase I) mediante mono-bypass aortocoronario con safena a arteria coronaria derecha distal, sin necesidad de circulación extra-corpórea y sin complicaciones posteriores.
A) Aortografía que muestra la ausencia del origen de la arteria coronaria derecha (ACD) desde el seno de Valsalva derecho. B y C) Cortes consecutivos de resonancia magnética cardiaca en plano axial a nivel de grandes vasos mostrando el origen normal del tronco común izquierdo (TCI), y el origen anómalo de la ACD desde el seno de Valsalva izquierdo con marcada angulación en su salida y trayecto interarterial entre tronco de la arteria pulmonar (AP) y aorta (Ao).
Tomografía computarizada multi-detector: A) Plano axial; B) Reconstrucción 3D-volume rendering, que muestran el origen normal del tronco común izquierdo (TCI) y el origen anómalo de la arteria coronaria derecha (ACD) desde el seno de Valsalva izquierdo con marcada angulación en su salida, y trayecto interarterial entre tronco de la arteria pulmonar (AP) y aorta (Ao).
El origen anómalo de las coronarias es una malformación congénita poco frecuente en la población general1, sin embargo en los últimos años ha adquirido gran interés debido a que actualmente es una de las causas más frecuentes de muerte súbita en deportistas por debajo de los 35 años2. La muerte súbita cardiaca (MSC) extrahospitalaria constituye actualmente un importante problema en salud pública3. Dentro de esta, la MSC asociada a la actividad deportiva es un suceso poco frecuente pero devastador, y por ello es un tema que ha adquirido una importancia creciente en los últimos años. Los pacientes suelen ser gente joven y aparentemente sana, pero una importante proporción de ellos presentan enfermedad cardiovascular subyacente, que no se diagnostica hasta después del evento. La incidencia de MSC en atletas de competición en términos globales es bastante baja, se estima que se producen alrededor de 4 casos de MSC por millón de atletas al año4. Además, es importante saber que las causas de muerte súbita en los deportistas se encuentran con relación a la edad. Mientras que en menores de 35 años, las causas de muerte súbita más frecuentes son la miocardiopatía hipertrófica (36%), las anomalías congénitas de las arterias coronarias (24%), la miocarditis (3%) y la displasia arritmogénica del ventrículo derecho (3%). Por encima de los 35 años, las causas más frecuentes son la enfermedad aterosclerótica coronaria (65%) y la miocardiopatía hipertrófica (15%)5. Las anomalías congénitas de las coronarias son la segunda causa más frecuente de MSC en atletas de competición por debajo de los 35 años, a pesar de que es una enfermedad poco frecuente (0,64% de los recién nacidos vivos). Sin embargo, es una causa rara en mayores de 35 años. Las anomalías coronarias con una mayor incidencia de MSC son aquellas en las que la arteria coronaria presenta un trayecto interarterial (entre la arteria pulmonar y la aorta). El mecanismo por el que se produce la MSC en estos pacientes se postula que pueda ser la isquemia secundaria a la compresión de la arteria coronaria en su trayecto interarterial, al dilatarse el tronco pulmonar y la aorta como consecuencia del ejercicio6. La exploración física y las exploraciones complementarias de rutina por lo general no aportan datos de interés. La prueba no invasiva inicialmente recomendada es la ecocardiografía transtorácica (ETT)7. Sin embargo, en pacientes adultos, dada las dificultades en obtener una ventana acústica óptima, la ETT es de limitada utilidad y la coronariografía sigue siendo actualmente la técnica de referencia (aunque no permite caracterizar el trayecto del vaso en relación con las estructuras circundantes). A este respecto, la RMC8 junto a la angiografía por TC-MD9, son actualmente las herramientas no invasivas de mayor utilidad en el diagnóstico de estas anomalías ya que permiten definir de forma fiable el curso proximal de las arterias coronarias y su relación con las estructuras circundantes. El TC-MD emplea radiación ionizante, pero proporciona una resolución espacial mayor, es más rápido y sencillo de realizar; sin embargo, la RMC permite descartar otras causas de muerte súbita (miocardiopatías, cardiopatía isquémica, miocarditis…), y junto al hecho de minimizar la exposición a la radiación ionizante, hacen que sea la herramienta ideal para la valoración de los pacientes con sospecha de esta enfermedad8. El tratamiento de estas anomalías es controvertido, ya que no existen recomendaciones específicas en las guías clínicas actuales. Por lo general, la corrección quirúrgica de las anomalías de las arterias coronarias está indicada siempre en pacientes sintomáticos (aquellos con taquiarritmias ventriculares graves o isquemia miocárdica documentada)10. La corrección quirúrgica del defecto comprende principalmente la reimplantación coronaria o la realización de un injerto de derivación aorto-coronario.
Conflicto de interesesLos autores declaran que no existe ningún conflicto de intereses.