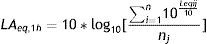Evaluar el nivel de ruido en las unidades de cuidado intensivo adulto, pediátrico y neonatal de un hospital universitario de la ciudad de Santa Marta (Colombia).
DiseñoEstudio descriptivo, observacional no intervencionista y con seguimiento a lo largo del tiempo.
Materiales y métodosSe realizó un muestreo continuo durante 20 días por cada unidad utilizando un sonómetro tipo i, con filtro de ponderación frecuencial A y temporal Fast. Se registraron los valores máximos, el percentil 90 como ruido de fondo y el nivel continuo de ruido.
ResultadosLos niveles medios horarios variaron entre 57,40±1,14-63,47±2,13dBA para la unidad de adultos, con un máximo entre 71,55±2,32-77,22±1,94dBA y un ruido de fondo entre 53,51±1,16-60,26±2,10dBA; para la unidad pediátrica la media horaria se establece entre 57,07±3,07-65,72±2,46dBA, con un máximo de 68,69±3,57-79,06±2,34dBA, y de 53,33±3,54-61,96±2,85dBA de ruido de fondo; finalmente, la unidad neonatal reporta entre 59,54±2,41-65,33±1,77dBA la media horaria, los máximos entre 67,20±2,13-77,65±3,74dBA, y fondo de 55,02±2,03-58,70±1,95dBA. El ANOVA evidenció una diferencia significativa entre los valores horarios y entre las unidades de cuidado intensivo, mostrando una mayor influencia la hora del día.
ConclusionesLos niveles de ruido en las unidades de cuidado intensivo se ven afectados por el tipo de unidad; se presentaron los valores más altos en la unidad pediátrica y los más bajos en la de adultos. No obstante, el parámetro que más influye en el nivel es la hora del día, con mayores niveles en la mañana y la tarde, y menores en la noche y la madrugada.
To evaluate the noise level in adult, pediatric and neonatal intensive care units of a university hospital in the city of Santa Marta (Colombia).
DesignA descriptive, observational, non-interventional study with follow-up over time was carried out.
Materials and methodsContinuous sampling was conducted for 20 days for each unit using a type i sound level meter, filter frequency in A weighting and Fast mode. We recorded the maximum values, the 90th percentile as background noise, and the continuous noise level.
ResultsThe mean hourly levels in the adult unit varied between 57.40±1.14-63.47±2.13dBA, with a maximum between 71.55±2.32-77.22±1.94dBA, and a background noise between 53.51±1.16-60.26±2.10dBA; in the pediatric unit the mean hourly levels varied between 57.07±3.07-65.72±2.46dBA, with a maximum of 68.69±3.57-79.06±2.34dBA, and a background noise between 53.33±3.54-61.96±2.85dBA; the neonatal unit in turn presented mean hourly values between 59.54±2.41-65.33±1.77dBA, with a maximum value between 67.20±2.13-77.65±3.74dBA, and a background noise between 55.02±2.03-58.70±1.95dBA. Analysis of variance revealed a significant difference between the hourly values and between the different units, with the time of day exhibiting a greater influence.
ConclusionsThe type of unit affects the noise levels in intensive care units, the pediatric unit showing the highest values and the adult unit the lowest values. However, the parameter exerting the greatest influence upon noise level is the time of day, with higher levels in the morning and evening, and lower levels at night and in the early morning.
En los hospitales, las unidades de cuidado intensivo (UCI) son consideradas como áreas sometidas a diversas fuentes generadoras de ruido; estas fuentes pueden estar asociadas al ruido proveniente de los equipos médicos y al ruido relacionado con el comportamiento humano, cuyos niveles excesivos favorecen la aparición de estrés y delirio en los pacientes internados en las unidades1–4, así como desgaste y estrés en el personal asistencial5–7.
Los estudios muestran que aproximadamente un 50% de los pacientes que ingresan en la UCI desarrollan trastornos importantes del sueño durante su estancia. El ruido disminuye la duración y el número de períodos REM8, repercutiendo en el bienestar fisiológico y psicológico de los pacientes críticos a través de alteraciones a nivel metabólico, endocrino y de la función inmunológica3.
Para el caso de los neonatos internados en estas unidades se estima que los estímulos continuos de ruido excesivo pueden producir pérdida auditiva con exposición persistente, aumento de la presión intracraneana, estrés, hipertensión arterial, inestabilidad metabólica, perturbaciones del sueño, irritabilidad y pérdida del apetito en especial en el prematuro9–11.
La literatura señala valores promedio de 68 decibelios A (dBA) para las UCI; en el Hospital de Austria, por ejemplo, se obtuvieron medias comprendidas entre 60-65dBA; en el Hospital de la Universidad de Valencia (España), niveles de 55dBA; en el Hospital de Niños de Cincinnati (Estados Unidos), una media de 71,9dBA y en la UCI del Hospital de Manitoba (Canadá), niveles de 68dBA12,13. Para la UCI de adultos (UCIA) se reportaron niveles equivalentes de ruido (LAeq) promedio de 52-84dBA14–16, mientras que en las UCI pediátricas (UCIP), la literatura reporta niveles en el rango de 48-72dBA17–20; para las UCI neonatales (UCIN), entre 45-90dBA11,21–24.
Por tanto, el propósito del presente trabajo es evaluar el nivel continuo equivalente de ruido en 3 UCI de un hospital de la ciudad de Santa Marta, Colombia, y verificar la existencia de diferencias o similitudes entre las unidades analizadas, teniendo en cuenta las distintas repercusiones que tienen los niveles excesivos de ruido en las unidades de terapia intensiva para los pacientes críticos.
Materiales y métodosÁrea de estudioEl estudio se desarrolló en un hospital universitario ubicado en la ciudad de Santa Marta, Colombia, el cual cuenta con 3 UCI generales (no presentan una segregación por enfermedades), clasificadas en UCIA, UCIP y UCIN. La UCIA atiende personal joven y adulto mayor de 15 años, cuenta con 19 cubículos con una ocupación media de 10±2 pacientes y un personal asistencial de 7±3 personas. La UCIP atiende personal entre 31 días de nacidos y 14 años, cuenta con 7 camas con una ocupación promedio de 3±1 pacientes y 5±1 de personal asistencial. Finalmente, la UCIN atiende neonatos de 0 a 31 días de nacidos, cuenta con 14 cunas para atención con una ocupación media de 8±1 pacientes y un promedio de 4±0 personal asistencial25.
En las UCI se desarrollan 3 turnos: mañana (7:00-13:00h), tarde (13:00-19:00h) y noche (19:00-7:00h+1). Se establecen 2 períodos de visitas de familiares de 20min a las 11:00 y las 17:00h. En la UCIN y la UCIP existen 8 horarios de alimentación por día en lapsos de 3h, iniciando a las 00:00h, mientras que en la UCIA se presentan 3 horarios: 8:00, 12:00 y 18:00h.
Cada UCI cuenta con un médico especialista, que realiza el recorrido por la unidad 3 veces al día; en la UCIA el recorrido se realiza en 3 horarios: 9:00, 14:00 y 20:00h; en la UCIP y la UCIN el recorrido se realiza a las 7:15, las 14 y las 20h. Adicionalmente, los médicos generales de cada UCI realizan las rondas a los pacientes en los horarios de cambio de turno; estas se efectúan a pie de cama.
Los procedimientos realizados en cada UCI varían con relación a los requerimientos del personal asistencial generales y/o especialistas, no existe un horario específico para la ejecución de procedimientos, estos se van efectuando a lo largo de cada turno obedeciendo a las solicitudes del personal médico. Los procedimientos más comunes realizados son la toma de muestras de laboratorio, electrocardiogramas, toma de placas, colocación de catéter venoso central y realización de interconsultas con otorrino, nefrólogo y urólogo, entre otros, de acuerdo con el diagnóstico del paciente.
Diseño del muestreoEl presente trabajo aborda un estudio analítico, observacional no intervencionista, con seguimiento en el tiempo; por lo tanto, se establece como un estudio con seguimiento no longitudinal analítico (follow-up study).
En cada UCI se realizó un muestreo de forma continua durante 20 días teniendo en cuenta la metodología expuesta en el estudio desarrollado por Vélez-Pereira2; para la UCIA la campaña de medición se realizó entre el 19 de agosto y el 8 de septiembre de 2012; en la UCIP, entre el 15 de septiembre y el 5 de octubre de 2012, y en la UCIN, del 23 de marzo al 12 de abril de 2013. Los niveles de ruido se registraron mediante un sonómetro tipo i marca Casella, modelo CEL-633-C1K1, y se programó para la toma de datos cada 60s utilizando el filtro de ponderación frecuencial A y el filtro de ponderación temporal Fast. Dentro de los parámetros acústicos registrados se reportó LAeq,1h (para establecer el nivel de ruido en una hora), el percentil 90 (LA90, para establecer el nivel de ruido de fondo) y el LAmáx (para establecer los valores máximos).
El sonómetro se ubicó en cada UCI teniendo en cuenta el estudio desarrollado por Vélez-Pereira2, las condiciones y la dinámica interna de las UCI, y las autorizaciones y las recomendaciones de los coordinadores médicos para afectar en menor medida las actividades desarrolladas dentro de las unidades. En la UCIA se estableció a una distancia de 55cm del techo y a 123cm de la pared; en la UCIP, a 55cm del techo y 540cm de la pared, y en la UCIN, a 60cm del techo y 215cm de la pared.
Procesamiento de la información y análisis estadísticosNivel continuo equivalenteEn Microsoft Excel® se realizó la integración de los datos de ruido bajo intervalos de una hora de los parámetros acústicos de estudio (LAeq, LAmáx y LA90) en cada UCI; esto permitió analizar durante el tiempo de muestreo la variabilidad asociada a ciclos horarios o diarios. Para la obtención del promedio integrado se empleó la ecuación 12:
Donde i corresponde a la observación del nivel continuo equivalente en ponderado A reportada en el intervalo de horario j, y n es el número total de observaciones i en la hora j.
Análisis estadísticoEl análisis estadístico se ejecutó con el programa IBM SPSS® 20 con las medias horarias de cada una de las UCI. La prueba aplicada es un análisis de la varianza (ANOVA)2,23,26,27, para identificar la existencia de diferencias estadísticamente significativas en las medias horarias. Adicionalmente se realizó ANOVA jerarquizado, que permitió comparar las 3 UCI con el fin de determinar la existencia de diferencias estadísticamente significativas entre los resultados obtenidos en las 3 UCI analizadas y establecer qué factor afecta con mayor intensidad a la varianza (hora y UCI). Finalmente, y con el fin de establecer la posible incidencia del efecto Hawthorne en el personal asistencial, se realizó un ANOVA de los 5 primeros días de muestreo con los 15 días restantes.
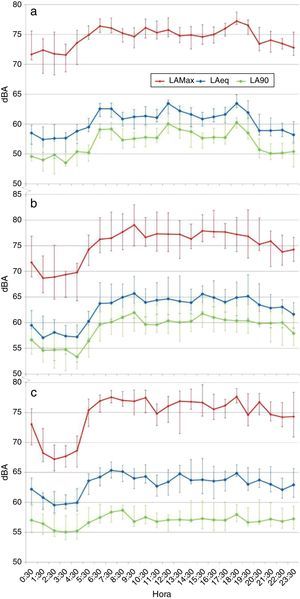
ResultadosComparando los promedios integrados horarios de las 3 UCI (fig. 1) se reporta que los valores LAeq,1h más altos se obtuvieron en la UCIP, que presenta un rango de variación de nivel de ruido de 57,07±3,07-65,72±2,46dBA, seguida por la UCIN, con niveles que varían de 59,54±2,41-65,33±1,77dBA, y finalizando con la UCIA, con niveles entre 57,40±1,14-63,47±2,13dBA. Esta información es verificada mediante un ANOVA aplicado a los datos en los que se evidencia que entre una UCI y otra existe una diferencia significativa influida principalmente por la variación de la hora a lo largo del día, con una razón F=116,02 y una p=0,00 (p crítica=0,05), con un nivel de significación del 95%.
Promedios horarios de los parámetros acústicos. a. Unidad de cuidado intensivo adulto. b. Unidad de cuidado intensivo pediátrico. c. Unidad de cuidado intensivo neonatal del hospital.
dBA: decibelios A; LAeq: nivel equivalente de ruido; LAmáx: nivel máximo de ruido; LA90: nivel de ruido por debajo del cual se encuentra el 90% de las mediciones.
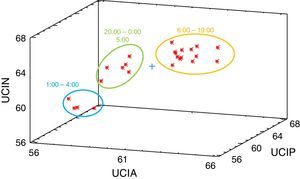
En contraste con lo anterior se observa que las 3 UCI presentan tendencias similares con niveles horarios estables entre las 07:30 y las 17:30h aproximadamente; después ocurre un incremento muy marcado a las 18:30h, y a partir de las 19:00h comienza un descenso en los niveles del LAeq,1h que se prolonga hasta las 04:30h aproximadamente (tabla 1). Esto es corroborado por el ANOVA de las medias horarias de ruido, con un valor F=26,07 y una p=0,000 (p crítica=0,05), determinando una diferencia significativa con un nivel de confianza del 95% entre las medias horarias. Esta información se evidencia por la conformación de grupos homogéneos establecidos por un análisis de conglomerados aplicados a los datos horarios de las UCI (ver figura 2); en ella se observa que en las UCI durante las primeras horas del día (1:00-4:00h, madrugada) se presentan los valores bajos, mientras que en las últimas horas del día (20:00-0:00 y 5:00h, nocturno) se presenta un comportamiento intermedio, y finalmente, en el horario diurno (6:00-19:00h, incluye mañana y tarde) se presentan los valores más alto y fluctuantes de ruido.
Nivel de ruido integrado por horario y por jornadas
| UCIA | UCIP | UCIN | |||||
|---|---|---|---|---|---|---|---|
| Jornada | Hora | LAeq,1h (dBA) | LAeq,1h (dBA) | LAeq,1h (dBA) | |||
| Mañana | 7:30 | 62,56 | 62,07 | 63,87 | 66,78 | 65,3 | 64,84 |
| 8:30 | 60,84 | 64,97 | 65,1 | ||||
| 9:30 | 61,18 | 65,72 | 64,0 | ||||
| 10:30 | 61,35 | 63,98 | 64,3 | ||||
| 11:30 | 61,06 | 64,36 | 62,7 | ||||
| 12:30 | 63,47 | 64,62 | 63,4 | ||||
| Tarde | 13:30 | 62,18 | 62,11 | 64,17 | 67,07 | 64,8 | 64,97 |
| 14:30 | 61,59 | 63,92 | 63,7 | ||||
| 15:30 | 60,83 | 65,59 | 63,8 | ||||
| 16:30 | 61,18 | 64,90 | 63,5 | ||||
| 17:30 | 61,63 | 64,04 | 63,8 | ||||
| 18:30 | 63,43 | 64,88 | 64,9 | ||||
| Noche | 19:30 | 61,93 | 59,95 | 65,19 | 64,35 | 63,0 | 62,94 |
| 20:30 | 58,91 | 63,47 | 63,7 | ||||
| 21:30 | 58,88 | 62,86 | 63,0 | ||||
| 22:30 | 59,01 | 63,05 | 62,1 | ||||
| 23:30 | 58,18 | 61,66 | 62,9 | ||||
| 0:30 | 58,51 | 59,50 | 62,2 | ||||
| 1:30 | 57,40 | 57,07 | 60,8 | ||||
| 2:30 | 57,58 | 58,14 | 59,5 | ||||
| 3:30 | 57,63 | 57,37 | 59,7 | ||||
| 4:30 | 58,82 | 57,21 | 59,9 | ||||
| 5:30 | 59,48 | 60,26 | 63,6 | ||||
| 6:30 | 62,56 | 63,76 | 64,2 | ||||
LAeq,1h (dBA): nivel de ruido equivalente a una hora en decibelios A; UCIA: unidad de cuidado intensivo adulto; UCIN: unidad de cuidado intensivo neonatal; UCIP: unidad de cuidado intensivo pediátrico..
Diagrama de conglomerados o grupos homogéneos de los niveles de ruido en las unidades de cuidado intensivo por el método del vecino más cercano (distancia métrica euclidiana).
UCIA: unidad de cuidado intensivo adulto; UCIN: unidad de cuidado intensivo neonatal; UCIP: unidad de cuidado intensivo pediátrico.
Ahora bien, si se analizan los valores máximos de ruido presentes en las UCI, se observa el mismo patrón que en el LAeq,1h, donde la UCIP reporta los mayores niveles (68,69±3,57-79,06±2,34dBA), seguido de la UCIN (67,20±2,13-77,65±3,74dBA) y finalizando con la UCIA (71,55±2,32-77,22±1,94dBA). No obstante, los valores presentan una menor variación que los datos de ruido integrados a una hora, exceptuando a la UCIN, que presenta un mayor rango de variación que las demás UCI, especialmente en las primeras horas del día. En cuanto al ANOVA aplicado a los niveles de ruido máximo, se evidencia la influencia existente de la UCI y la hora en la varianza de los niveles, con una diferencia estadística significativa de confianza de 95%; no obstante, la razón F (32,18) del período horario es mayor que la razón F (10,89) por unidad, permitiendo inferir una mayor influencia de la hora del día en los valores máximos de ruido presentes en las UCI.
Por último, en los resultados del ruido de fondo el orden varía con respecto a los 2 parámetros acústicos anteriores, puesto que inicia por la UCIP (53,33±3,54-61,96±2,85dBA), seguida de UCIA en este caso (53,51±1,16-60,26±2,10dBA) y finalizando por la UCIN (55,02±2,03-58,70±1,95dBA); no obstante, se puede ver en la figura 1 que existe una mayor similitud en la variación del LAeq,1h y el LA90, incluso estos valores son muy cercanos entre sí para las 3 UCI, situación que no se presenta para el nivel de ruido (LAeq,1h) y los valores máximos (LAmáx). Ahora bien, si se realiza el ANOVA a los datos de ruido de fondo se evidencia nuevamente la influencia de la unidad y la hora en la variación, con una mayor influencia que en el caso del LAmáx, pero menor para el LAeq,1h, reportando una razón F de 76,04 en el parámetro UCI, mientras que es de 20,22 en el parámetro hora; en ambos casos se observa una diferencia significativa con un nivel del 95%.
Toda esta información se corroboró con un ANOVA aplicado en los parámetros, que muestran la interacción que ejerce la UCI y la hora en el nivel de ruido, presentan razón-F para la interacción de los parámetros de 1,09 para el LAeq,1h, seguida de 2,19 para LAmáx y finalizando con 3,33 para LA90; no obstante, solo para el caso de los valores LAmáx la unidad no presenta una influencia entre las variaciones, mientras que para el caso del LAeq,1h y LA90 se reportan un 9,22% y un 13,49% de influencia en la variación de los niveles, respectivamente, mientras que para el caso de la hora el LAmáx afecta la varianza con un peso del 36,16%, mientras que el LAeq,1h es de 27,02% y el LA90 tiene un peso de 26,10%.
Finalmente, el análisis efectuado para determinar la presencia del efecto Hawthorne evidenció que solo para la UCIP se presume de una modificación menor en las conductas del personal asistencial o cambios de los equipos médicos en los primeros días de muestreo, puesto que el ANOVA solo encontró diferencias significativas entre los valores LAmáx y LA90 entre los 5 primeros días y los 15 restantes con un nivel de significación del 95%
DiscusiónDespués de observar los resultados del hospital analizado se evidencian valores importantes en las 3 UCI, consistentes con la dinámica establecida por la literatura revisada, que reporta durante las últimas décadas incrementos en los niveles de ruido en las UCI que han pasado de 57dBA en el día y 42dBA durante las horas de la noche en el año 1960 a registrar 72dBA en el año 2005 durante el día y 60dBA durante la noche, tendencia asociada principalmente al incremento en el número de los dispositivos médicos con alarmas acústicas que en la actualidad brindan soporte al personal médico dentro de las UCI. A lo anterior se le suma el ruido ocasionado en su mayoría por factores humanos, entre ellos, conversaciones del personal, visitas de los familiares, caída de objetos, cierre y apertura de puertas, entre otros9,12,28,29.
Examinando los LAeq obtenidos y los valores para ruido establecidos por la Resolución 8321 de 1983 del Ministerio de Salud en Colombia30, es claro que durante el período de muestreo ninguna de las 3 UCI reportó en promedio valores inferiores a los 45dBA (límite para zonas de tranquilidad), situación que se replica en los estudios publicados, en donde los límites son superados regularmente en las UCI12,31. Esta información es más seria si se tiene en cuenta que el ruido de fondo de las UCI supera los valores máximos permisibles de la normatividad Colombiana, así como otros referentes internacionales, entre ellos los establecidos por la EPA (45dBA en el día y 35dBA en la noche), el Instituto Nacional para la Seguridad y Salud Ocupacional (40dBA por el día y 35dBA por la noche), el Real Decreto Ley 1386 de 1989 (40dBA por el día y 35dBA por la noche), la OMS, la Academia Americana de Pediatría (35dBA por el día y 30dBA por la noche) y la Asociación Médica de China (45dBA por el día, 40dBA por la tarde y 20dBA por la noche), entre otros29,32–35.
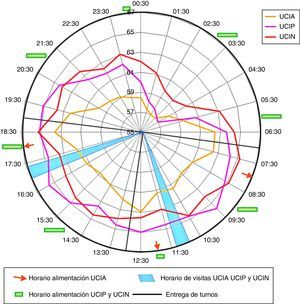
En los resultados del estudio se puede evidenciar que los mayores valores registrados en los parámetros acústicos ocurren principalmente en el horario diurno, durante la realización de los controles médicos, las visitas de trabajo social, los nutricionistas, los epidemiólogos, y durante las horas cercanas a la entrega de turnos para el caso de la UCIA y la UCIP, mientras que para el caso de la UCIN, adicional al incremento observado durante la entrega de turnos y las actividades mencionadas, se observó un leve aumento en los niveles cada 3h, que coincide con el horario de alimentación de los neonatos (fig. 3), consecuente con las observaciones de los estudios de González36, Lawson et al.27, Knutson37 y Konkani y Oakley28, en donde relacionan los períodos de mayor ruido en las UCI con los cambios de turno, la toma de muestras de laboratorio, los horarios de visita y de alimentación, y la presencia de trabajo social, nutricionistas y fisioterapeutas.
La literatura muestra que el ruido incide sobre el proceso de recuperación de los pacientes; en varios estudios es considerado como uno de los factores estresantes responsables de la privación del sueño y de efectos fisiológicos y psicológicos que incrementan la estancia del paciente dentro de la unidad3,38. Aunque el LAeq,1h registrado por las 3 UCI evaluadas no supera los 90dBA, niveles por encima de los cuales se pueden producir daños auditivos, sí se encuentran por encima de los 65dBA, valor asociado a efectos sobre el sistema hipotalámico adrenal que puede alterar la frecuencia cardíaca aumentando el riesgo de aparición de complicaciones sobre los pacientes adultos12 y a la interrupción de los períodos de sueño, importantes para la recuperación del paciente3.
Los resultados del presente estudio mostraron que para el caso del nivel máximo el tiempo de exposición a valores mayores de 90dBA es nulo o escaso (solo un 0,42% del tiempo muestreado en la UCIP superó este valor), mientras que para el caso del nivel del 65dBA la UCIP mostró un 33% del tiempo (equivalente a unas 11h por día con valores superiores), seguido de la UCIN, con un 29% (equivalente a 9h por día) y la UCIA, con solo un 4% (equivalente a una hora por día). Esta información evidencia el riesgo de aparición de complicaciones en el paciente, situación que se asume más crítica si se analiza el período de tiempo en que los niveles sobrepasan los estándares recomendados, ya que en el 100% del tiempo medido, los valores medios de ruido horarios (LAeq,1h) superan los valores recomendados.
En este contexto se evidencia que los niveles de ruido registrados en las UCI del hospital analizado podrían incidir sobre el bienestar fisiológico y psicológico de los pacientes internados, principalmente por los efectos sobre los pacientes mencionados en la literatura8. Los efectos asociados al ruido son subjetivos y dependen de cada individuo y de la enfermedad que presente; es conveniente anotar que el riesgo de pérdida de la audición o daño parcial se incrementa aún más en los neonatos por el cambio de ambiente y su vulnerabilidad biológica, pues pasan del ambiente del seno materno a un ambiente hostil que incrementa el riesgo de padecer trastornos a nivel auditivo1,9,10. No obstante, para relacionar los efectos directos del ruido sobre los pacientes es necesario realizar un estudio en donde se vincule a un profesional de la salud, que valore y realice un seguimiento a los pacientes durante el tiempo que se evalúan los niveles de ruido en las unidades de terapia intensiva.
En cuanto al riesgo del personal por la exposición a los niveles de ruido en las UCI, se observa que los niveles de ruido están muy lejos de sobrepasar los 90dBA establecidos para un período de 8h de exposición al ruido en el espacio de trabajo30 (UCIA promedio de 62dBA, UCIP promedio de 66dBA y UCIN promedio de 64dBA). Según Garrido Galindo et al.7, los valores suponen un riesgo moderado-alto de afectar directa e indirectamente las emociones, y aspectos fisiológicos y psicológicos del personal médico y de enfermería, resultando en la aparición del síndrome de burnout.
ConclusionesLos valores LAeq,1h más bajos se obtuvieron en la UCIA; por su parte, la UCIP y la UCIN mostraron una tendencia similar, presentando valores cercanos y evidenciando solo algunas diferencias durante ciertos horarios. Con base en los horarios de ejecución de distintas actividades propias de la dinámica de la unidad y los incrementos en los niveles de ruido presentados en las figuras, se observó la posible influencia de actividades como la entrega de turnos, las visitas y la alimentación de los pacientes sobre los niveles de ruido en las UCI.
Estadísticamente el ANOVA mostró la existencia de diferencias estadísticamente significativas entre los parámetros acústicos de las UCI, siendo la hora del día la que más influencia presenta en las variaciones del nivel de ruido en la unidad.
FinanciaciónBeca del Departamento Administrativo de Ciencia, Tecnología e Innovación-Colciencias, apoyo a través del Programa Jóvenes Investigadores e Innovadores, cofinanciación Universidad del Magdalena.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores expresan sus agradecimientos al personal asistencial y administrativo de las unidades de cuidado intensivo por su colaboración. De igual manera, se agradece a la Universidad del Magdalena y al Departamento Administrativo de Ciencia, Tecnología e Innovación-Colciencias por el apoyo a través del Programa Jóvenes Investigadores e Innovadores.